抗原蛋白进入机体后,免疫反应必须有T、B细胞对同一抗原的识别。MHC分子引导T细胞识别抗原呈递细胞(APC)表面呈递的抗原,B细胞是通过递呈抗原与T细胞作用,反过来又会接受抗原“辅助”。B细胞本身也是APC,有独特性质,能通过细胞表面广泛分布的抗原受体(表面免疫球蛋白)摄取抗原。特异性抗原被摄取和递呈的效率较非特异性抗原高100~10 000倍。但有些研究表明,静止的小B淋巴细胞体外作为APC激活早期T细胞有缺陷,不易将其变成为Th1和Th2细胞。另一些细胞,如树突细胞(DC)和激活的巨噬细胞提供了T细胞激活的基因信号,并有协助B细胞功能。
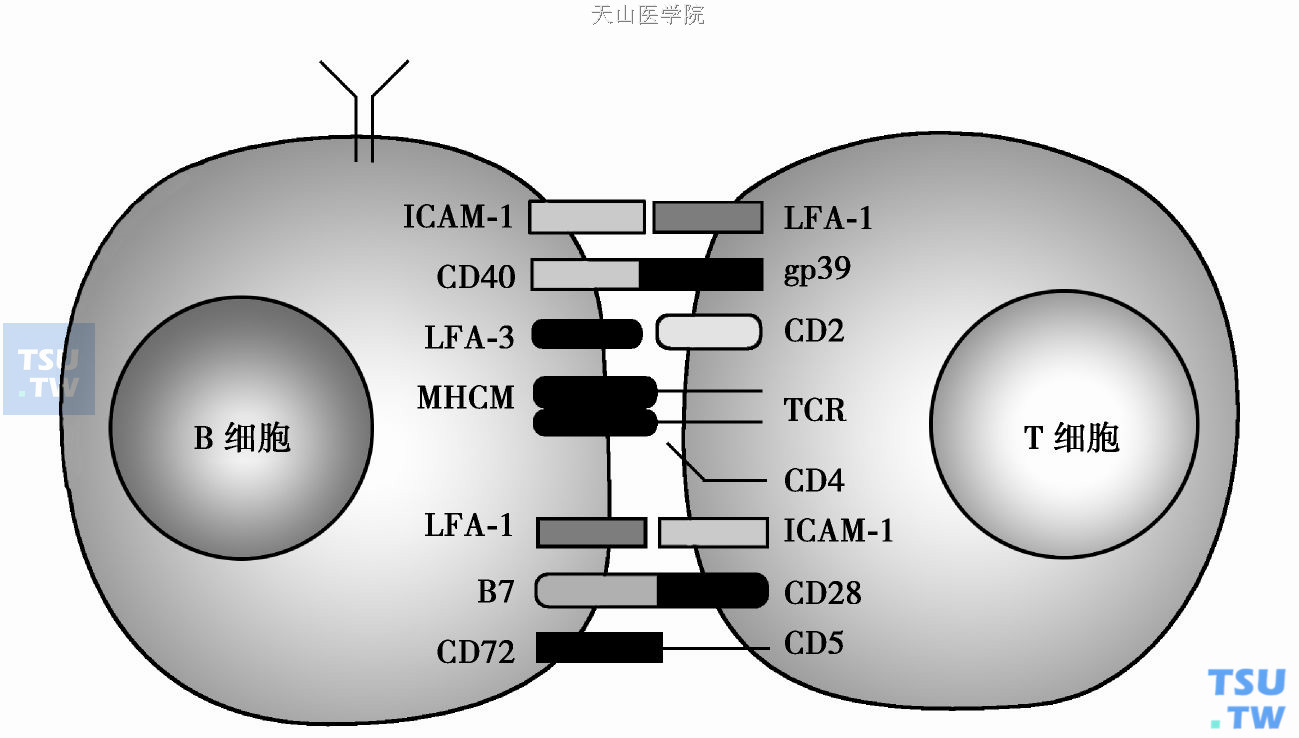
T细胞和B细胞相互作用的分子
免疫反应的强弱由抗原位置和剂量决定。T、B淋巴细胞需要协调作用。仅仅依靠抗原受体识别抗原尚不够,还需要第二种辅助信号。抗原识别发生于淋巴器官,T细胞主要在副皮质区。副皮质区最丰富的APC就是DC细胞。正常淋巴窦中有巨噬细胞,滤泡中有B细胞。对于新生T细胞来讲,新生B细胞不是很好的APC细胞,很可能副皮质区并指状树突细胞(IDC)诱导的T细胞激活,启动了免疫反应。
在转TCR基因的T细胞上已阐明了新生T细胞体内激活的复杂机制。注入抗原在无佐剂时,T细胞或无反应或反应持续时间短、程度低。相反,当注入佐剂时提供了一个局部感染的状态,DC迅速摄取抗原,移至局部淋巴结的副皮质区。被细菌脂多糖刺激后巨噬细胞释放TNF-α,引起局部炎症反应。DC激活给T细胞提供了强刺激信号,使T细胞激活,产生克隆性增殖。可能细菌产物激活的巨噬细胞释放的细胞因子如TNF-α和IL- 1激活了DC。这一起始反应启动了DC,T细胞和其他细胞间的瀑布式作用。TNF-α和IL- 1启动DC上CD40的表达,加强T细胞CD40配体的作用。CD40/CD40L相互作用促进B7表达,通过CD28信号途径引起更强的T细胞反应。这一共刺激途径的主要作用是防止凋亡和促进增殖。CD28共刺激不改变bcl- 2,但上调bcl- XL。
为使T、B细胞更有效的相互作用,这些细胞必须移行至淋巴器官,遭遇与其相互作用的细胞。当淋巴细胞从造血微环境出来后,进入一个开放区域(软组织)。成千上万的T细胞都有机会通过IDC筛选,如果找到与其TCR相匹配的MHC/肽复合物就会启动免疫。T、B细胞早期相互作用发生在副皮质区域,受滞留于滤泡细胞的抗原激活的B细胞移至外层的T细胞处,遇到致敏的T细胞。一些T细胞留在淋巴结中,另一些T细胞移出成为记忆细胞。记忆细胞CD45RO+表达CD40L,表明处于激活状态。外部滤泡B细胞的作用取决于早期致敏的T细胞和致B细胞分化的因素。T细胞有三处与MHC/肽复合物相互作用:IDC,DC相互作用;T细胞外围区与致敏的B细胞作用;在滤泡和中心细胞作用。
在外部滤泡作用后,T、B细胞移到滤泡启动生发中心。与T细胞区相比,在滤泡的T细胞很少,但是当外部滤泡反应后,许多抗原特异性T细胞进入滤泡继续增殖。在外部滤泡区B细胞激活后迅速增殖,将少量B细胞输出,形成外套形式(mantle)。这些占据与T细胞区相邻的滤泡区的细胞称为中心母细胞。它们可以按细胞周期继续增殖6~7小时,但是数量上不增多。因为它们移至生发中心的亮区产生非分裂的中心细胞。中心母细胞经历体细胞突变过程,使中心细胞表面免疫球蛋白的亲和力发生改变。
在FDC抗原结合基础上,中心细胞经过筛选,对抗原有亲和力受体的细胞被选择并生存下来成为记忆细胞,并进一步分化成浆细胞。大部分B细胞由于凋亡诱导基因c- myc,P53,Bax高表达,而无bcl- 2表达,死于凋亡。CD40/CD40L和B7- 1、B7- 2/ CD28作用对完善生发中心很重要。CD40配体抑制中心细胞凋亡的启动,激活高亲和力中心细胞分化至记忆B细胞。中心细胞和浆细胞分化由可溶性CD23和IL- 12调控。
