T淋巴细胞分化过程
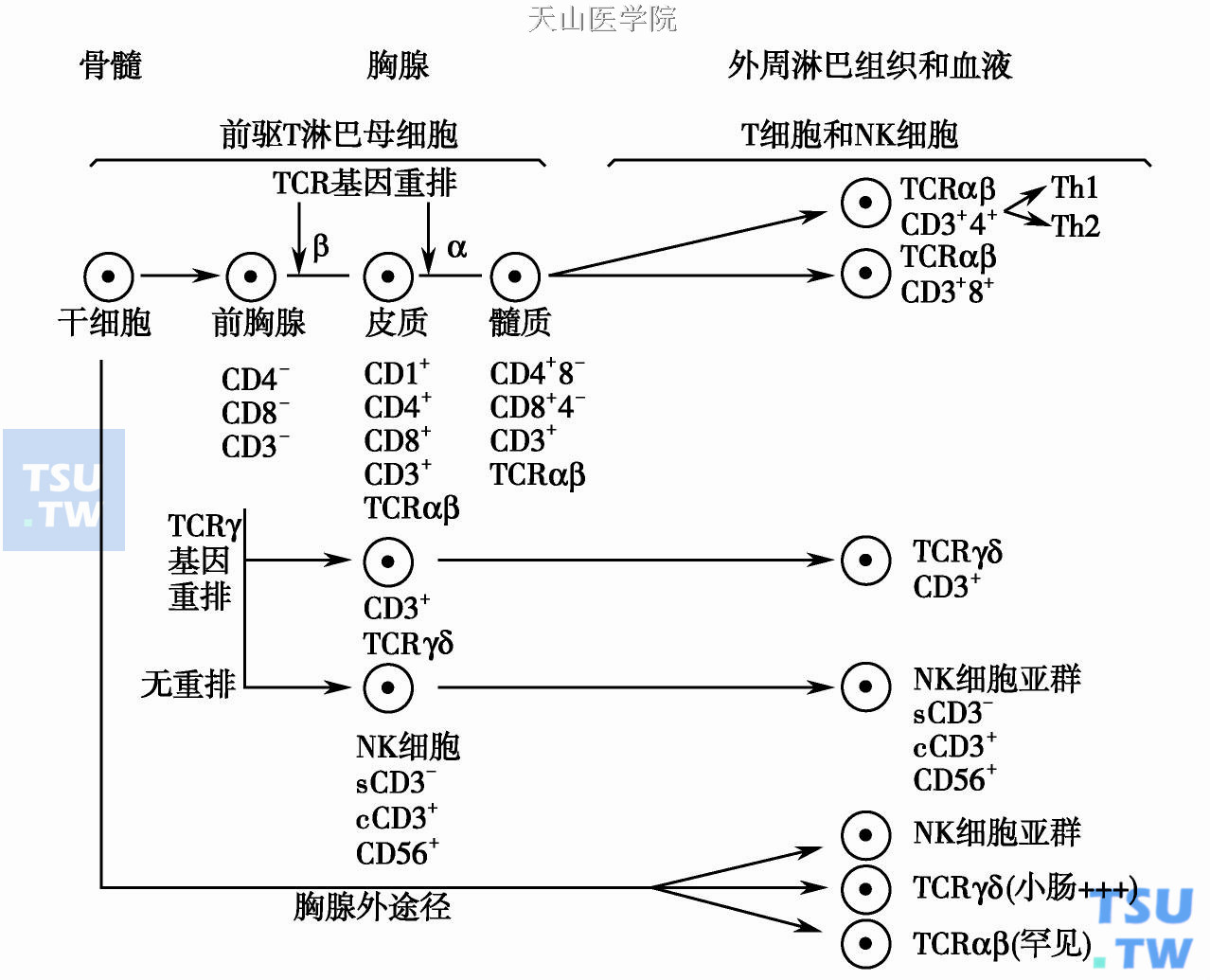
目前对T细胞分化过程的认识远不如B细胞。从形态学上可以辨认的T细胞也相当有限。最原始的前驱T淋巴母细胞起源于骨髓的干细胞,定位在胸腺。它是一种中偏小的淋巴细胞,胞质少,核圆形,染色质细腻,没有明显核仁或有小核仁。经过分化发育成熟后变成了T小淋巴细胞,大小与B1细胞相同,形态上难以区别。成熟T细胞迁徙到外周淋巴组织和血液。在淋巴结这些T细胞主要分布在副皮质区和滤泡间区。当T细胞受到抗原刺激后转化成T免疫母细胞,经过分裂,再分化成曲核T细胞和执行功能的T细胞。这些T细胞可以分泌细胞因子和化学因子,包括白介素和细胞毒性分子。
从免疫表型看,前胸腺T细胞均不表达CD3、CD4和CD8。进入胸腺皮质的T细胞经过TCRβ基因重排,表达CD1、CD3、CD4、CD8和TCRαβ抗原。经过TCRα基因重排后进一步分化,进入胸腺髓质,T细胞表达CD3和TCRαβ抗原,部分细胞表达CD4或CD8。当分化成熟后T细胞离开胸腺,迁徙到外周淋巴组织,此时的成熟T细胞分化成了CD4+和CD8+两大类。大约CD4+T细胞占60%~80%,CD8+T细胞占20%~40%。这些成熟的T细胞都属于TCRαβ型。另外,有一部分T细胞在前胸腺阶段经过TCRγ基因重排,进入胸腺皮质后表达CD3和TCRγδ。最后分化成熟为TCRγδ型的T细胞,表达CD3,但不表达CD4和CD8。这类细胞数量很少,大约占所有T细胞的5%,主要分布在脾脏的红髓和皮肤,这种细胞与肝脾γδT细胞淋巴瘤的发生有关。
还有一部分原始的T细胞在前胸腺阶段,没有发生任何TCR基因重排,最后分化成了NK细胞,它们的免疫表型为表面CD3(sCD3)-、胞质CD3(cCD3)+、CD56+。另外,有一小部分细胞不经过胸腺途径分化,直接分化成为了NK细胞、TCRγδ型T细胞(主要分布在小肠黏膜,与肠病性T细胞淋巴瘤的发生有关)、TCRαβ型T细胞(罕见)。TCRαβ型CD8+T细胞、TCRγδ型T细胞和NK细胞都可以表达细胞毒性分子,包括TIA- 1、粒酶B(granzyme B)、穿孔素(perforin)。因此,T细胞和NK细胞在免疫表型上有重叠和交叉。
T、NK细胞分化示意图
T、NK细胞淋巴瘤
在正常T、NK细胞分化过程中,可辨认的正常T细胞的形态很少,一般只有T小淋巴细胞、曲核T细胞和T免疫母细胞。而肿瘤性T、NK细胞的形态变化范围很大,即使是同一种T、NK细胞淋巴瘤,它的细胞形态在不同病例中的变化可以从小淋巴细胞到大淋巴细胞,甚至可以出现间变性细胞形态。因此,T、NK细胞淋巴瘤不像B细胞淋巴瘤与正常分化阶段的B细胞有较好的对应。WHO分类中十几种T、NK细胞淋巴瘤,除T淋巴母细胞淋巴瘤/白血病与前驱T细胞,T免疫母细胞淋巴瘤(已归入非特殊类型外周T细胞淋巴瘤)与T免疫母细胞能够相对应外,其余大多数淋巴瘤找不到对应的正常分化的T、NK细胞。因此,要区分这些T、NK细胞淋巴瘤不能仅仅依靠形态,而更应该依赖多个指标的综合分析。形态是基础,临床资料(特别是部位和年龄)和免疫表型是重要的分析指标,遇到疑难病例时,分子遗传学分析也很必要。
好发部位
很多T、NK细胞淋巴瘤有独特的好发部位,因此,根据发生部位可以区分出不同的T、NK细胞淋巴瘤。
- 白血病性/播散性:包括T前淋巴细胞白血病、T大颗粒细胞白血病、侵袭性NK细胞白血病、Sézary综合征、成人T细胞淋巴瘤/白血病。
- 淋巴结:包括非特殊类型外周T细胞淋巴瘤、血管免疫母细胞T细胞淋巴瘤、原发系统性间变性大细胞淋巴瘤。
- 皮肤:蕈样霉菌病、皮肤原发间变性大细胞淋巴瘤、皮下脂膜炎样T细胞淋巴瘤、原发皮肤γδT细胞淋巴瘤、原发皮肤CD8+侵袭性嗜表皮细胞毒性T细胞淋巴瘤、原发皮肤CD4+小/中T细胞淋巴瘤。
- 其他部位:结外鼻型NK/T细胞淋巴瘤、肠病型T细胞淋巴瘤、肝脾(γδ)T细胞淋巴瘤。
免疫表型
免疫表型是辨认T、NK细胞的最有价值的指标。T、NK细胞淋巴瘤起源于不同细胞,都具有相应的免疫表型。大致可分为三类。
1)细胞毒性T细胞淋巴瘤:这些细胞除表达CD3外,还表达细胞毒性分子,如TIA- 1、粒酶B (granzyme B)、穿孔素(perforin)。包括皮下脂膜炎样T细胞淋巴瘤、肠病型T细胞淋巴瘤、T大颗粒细胞白血病、皮肤原发间变性大细胞淋巴瘤、原发系统性间变性大细胞淋巴瘤、肝脾(γδ)T细胞淋巴瘤、原发皮肤γδT细胞淋巴瘤、原发皮肤CD8+侵袭性嗜表皮细胞毒性T细胞淋巴瘤。
2)NK细胞淋巴瘤:这些细胞表达CD56和胞质型CD3,也可表达细胞毒性分子,但不表达胞膜型CD3。包括侵袭性NK细胞白血病、结外鼻型NK/T细胞淋巴瘤、慢性NK细胞淋巴增殖性疾病。
3)普通T细胞淋巴瘤:这些细胞不表达(或很少表达)CD56和细胞毒性分子。包括非特殊类型外周T细胞淋巴瘤、成人T细胞淋巴瘤、蕈样霉菌病、Sézary综合征、血管免疫母细胞T细胞淋巴瘤、T前淋巴细胞白血病、原发皮肤CD4+小/中T细胞淋巴瘤。
生物学行为
从临床角度看,T、NK细胞淋巴瘤有不同的侵袭性,大致可以分成两类。
惰性淋巴瘤:这类淋巴瘤生长缓慢,一般对人体的威胁较小,常常需要生长几年,甚至十几年。包括蕈样霉菌病、皮肤原发间变性大细胞淋巴瘤、T大颗粒细胞白血病、慢性NK细胞淋巴增殖性疾病、原发皮肤CD4+小/中T细胞淋巴瘤。
侵袭性淋巴瘤:T前淋巴细胞白血病、侵袭性NK细胞白血病、成人T细胞淋巴瘤/白血病、结外鼻型NK/T细胞淋巴瘤、肠病型T细胞淋巴瘤、肝脾(γδ)T细胞淋巴瘤、皮下脂膜炎样T细胞淋巴瘤、Sézary综合征、非特殊类型外周T细胞淋巴瘤、血管免疫母细胞T细胞淋巴瘤、ALK-原发系统性间变性大细胞淋巴瘤(ALCL,ALK-)等。
T、NK细胞淋巴瘤的诊断程序
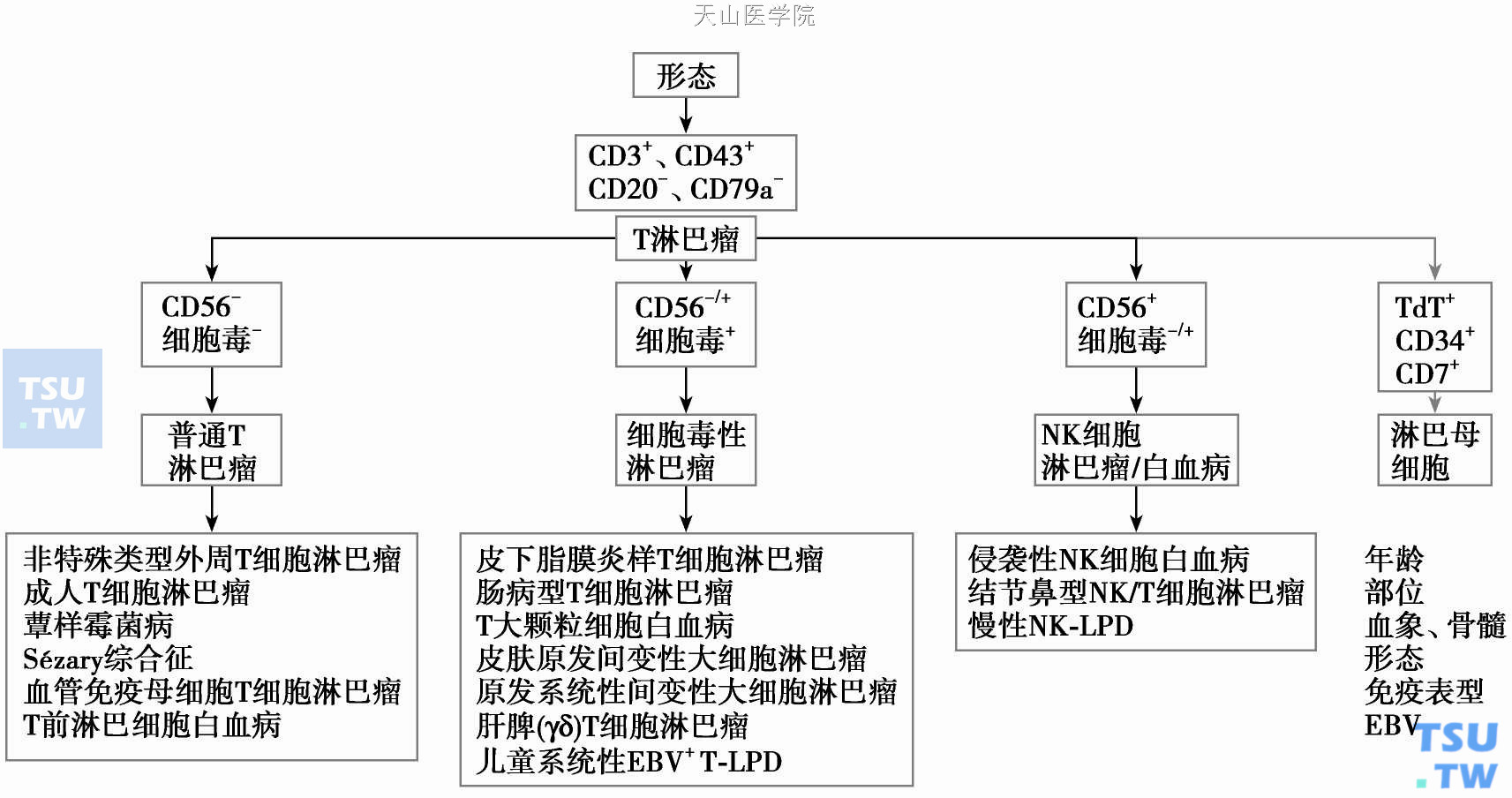
了解了T、NK细胞淋巴瘤好发部位、免疫表型、生物学行为三方面情况后,就可以根据形态,按照一定程序,基本上可以将每一个T、NK细胞淋巴瘤做出诊断)。
T、NK细胞淋巴瘤诊断程序
首先,当形态学考虑为淋巴瘤后,应该分别做两个T细胞和B细胞标记:CD3、CD43、CD20、CD79a。如果肿瘤细胞呈CD3+、CD43+、CD20-、CD79a-,基本可以除外B细胞淋巴瘤,而诊断T、NK细胞淋巴瘤。为了进一步区分这十几种T、NK细胞淋巴瘤,还应该同时做NK细胞(CD56)和细胞毒性分子(如粒酶B)标记。①如果染色结果CD56和细胞毒性分子都阴性,这种淋巴瘤应该属于普通型T细胞淋巴瘤。其中包括非特殊类型外周T细胞淋巴瘤、成人T细胞淋巴瘤、蕈样霉菌病、Sézary综合征、血管免疫母细胞T细胞淋巴瘤、T前淋巴细胞白血病等。②如果染色结果CD56阴性或少数细胞阳性,细胞毒性分子阳性,这种属于细胞毒性T细胞淋巴瘤。包括:皮下脂膜炎样T细胞淋巴瘤、肠病型T细胞淋巴瘤、T大颗粒细胞白血病、皮肤原发间变性大细胞淋巴瘤、原发系统性间变性大细胞淋巴瘤、肝脾(γδ)T细胞淋巴瘤、儿童系统性EBV+T细胞淋巴增殖性疾病等。③如果染色结果CD56阳性,细胞毒性分子阴性或部分细胞阳性,这种属于NK细胞淋巴瘤/白血病。包括:侵袭性NK细胞白血病、结外鼻型NK/ T细胞淋巴瘤、慢性NK细胞淋巴增殖性疾病。
得到上面三种情况的任何一种情况后,再结合发病部位、年龄、生物学行为、血象与骨髓象、进一步的免疫表型分析和分子病理分析,就可以将这些淋巴瘤区分开。例如,如果得到的是第一种情况,患者是成年人,病变部位在皮肤,成斑片状,有数年病史。根据发病部位和惰性生长的生物学行为,基本上就会考虑是蕈样霉菌病。这时再重新观察病变如果病变真皮浅层、存在嗜表皮现象及曲核T细胞,再进一步做免疫标记,CD4+,CD8-,就可以确定是蕈样霉菌病。如果外周血或骨髓内查到异型淋巴细胞,可考虑病变已发展到Sézary综合征。如果得到第二种情况,患者是成年人,有慢性腹泻病史,突然肠穿孔,送检病变在小肠。应考虑到肠病性T细胞淋巴瘤的可能,如果进一步的免疫标记CD4-、CD5-、CD8-、CD103+,可确诊为肠病性T细胞淋巴瘤。如果得到第三种情况,患者是中年人,病变部位在鼻腔,应首先考虑鼻型NK/T细胞淋巴瘤。再观察病变组织有坏死、瘤细胞浸润血管现象,EBER也阳性,就可以确诊为鼻型NK/T细胞淋巴瘤。
对于T淋巴母细胞淋巴瘤/白血病,年龄和形态学很重要。发生在儿童的淋巴瘤,一定要想到该瘤的可能性。如果瘤细胞都是小细胞,单一,核分裂多,更应该考虑本病。免疫标记CD3可阳性可阴性,但总是表达CD7,绝大多数病例表达TdT,部分病例表达CD34。如果CD7和TdT都阳性,便可以确诊。
(周小鸽)
