健康老年人血中胰岛素水平不随增龄而减少,但对内生胰岛素的敏感指数较青年人降低约40%。据组织学观察,大鼠胰岛β细胞与α细胞和δ细胞的比例随增龄而变化,胰岛增生能力随增龄而下降。老年人的糖耐量呈进行性减退,其发生机制未完全阐明,可能主要与下列因素有关:①进食减少;②体力活动不足;③肌肉组织的容量减少,糖原贮存不足;④胰岛素分泌不足;⑤胰岛素抵抗。老年人内分泌功能改变见下表:
老年人的激素的基础分泌量、血浓度和代谢水平

注:空白者为尚不详;?:尚有疑议;↓:下降;↑:升高;→:无明显变化;GnRH:促性腺激素释放激素;GHRH:生长激素释放激素;TRH:促甲状腺激素释放激素;GH:生长激素;TSH:促甲状腺素;ACTH:促肾上腺皮质激素;FSH:卵泡刺激素;LH:黄体生成素;AVP:精氨酸血管加压素;PTH:甲状旁腺素。
在老年糖尿病中,约95%以上为2型糖尿病,但有相当一部分患者在病情发展到一定程度后需要用胰岛素治疗。此外,有不足5%的患者可能为继发性糖尿病或其他罕见类型的糖尿病,1型糖尿病也偶见于老年人。老年2型糖尿病的发病机制未明,可能主要与肥胖、高龄、体力活动减少、心理与精神性应激等因素有关,而肥胖和胰岛素抵抗可能是糖尿病发病的最重要病因。近年发现,在中枢神经系统(尤其是下丘脑)中,胰岛素调节神经元对葡萄糖的摄取时,受交感神经兴奋的控制,高胰岛素血症与交感神经的兴奋性相关联,而老年人的低高密度脂蛋白血症与高三酰甘油血症又与血胰岛素和血肾上腺素水平相关。
由于糖尿病或糖耐量减退的病期较长,或伴有冠心病、高脂血症和高尿酸血症等,一般糖尿病的慢性并发症较重,尤其是动脉硬化所致的心血管病的发病率高,而且病情较非糖尿病者严重得多,很易并发心肌梗死或脑卒中。老年糖尿病性动脉硬化的发生机制与一般糖尿病可能有所不同,由于患者高龄及长期的血糖升高和明显的高凝状态,动脉壁的损害发展更快;加上高血糖所致的氧自由基增多,而老年人的内源性抗氧化剂缺乏,动脉壁的氧化应激反应更为严重。
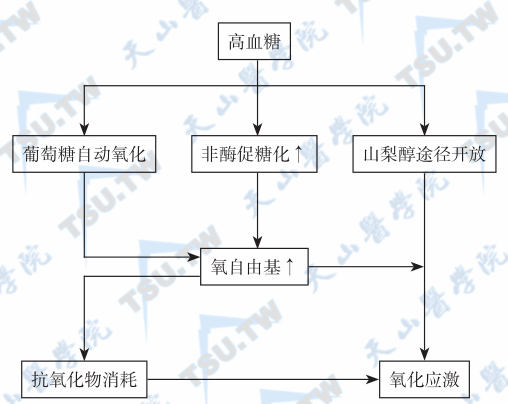
高血糖相关性氧化应激的发生机制;注:↑:增加
此外,老年糖尿病尚有如下特点:
- 对口服降糖药的敏感性增加,故在老年人中,口服降糖药诱发的低血糖症发生率高。Teo等总结新加坡Changi医院于1993~1996年收治的45例低血糖症病例资料,平均年龄76.2岁(66~89岁),女性32例,男性13例,其中35例为糖尿病患者,13例的低血糖发作诱因为降糖药物应用不当,其次为进食延误。所以,老年人规律进餐和防止降糖药物过量是预防低血糖症的主要措施;
- 糖尿病肾病进展快,易于发生肾衰竭;
- 由于老年人的GH/IGF-1缺乏(见前述),进食减少及合成代谢不足,常伴有严重的肌萎缩和肌无力,后者又加重胰岛素抵抗和糖尿病病情;
- 易并发泌尿系感染、胆道感染和肺部感染,泌尿系感染易发生肾乳头坏死;
- 糖尿病足发病率高,常与糖尿病性神经营养不良及血管病变有关;
- 常需要用胰岛素控制病情,改善一般健康状况。有关老年糖尿病的诊断和治疗可搜索相关篇幅。(刘幼硕)
