-
糖尿病与肢体微血管病变(微血管概念)
人体循环系统作为一个整体,心脏是动力部分,驱动血流在血管内不停地流动。大小动脉是管道输出系统,将血液输送到机体各个组织器官。静脉是回输系统,将已代谢后的血液运回心脏。微
141 -
糖尿病下肢大血管病变的临床表现
糖尿病患者合并下肢大血管动脉粥样硬化常侵犯髂动脉、股动脉及胫前、胫后动脉。这些中等大小的动脉发生粥样硬化后,特别是多次重叠的斑块,很容易引起血管腔狭窄、栓塞,造成下肢
142 -
糖尿病下肢大血管病变的发病机制
糖尿病患者动脉粥样硬化的发病机制目前尚未阐明。多数学者认为与动脉内皮损伤,血小板聚集和黏附力增强,脂类代谢紊乱,激素调节异常,内分泌失调等多种因素所致。动脉壁内皮损伤动
143 -
糖尿病下肢大血管病变的病理生理
动脉硬化,即动脉内膜或动脉中层组织变性、坏死及增生,使动脉壁增厚变硬均称为动脉硬化。糖尿病患者动脉硬化的病理改变与普通人群动脉硬化基本相似,一般可分为三种:①细动脉硬化
144 -
糖尿病与下肢大血管病变的特点
糖尿病合并下肢大血管病变,是全身大血管病变的一部分在下肢的具体表现。其主要特征是动脉粥样硬化,动脉壁中层钙化及内膜纤维化,使动脉壁变硬,失去弹性,动脉管腔狭窄或血栓形成,导
145 -
糖尿病时神经系统的其他合并症
糖尿病酮症酸中毒糖尿病酮症酸中毒是糖尿病重要的急性并发症,占糖尿病患者死亡原因的9%~10%。临床表现有高渗性利尿及意识障碍。发病的机制还不十分清楚,多数认为高渗为主要原
146 -
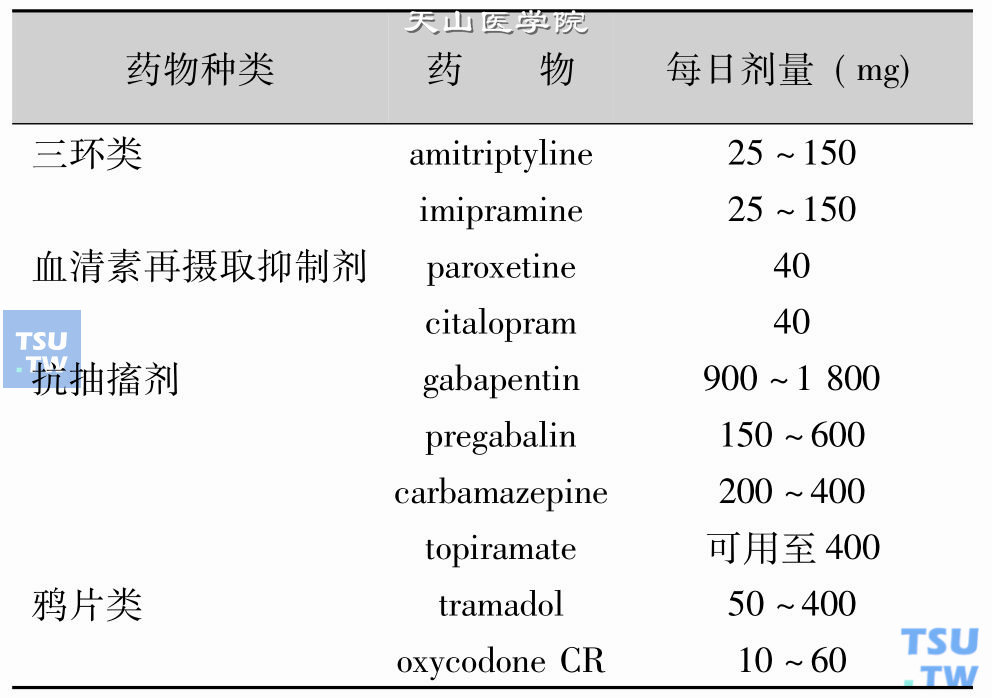
糖尿病性神经病的治疗
针对发病机制的治疗临床上多发性或单神经病并不少见,很多疾病或药物,尤其是抗癌药很容易引起神经病变的发生,如Vit B12缺乏,甲状腺功能低下,尿毒症等。糖尿病患者可以伴有炎性脱
147 -
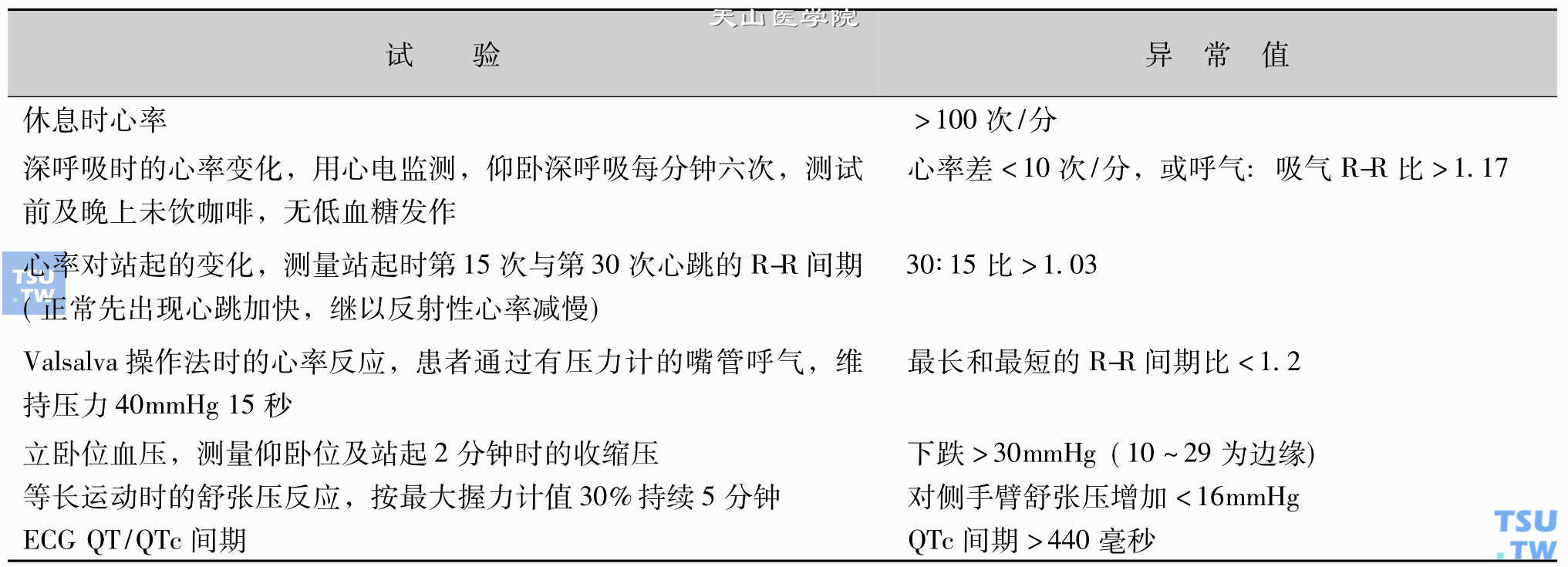
糖尿病神经病变的电生理检查
神经电生理检查对诊断糖尿病性神经病变是一种很灵敏和重要的检查手段,还可作为观察疗效的指标。在人和动物的实验性糖尿病的早期血糖增高时即可发现有神经传导速度的减慢,但如
148 -
亚临床糖尿病性神经病变
亚临床神经病变根据神经电生理检查,如神经传导速度(NCV)测定(包括传导速度减慢或波幅降低),定量感觉检查及自主神经功能检查等判定。发现糖尿病患者有亚临床神经病时,应对患者进行
149 -
糖尿病性自主神经病
糖尿病患者有自主神经受累是相当常见的。据多数文献报告患病率约为17%~40%,主要是通过心脏血管自主神经功能测试统计。个别文献报告患病率达72%及80%。可能与测试手段及标准不
150 -
糖尿病单神经病及多发单神经病
脑神经单神经病多见于50岁以上患者,以单脑神经病为多,多条脑神经病变很罕见。脑神经病变以动眼神经受累最为常见。一般均为突然起病,一部分患者一天或数天前起有先兆症状如上唇
151 -
糖尿病性周围神经病变
末梢性感觉性多发性神经病为糖尿病神经病变的最常见的类型,常伴有自主神经受累。末梢的运动障碍往往很轻,感觉障碍一般为对称的,从足趾开始,随着病程进展发展至足以及小腿,上肢一
152 -
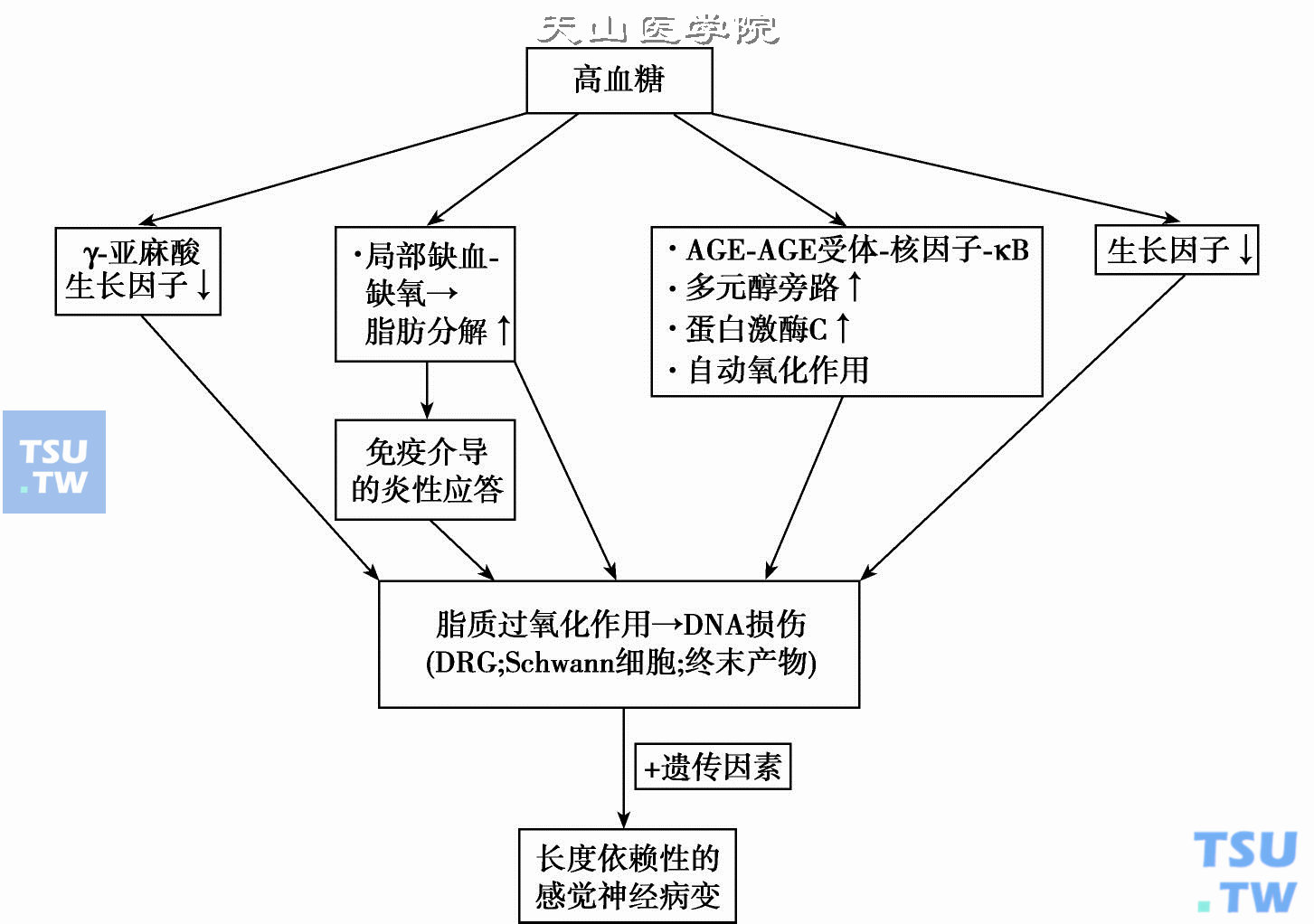
糖尿病与神经病变的发病机制
糖代谢对神经系统非常重要,神经元能量的获得依赖葡萄糖。糖尿病时出现的细胞代谢异常,不可避免地也会影响神经系统。因此,糖尿病神经病变是糖尿病很常见的合并症,有人统计糖尿病
155 -
常见糖尿病并发脑卒中的临床症状
一、主动脉弓综合征颈总动脉自主动脉弓分出处阻塞时出现主动脉弓综合征。是否出现颈内动脉阻塞的症状和体征视颅底动脉环和椎-基底动脉供血情况而定。常出现的症状和体征有
156 -
糖尿病和脑梗死的病因学关系
糖尿病与缺血性脑血管病之间的关系可能与以下的几种情况有关:①高血糖引起内膜损伤;②高血糖引起血乳酸累积;③高血糖破坏血脑屏障;④高血糖促进兴奋性氨基酸聚集等。临床上多次
157 -
糖尿病与脑血管病的流行病学研究
世界上许多神经病学专家和神经流行病学专家对糖尿病与脑血管疾病之间的关系进行了不少的研究。目前对脑血管病的危险因素已有大致的了解,其中重要的危险因素有高血压、心脏病
158 -
糖尿病心肌病的治疗及预防
由于糖尿病心肌病患者的心力衰竭以舒张性心力衰竭为主,这里重点叙述舒张性心力衰竭的治疗,而对于收缩性心力衰竭的治疗则与其他原因的相似,近年来收缩性心力衰竭的死亡率已经下
159 -
糖尿病心肌病的诊断与鉴别诊断
糖尿病心肌病的临床诊断首先要结合患者糖尿病病史,在没有冠心病、高血压及瓣膜病基础上,患者存在心力衰竭临床表现,心力衰竭可以为舒张性或(和)收缩性,据此临床可以考虑糖尿病心肌
160