英文:Eisenmenger syndrome;
同义名:艾森门格尔综合征、艾生曼格综合症、Eisenmenger病、Eisen-menger复合病、肺动脉高压性右向左分流综合征、肺循环梗阻综合征。
溯源与发展
1899年系德国医师Eisenmenger首先描述临床症状和病理改变,并由此得名。1958年Wood把凡是体循环间有交通吻合的心血管畸形,并导致肺动脉高压而产生右向左分流统称为Eisenmenger综合征。国内1967年首由汪曾炜等对本征做过报道,1980年阎西艳等报道1例,1982年钱武扬等报道7例后,其报道屡见不鲜。且许多学者对本征的超声诊断及外科治疗进行深入细致的探讨。
本综合征有广义和狭义两个含义。早期的学者对本征的认识仅局限于狭义的范畴,即包括室间隔缺损、主动脉右位、右心室肥厚、正常或扩大的肺动脉、肺动脉高压。当肺血管阻力等于或高于体循环水平时,部分血液由右心室流至左心室。也有人将此狭义的Eisenmenger综合征称之为Eisenmenger病。其与法洛四联症不同之处仅限于无肺动脉狭窄。近年来,随着对先天性心脏病血流动力学的研究进展,大多数学者认为,所谓的Eisenmengerr综合征,实际上是室间隔缺损合并肺动脉高压,伴右至左的分流。推而广之,凡先天性心血管畸形所致的左右两侧心腔沟通,引起的与狭义Eisenmenger综合征相同的血流动力学改变,均属本综合征的范畴。
该综合征的共同特点是:均有严重的、进行性的肺血管阻塞性病变,肺动脉压显著增高,伴双向或右至左为主的分流。
发病机制
在形成Eisenmenger综合征的左至右分流的先天性心脏病中,原来的左至右的分流量大,导致肺循环的血流量显著增多,肺动脉、左心室与右心室均增大,逐渐的引起肺动脉高压,待其肺动脉压力等于或超过体循环压力后,使原来的左至右的分流转变为双向分流或右至左分流。而肺动脉压力高至足以使原来的左至右分流转变为右至左分流,多在6~12岁或更晚的时候。
病理:最基本的因素是两个大循环之间有大的缺损,如室间隔缺损、动脉导管未闭、主肺动脉间隔缺损、房间隔缺损等;肺动脉内径增粗,中心粗大,周围肺动脉纤细呈残根样改变;右心室,三尖瓣环相对扩大。引发肺动脉高压的因素有两种,一种是肺循环血量增加:由于大量左向右的分流,肺循环血流量增加,当增加到一定程度时,肺动脉压升高(收缩压超过12kPa,平均压超过8kPa时)则可出现双向分流或右向左分流,肺血管阻力增加,右心室压力上升;另一种因素为肺小血管病理性变化:随着大量的左向右的分流,肺循环血流量过多,肺小动脉早期发生代偿性变化,管壁肌层增厚而形成充血性可逆性肺动脉高压,亦称为动力性肺动脉高压。但若肺动脉高压持续不降,肺小动脉内膜就会逐渐增厚,管腔缩小,肺小动脉内膜便发生不可逆的纤维样变,而进一步地使管腔阻塞,形成阻塞性肺动脉高压。
造成心脏负荷增加的因素分别为:在房间隔缺损中,右心室舒张期同时接受来自右心房和左,心房回流的血液,因而造成舒张期负荷过重。当肺动脉高压形成后,需克服肺动脉的阻力,以排出大量血液,故收缩期负荷亦增加,最终造成右心室肥厚劳损;在室间隔缺损中,起初为左心室舒张期负荷加重,当发生肺动脉高压致右心室肥厚以后,右心室厚度可超过左心室;在动脉导管未闭中,开始为左心房、左心室舒张期负荷增重,以后随着肺动脉高压形成,右心室收缩期负荷也随之增重,久而久之便诱发心力衰竭。
临床表现
本征最突出的表现是发绀,可出现在儿童期或青少年期。发绀早期不太重,可能只出现在劳累后。发绀出现的部位,因畸形的种类不同而不同。室间隔缺损的发绀为全身性;动脉导管未闭的发绀,下半身重于上半身,左上肢重于右上肢,即所谓差异性发绀。以后逐渐出现劳累后呼吸困难、乏力、胸痛、昏厥等症状,可突然死亡。其体征除紫绀和杵状指(趾)外,即为原发病并发肺动脉高压的体征。如室间隔缺损时,心脏听诊在肺动脉瓣区常有收缩期喷射音,第二心音分裂,有时胸骨左缘出现舒张期吹风样杂音(Graham-Steel杂音)。原有的胸骨左缘第3、4肋间的反流性全收缩期杂音消失或极轻,发生右心衰者可出现三尖瓣相对性关闭不全的收缩期杂音。
分型:本病无临床分型,而是按原发病分型。
辅助检查
- X线:可见右心室增大,肺总动脉凸出,肺野血管影增加;晚期病例则肺门血管影粗大,而肺野血管影反而变细,呈残根样改变。
- 心电图:右心室肥大及劳损,可有右心房或左心室肥大的变化。
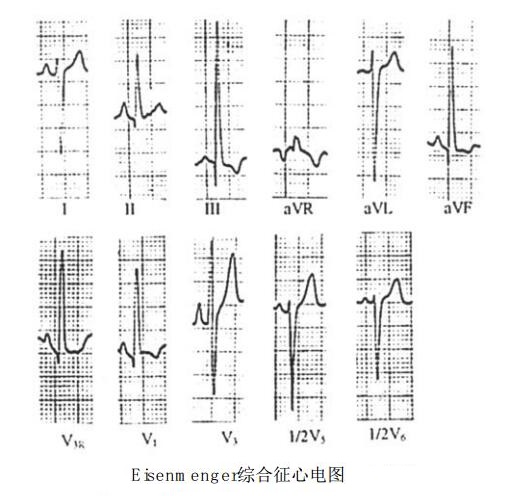
- 男,12岁,临床诊断:Eisenmenger综合征。图示右房肥大,右室肥大伴劳损。
- 超声心动图:通过声学造影,可协助判断右向左的分流水平。尤其是近几年彩色多普勒的应用,对复杂的先天性畸形帮助甚大。
-
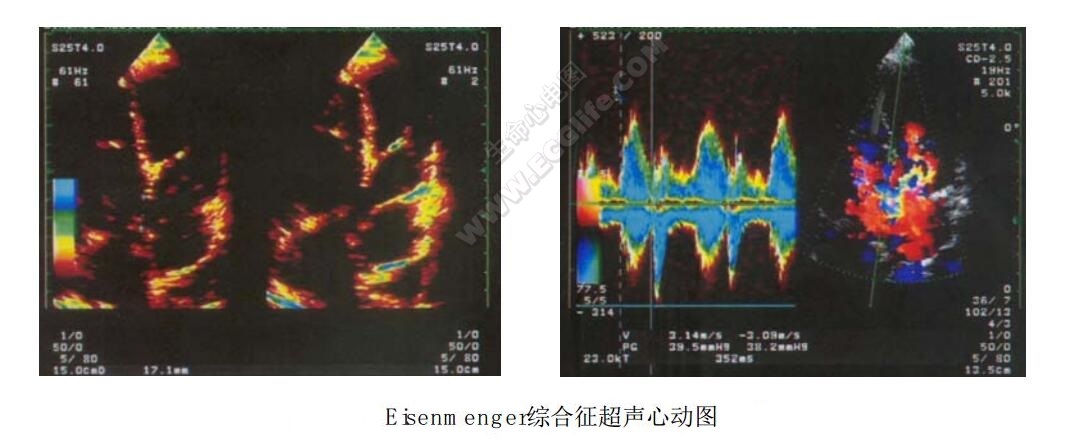
超声表现:全心房室内径增大,室间隔与左室后壁运动幅度偏强,右室前壁增厚,室间隔膜周部回声脱失,缺口约17mm,残端清晰。主肺动脉内径增宽,肺动脉瓣回声增强,M型:a波消失,呈“V”形,肺动脉瓣,三尖瓣关闭对合欠佳,心腔内余结构形态未见异常;CDFI:室水平探及双向分流,左—右流速3.14 m/s,右—左流速3.09m/s。肺动脉瓣区舒张期探及中量反流,二尖瓣收缩期探及中量五彩反流,三尖瓣区收缩期探及大量五彩反流。估测肺动脉收缩压95mmHg超声提示:
-
先天性心脏病,室间隔缺损(膜周部),肺动脉高压(重度),符合Eisenmenger综合征;
- Doppler: MVE/A<1,室水平双向分流.PV,MV反流(中量),TV反流(大量)。
-
-
超声表现:全心房室内径增大,室间隔与左室后壁运动幅度偏强,右室前壁增厚,室间隔膜周部回声脱失,缺口约17mm,残端清晰。主肺动脉内径增宽,肺动脉瓣回声增强,M型:a波消失,呈“V”形,肺动脉瓣,三尖瓣关闭对合欠佳,心腔内余结构形态未见异常;CDFI:室水平探及双向分流,左—右流速3.14 m/s,右—左流速3.09m/s。肺动脉瓣区舒张期探及中量反流,二尖瓣收缩期探及中量五彩反流,三尖瓣区收缩期探及大量五彩反流。估测肺动脉收缩压95mmHg超声提示:
- 心导管检查:可有肺动脉高压,动脉血氧饱和度降低等。但一般来讲,当先天性心脏病引起Eisenmenger综合征,临床上出现发绀时,已经失去了手术机会,故一般不做心导管检查。
诊断、治疗
- 诊断:原有左向右分流的先天性心脏病,若发展为右向左分流,且出现发绀时应考虑本征。借助x线和超声心动图检查,可获确诊。
- 治疗:本征不宜手术治疗,主要应预防肺部感染及防治因肺动脉高压而引起的心力衰竭。
