手术指征
1.良性、低度恶性肿瘤,如胰腺内分泌肿瘤(PET)、实性假乳头状瘤(SPT)、浆液性囊性肿瘤(SCN)、粘液性囊性肿瘤(MCN),肿瘤直径2~5cm。
2.肿瘤体积小、位置深,可能损伤主胰管,不能挖除或可能残留者。
3.非肿瘤性良性病变,如淋巴囊肿、水样囊肿等。
4.转移性肿瘤。
5.局限性胰腺炎、胰管狭窄及结石。
术前准备
1.术前给予抗生素及抗凝剂。
2.术前常规口服蓖麻油或灌肠。
麻醉
全身麻醉。
体位
平卧位。
手术步骤
取上腹部正中切口至脐下5cm,或上腹部弧形切口(图13-11-1)。
图13-11-1
打开胃结肠韧带,进入网膜囊,暴露胰腺。沿着胰腺上下缘分别打开胰腺被膜(图13-11-2)。
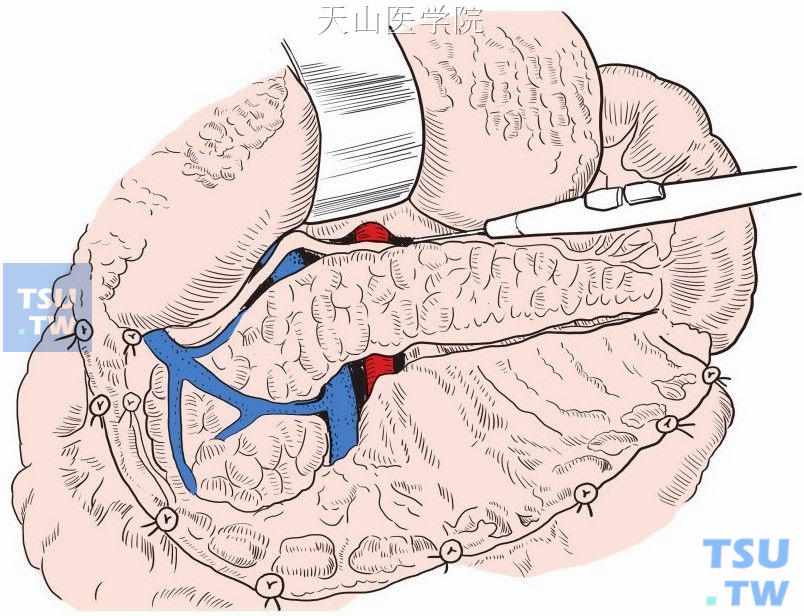
图13-11-2
于肿瘤两侧预定切除线(图13-11-3)。
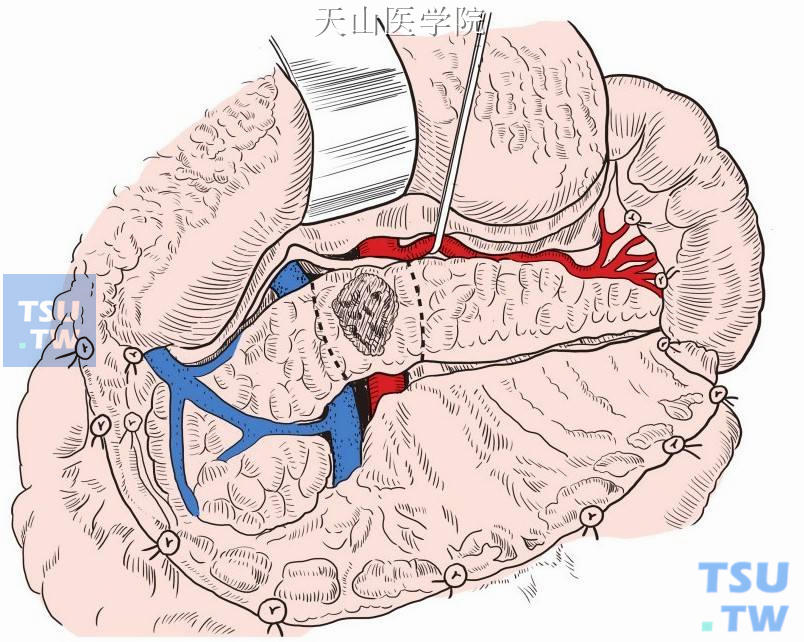
图13-11-3
于胰腺上下缘沿胰腺轮廓,打开后腹膜,解剖暴露肠系膜上静脉,于肠系膜上静脉前方分离与胰腺颈部之间间隙,向上分离至胰腺上缘。逐次结扎切断胰腺汇入脾静脉的分支(图13-11-4)。
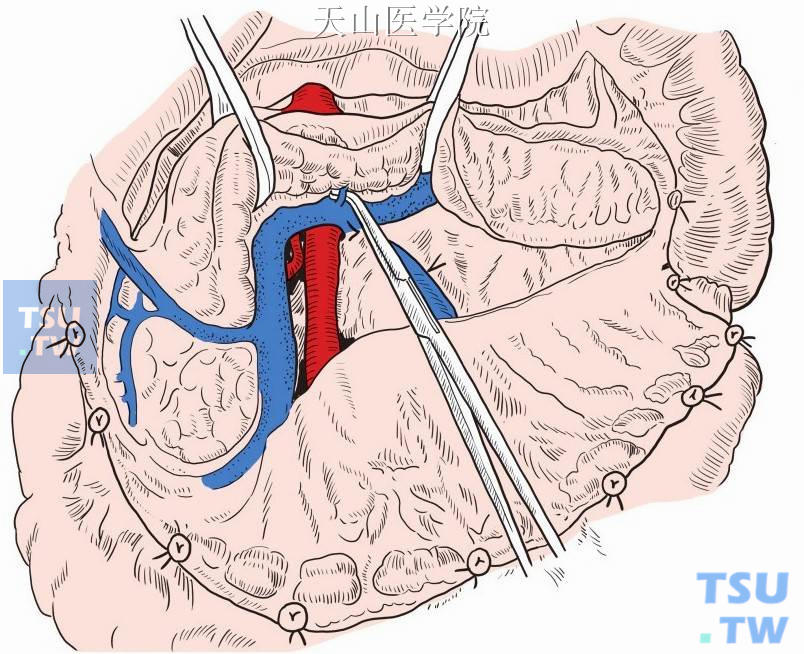
图13-11-4
游离胰腺后,于预定线处切断胰腺,胰腺断面出血均予以间断缝合止血(图13-11-5)。
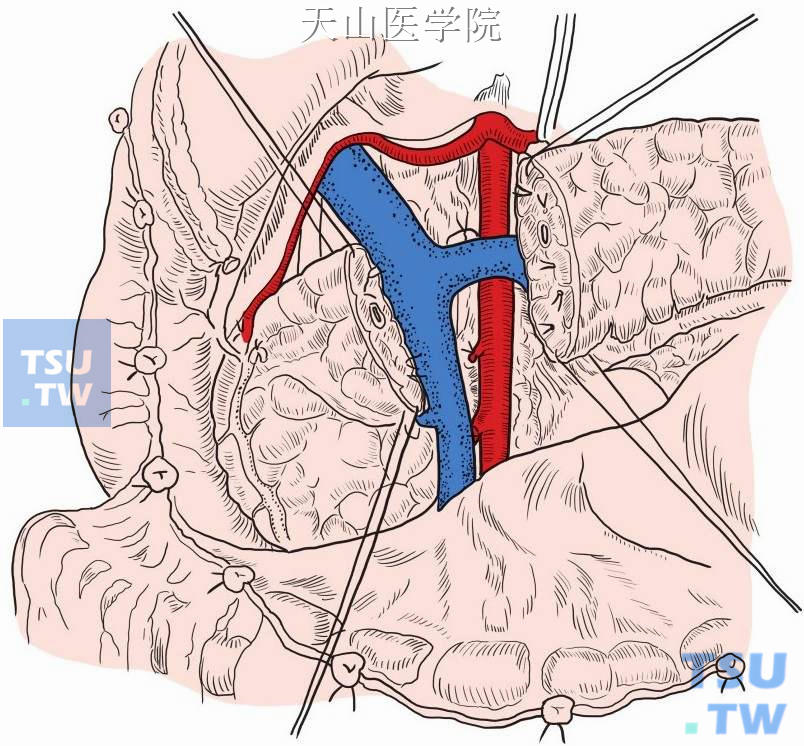
图13-11-5
胰头侧主胰管予以单独结扎(图13-11-6),胰腺残端予细线间断缝合关闭(图13-11-7)。
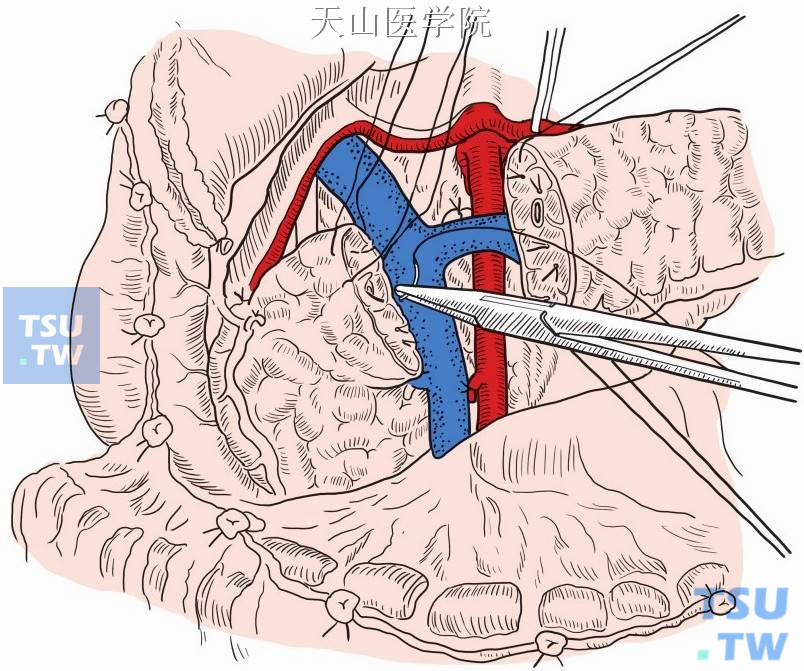
图13-11-6
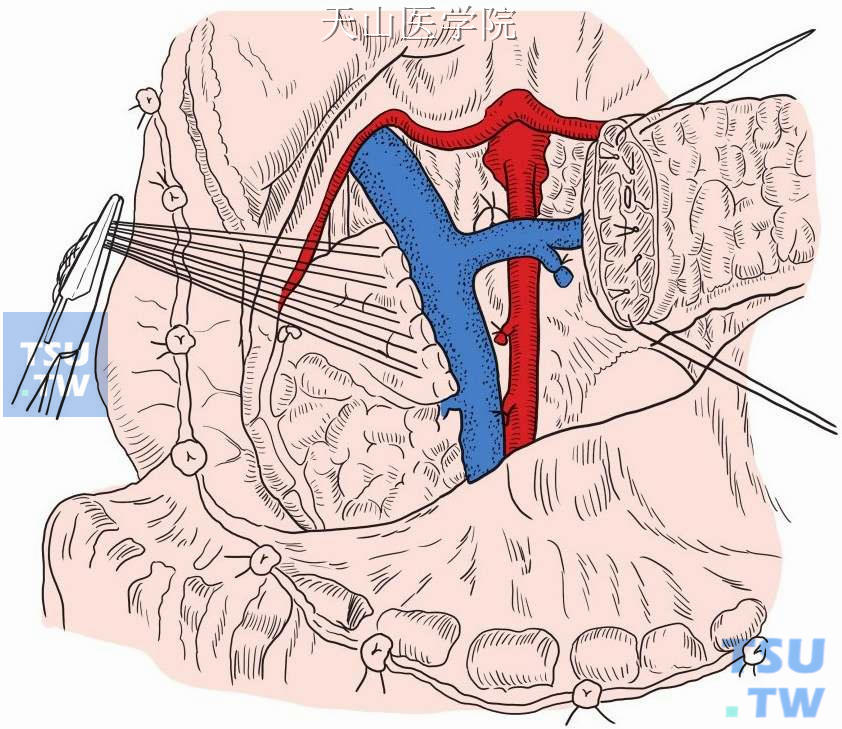
图13-11-7
将空肠襻经横结肠系膜无血管区拉上和胰腺残端行端侧吻合(图13-11-8)。胰肠吻合口距离下方肠肠吻合口40~60cm,也可行胰肠端端吻合及胰胃吻合。
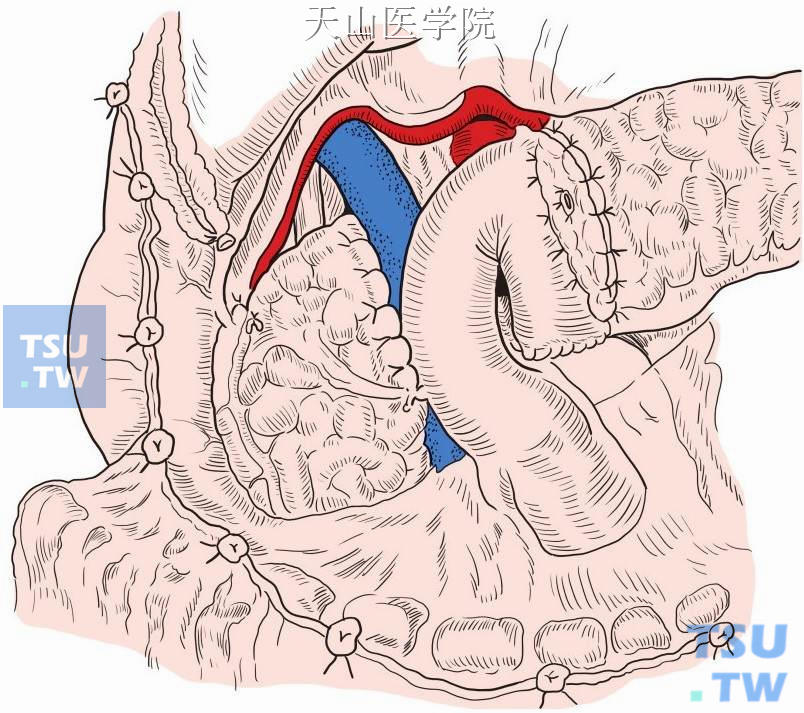
图13-11-8 消化道重建方式。远端胰腺残端和空肠行Roux-en-Y消化道重建示意图
当胰腺近侧残端创面大,难以直接缝合关闭时可分别行近远端胰肠吻合即空肠和胰腺体部残端吻合,再行空肠和胰腺头部残端吻合(Ω吻合)[图13-11-9(1)、(2)]。
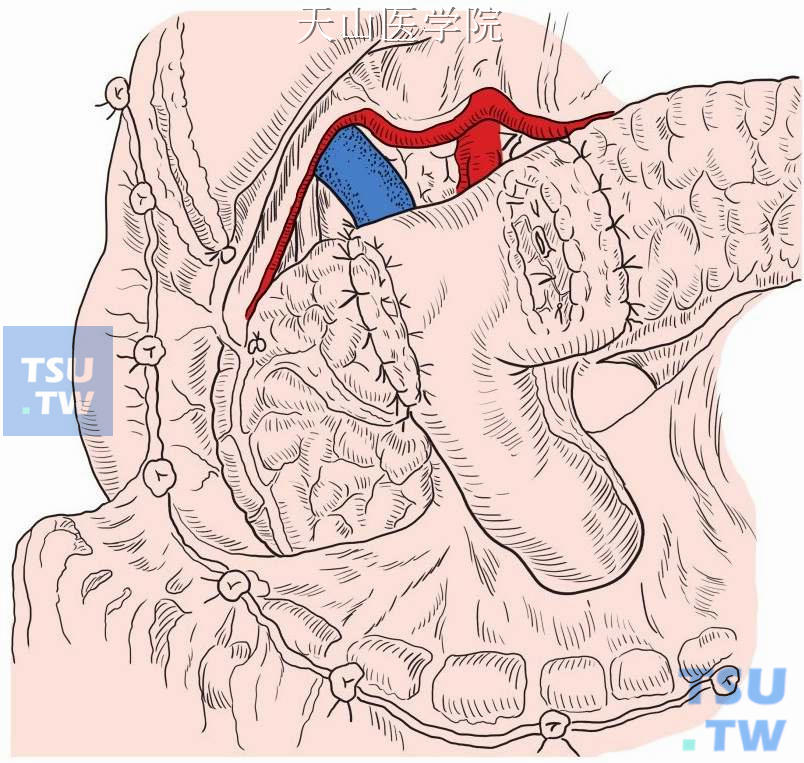
图13-11-9 (1)消化道重建方式
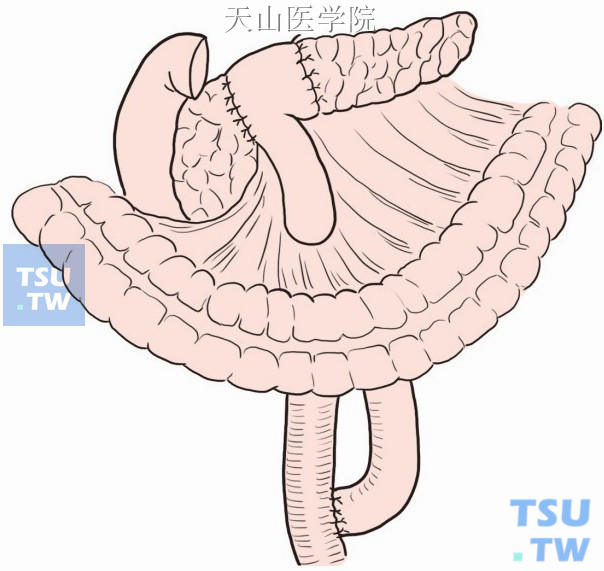
图13-11-9 (2)胰腺空肠双吻合(Ω形吻合)
手术意外的处理
术中大出血常见原因为术中肠系膜上静脉损伤,多为解剖不清或操作粗暴引起。胰腺周围炎症水肿,局部解剖困难,应于胰腺颈部下缘打开后腹膜,仔细分离,可找到胃网膜右静脉及结肠中静脉,再循此静脉向上解剖至胃结干,即可找到肠系膜上静脉。如果局部难以暴露,可充分游离十二指肠第三部,在其前方解剖暴露肠系膜上静脉,再循此静脉向上解剖显露肠系膜上静脉全程。
脾动静脉分支损伤引起的大出血常常在分离胰腺汇入脾静脉时发生。在肿瘤偏向左侧需要分离出更长的脾静脉时易于发生。应仔细分辨并妥善结扎脾脏动(静)脉分支。
术后处理
1.禁食,胃肠减压。术后第一天可拔胃管,术后2~3天可进食流质及半流质食物。
2.引流液可在术后第3、5、7天测定淀粉酶,如结果正常,术后6~8天可拔除引流管。
3.术后常规给予抗生素预防感染。
4.胰腺质地柔软或脂肪浸润,胰肠吻合不满意,或者胰腺头部残端关闭不满意,主胰管未找到等情况可使用生长抑素类似物。
临床经验
1.选择正中切口,易于延长及开关,良好的暴露是成功手术的必要条件。
2.中段胰腺切除术胰瘘发生率明显高于胰十二指肠切除。我们常常在胰肠吻合口上下缘各放置一根硅胶扁平引流管,分别于术后第3、5、7天测定引流液淀粉酶,如果结果正常即可退管直至拔除,一般术后6~8天拔管。如果有胰瘘,只要保持引流通畅充分,多可以治愈,不至于造成严重后果。
3.出血分为早期和延迟出血,根据出血部位又可分为腹腔及消化道出血。早期不能控制的出血需要即刻手术治疗。延期出血多由胰瘘腐蚀血管或假性动脉瘤引起,可以先行介入栓塞治疗,如果仍不能止血,再选择手术治疗。
4.分离脾动(静)脉过程中,需要足够的耐心和技术。遇到极度细小分支血管可用0号线进行结扎,有时可用钛夹钳夹进行止血,方便快捷但不能过多翻动,以免钛夹脱落出血。
5.于肿瘤侧1cm处即可切断胰腺,先行切断胰腺左侧或右侧,然后将胰腺肿瘤向右或左侧掀起,有更好的显露,直视下逐一结扎切断脾静脉和脾动脉的分支。
6.近端胰腺断面血供丰富,建议分别给予缝扎,我们一般不推荐使用超声刀或电凝止血。
7.胰腺主胰管需要单独缝扎,创面间断对合缝闭,以免残端缺血,也许能降低胰瘘发生率。
