-
应激性高血糖的病因和发生机制
应激性高血糖的发生机制十分复杂,概括起来与升糖激素、细胞因子的大量释放及外周组织胰岛素抵抗密切相关。一、儿茶酚胺类激素在创伤应激早期,肾上腺髓质大量释放儿茶酚胺(CA),儿
1 -
生长抑素瘤引起血糖升高的病理生理机制
在胰岛中,从δ细胞中释放出来的生长抑素被认为是对相邻的β和α细胞中的胰岛素及胰高糖素分泌有效的、重要的局部抑制因素。生长抑素因引起胰岛β细胞内cA
3 -
嗜铬细胞瘤引起血糖升高的病理生理机制
胰岛有丰富的含有去甲肾上腺素的交感神经支配。循环中儿茶酚胺来自于肾上腺髓质(主要为肾上腺素)或交感神经末梢,其他部位产生的儿茶酚胺也可以通过分布在胰岛中的血管,而到达胰
4 -
餐后高血糖加重肾脏与视网膜的微血管病变
国内外在人体及体外的研究均证实,餐后血糖的迅速升高,增加了葡萄糖对组织的毒性,加重肾脏与视网膜的微血管病变,持续高血糖状态可造成多方面的血管损害。其可能原因有: 糖尿病患
5 -
餐后高血糖可以引起运动与感觉神经传导速度减慢
运动神经与感觉神经病变是糖尿病最常见的慢性并发症之一,发生率约为30%~45%。糖尿病性神经病变的发生机制可能是多因素的,其中高血糖是所有发病机制的中心环节。目前有充足的实
6 -
餐后高血糖可以促使和加重糖尿病大血管病变的发生与发展
餐后状态(餐后血脂、餐后氧化代谢状态等)与餐后高血糖密切相关,可以促使与加重大血管病变的发生和发展。持续的餐后高血糖和高HbA1c状态以及餐后高血脂、餐后氧化代谢状态可引
7 -
餐后高血糖使心肌梗死的发生率与死亡率增加
糖尿病是心血管病(cardiovascular disease,CVD)主要的独立危险因素。糖尿病患者群心血管病患病率的增加主要来自冠状动脉粥样硬化的速度加快。与非糖尿病个体相比,糖尿病患者发
8 -
餐后高血糖损害胰岛β细胞分泌胰岛素的功能
高血糖可以损害胰岛β细胞分泌胰岛素的功能,加重2型糖尿病患者胰岛素分泌缺陷。在葡萄糖耐量低减(IGT)患者中,胰岛素分泌缺陷轻微,如果IGT状态未得到治疗,餐后血糖愈来愈高,则
9 -
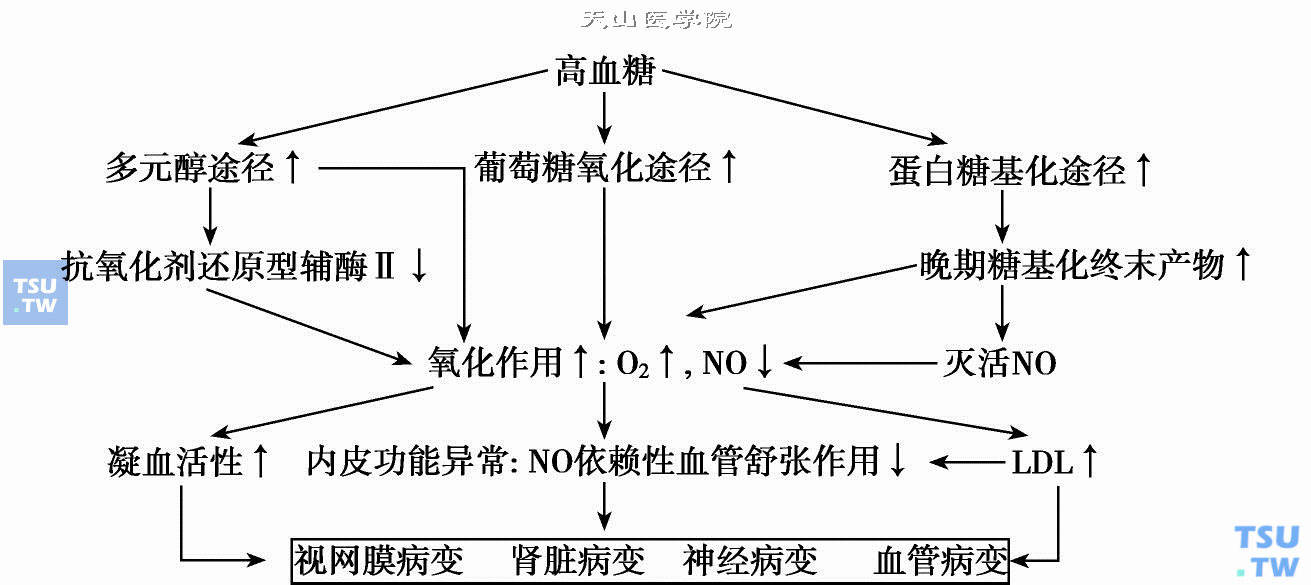
控制高血糖减少或避免糖尿病慢性并发症
当糖尿病患者长期处于慢性高血糖状态时,可通过多种途径导致体内各种组织蛋白质的糖基化增强,活化多元醇旁路以及致微循环高灌注等而发挥其病理作用,使血管(包括大、小血管)壁上皮
10 -
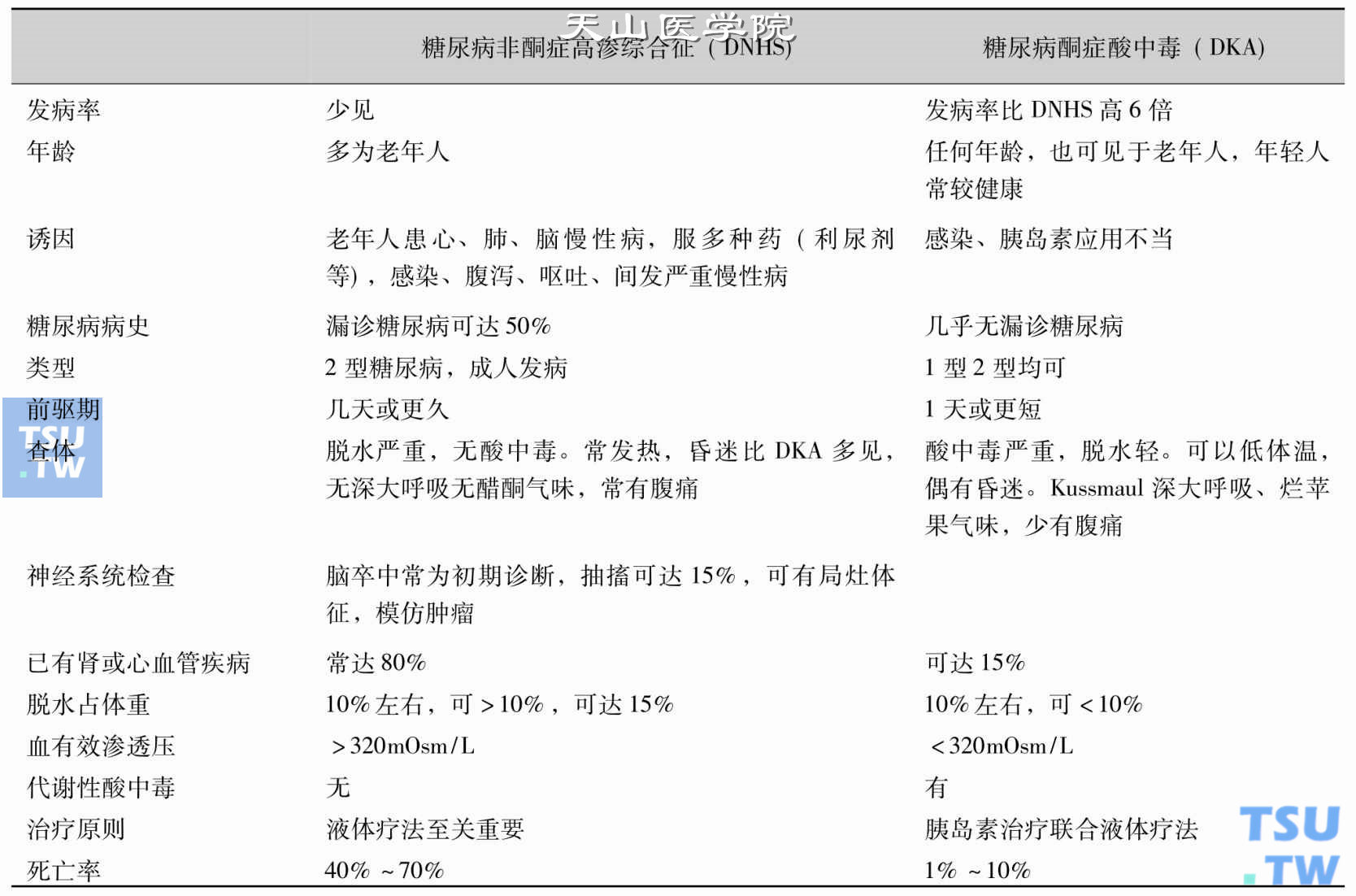
高血糖高渗状态的防治总则
治疗内容包括液体治疗和胰岛素治疗,诱因和并发症治疗。换言之,包括:水(恢复血容量)、电(血钠与钾异常)、酸(纠正代谢酸中毒)、糖(胰岛素降血糖)、诱因、并发症。糖尿病非酮症高渗综合
11 -
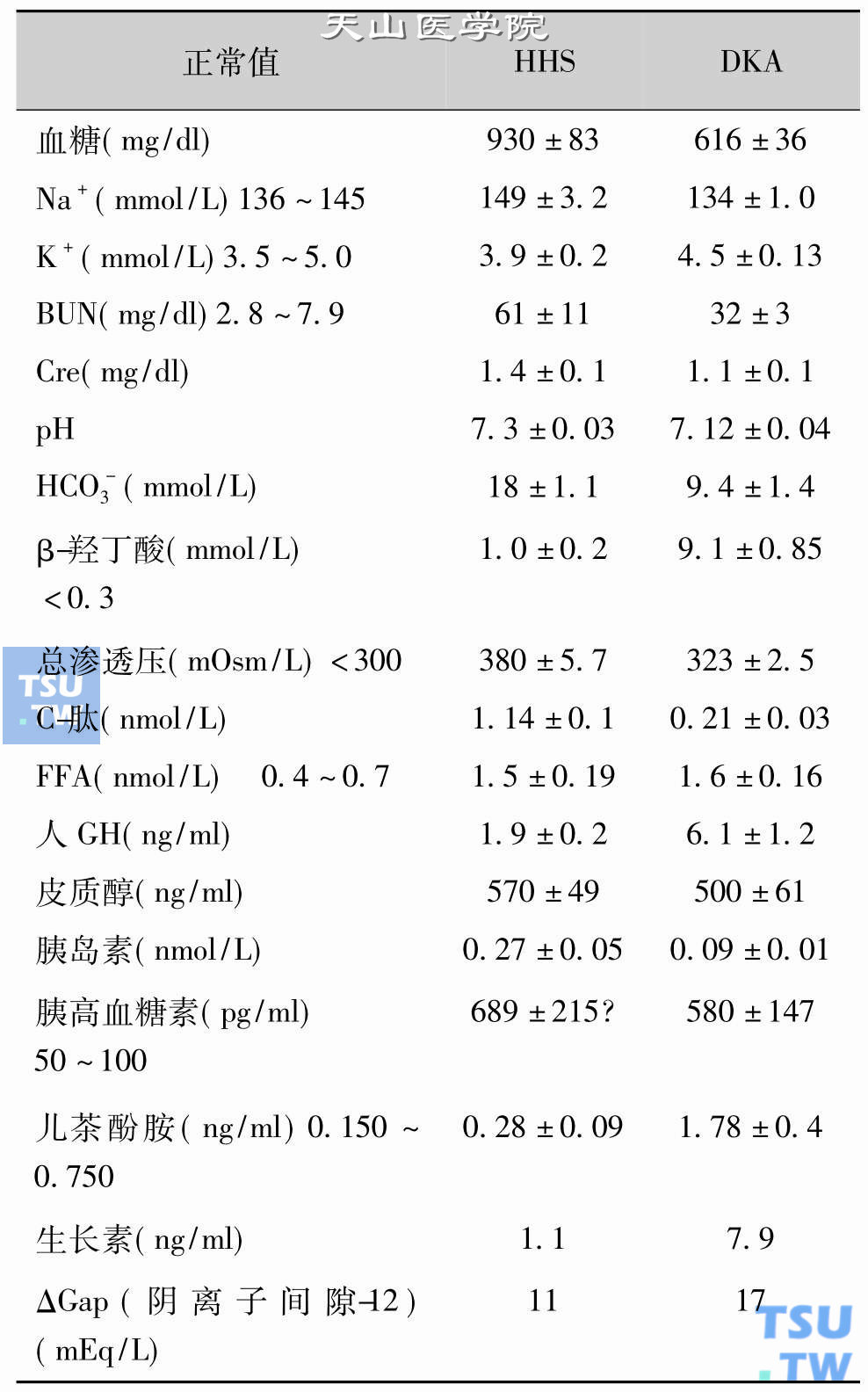
糖尿病非酮症高渗综合征的诊断
一、糖尿病非酮症高渗综合征通用的诊断标准是糖尿病患者血糖≥600mg/dl,血有效渗透压≥320mOsm/L,可伴酮症但罕见酮酸中毒。宜注意:①有效渗透压正常值为275~295mOsm/L。从
12 -
高血糖高渗状态的临床症状表现
一、病史多尿多饮症状缓慢加重,脱水症状发展可历3~7天,甚至长达3周。约1/3患者过去未发现糖尿病。已知患有糖尿病者约1/4病例降糖药治疗不恰当。常有肺部或尿路感染症状并作为
13 -
高血糖高渗状态的发病率和死亡率
缺乏中国大系列糖尿病非酮症高渗综合征发病率和死亡率资料。美国NIH的1979~1981年统计,每10万总人口中糖尿病非酮症高渗综合征发病率为10例。孟斐斯城医学中心1981~1989年糖尿
14 -
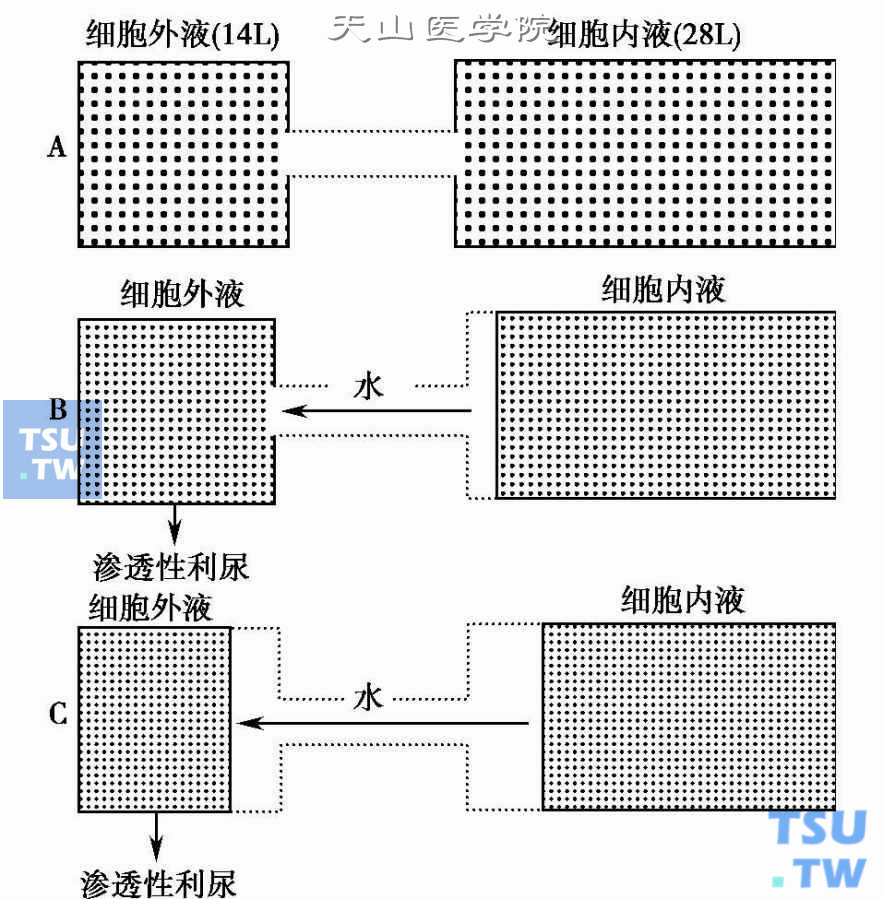
高血糖高渗状态的病理生理
高血糖基本原理是肝糖异生过多,肌肉、脂肪等外周组织的糖利用过少,形成血糖过高和渗透性利尿。血容量明显不足,伴老年人的口渴中枢不敏感所致摄入不足,使脱水更严重。高渗的病理
15 -
控制高血糖的5大措施
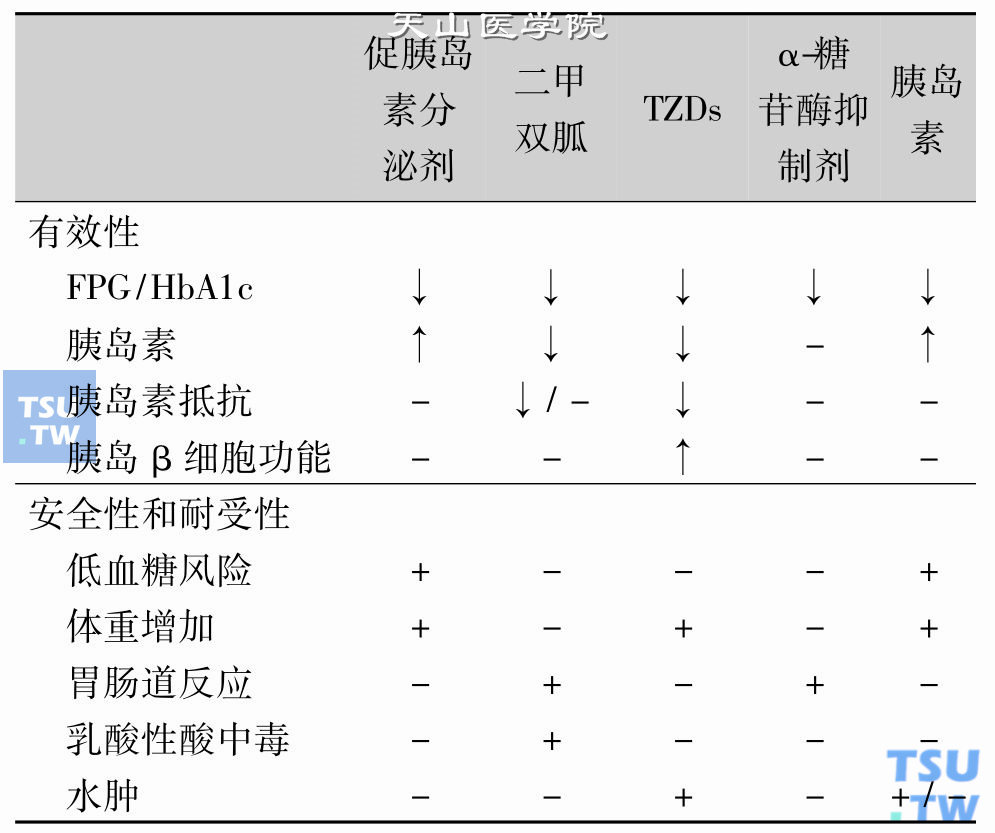
传统的糖尿病治疗被称为三驾马车,即饮食控制、运动疗法和降糖药物治疗。但是,在临床实践中仅仅采用这三驾马车尚难以控制部分糖尿病患者的高血糖。因此,于20世纪90年代,国际糖尿
16 -
糖尿病患者高血糖控制治疗的历史发展
在糖尿病患者治疗的历史进程中,从胰岛素发明之前对患者控制高血糖的治疗只能采用“饥饿疗法”,到现在科学的综合防治,经历了几个里程碑式的发展过程。1921年Banting
17 -
高渗性高血糖状态(HHS)的治疗方法
HHS的病情危重,病死率高达40%以上,故需特别强调有效预防、早期诊断和积极治疗。本综合征一旦确诊,应积极抢救:①尽早补液;②补液后开始持续胰岛素补充;③补钾;④去除诱因;⑤治疗并发
19 -
高渗性高血糖状态的诊断与鉴别依据
根据意识障碍伴明显脱水和血糖显著增高诊断HHS下列情况强烈提示HHS可能: 多饮、口渴和多尿等较前明显加重; 进行性意识障碍伴明显脱水; 在大量服糖、静脉输糖或应用糖皮质激素
20