-
什么是替代性靶位蛋白?与细菌耐药性有何关系?
答:细菌为抵抗抗菌药物的抑制作用而产生的一种与抗菌药物亲和力低的新的靶位蛋白,取代正常的靶位蛋白与抗菌药物结合。如甲氧西林耐药的金黄色葡萄球菌由mecA基因编码产生一种
1 -
细菌对抗菌药物的耐受性与细菌的耐药性有何关系?
答:耐受性(tolerance)即指抗菌药物对细菌的最低抑菌浓度(MIC)在敏感的范围内,但其最低杀菌浓度(MBC)至少较MIC高32倍,甚至可高达数百倍或至2000倍。此种耐药性系与细菌缺少自溶酶(auto
2 -
细菌的生物膜形成与细菌的耐药性有何关系?
答:近年来,有学者将细菌生物膜的形成亦归入引起细菌耐药性的机制之一。原因是:①细菌生物膜可以阻挡抗菌药物的渗入,使抗菌药物对包裹在菌膜内的细菌无法发挥抗菌作用。②细菌菌
3 -
细菌如何通过增加对抗菌药物拮抗物的产量而耐药?
答:细菌可增加对抗菌药物拮抗物的产量而耐药。如对磺胺药耐药的金黄色葡萄球菌菌株,其对氨苯甲酸(PABA)的产量可为敏感菌的20倍。高浓度的PABA可与磺胺药竞争二氢叶酸合成酶,使细
4 -
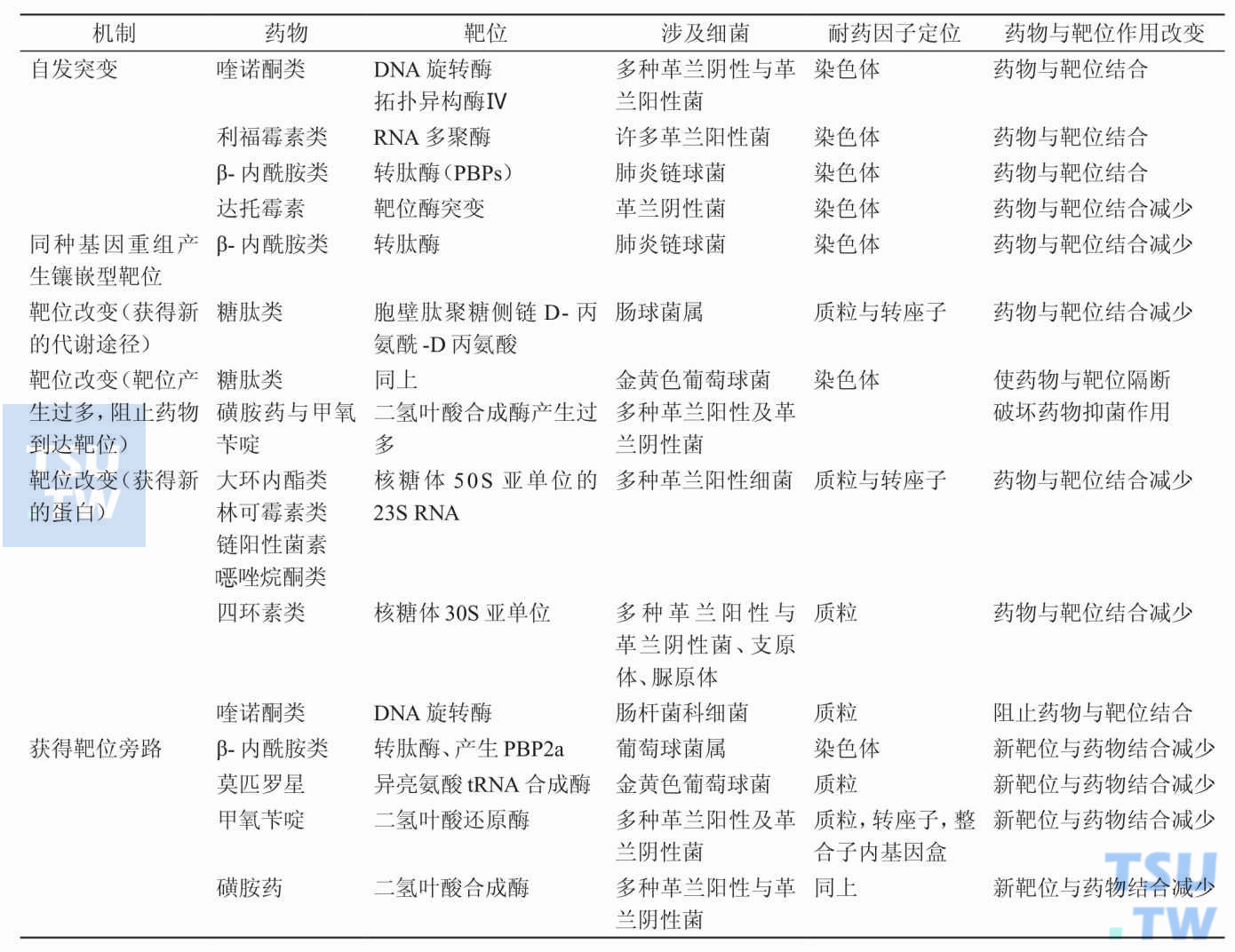
为什么靶位的改变可引起细菌的耐药性?
答:细菌可改变抗生素作用靶位的结构,使其不能与作用靶位结合发挥其抗菌活性。如细菌可改变抗生素与核糖体的结合部位而导致四环素、大环内酯类、林可霉素类与氨基苷类等抗菌药
5 -
为什么灭活酶或钝化酶的产生可引起细菌的耐药性?
答:细菌可通过耐药基因编码产生破坏抗生素的活性基团使之失去抗菌作用的酶,使药物在作用于菌体前即被破坏或失效。如细菌可产生β-内酰胺酶,使β-内酰胺类抗生素的活性
7 -
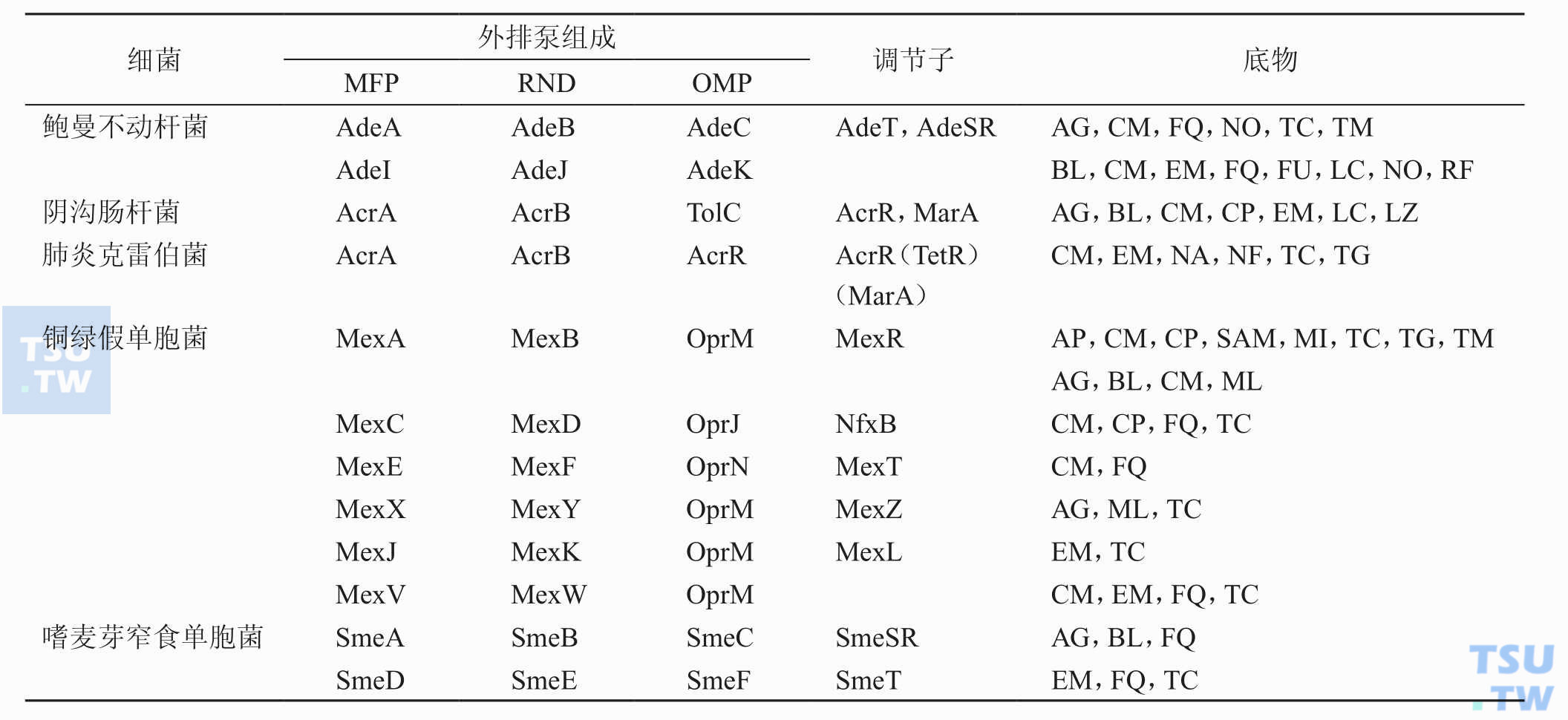
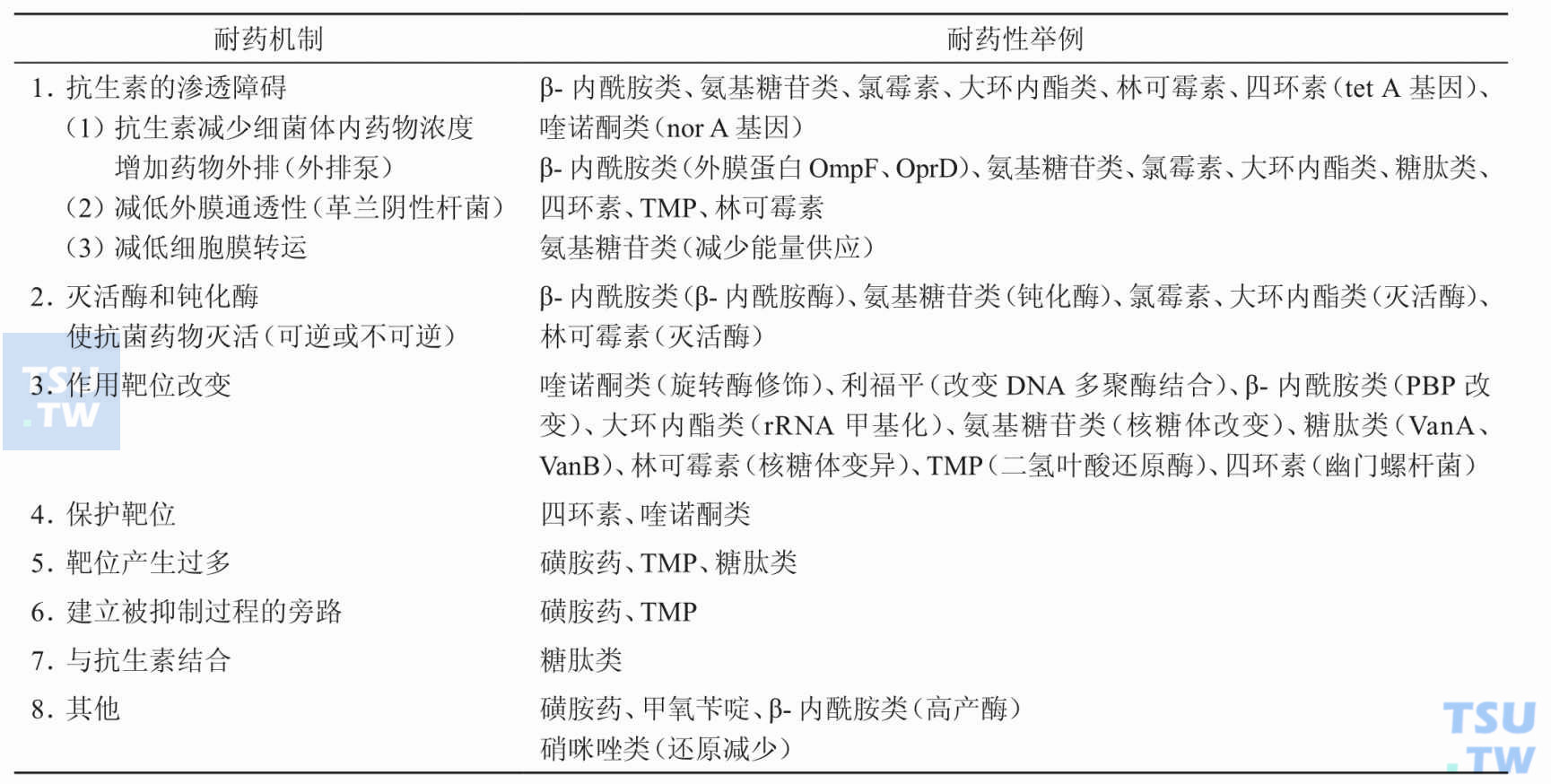
引起细菌耐药性的机制有哪些?
答:细菌大凡可通过以下几个途径来达到对抗菌药物的耐药性(下表):①灭活酶或钝化酶的产生;②抗生素的渗透障碍;③药物作用靶位改变;④产生靶位保护蛋白;⑤细菌还可增加对抗菌药物拮抗
8