-
为什么通过外周血病态造血的特征可以判断MDS?
答:MDS患者外周血有80%以上病例血红蛋白<80g/L,贫血的形态学特征一般为大细胞性贫血,也可呈正常细胞正色素型。难治性贫血伴环状铁粒幼细胞(RARS)可以呈小细胞低色素型。网织红细
21 -
为什么MDS的诊断是一种排除性诊断?
答:因为某些疾病(如自身免疫性疾病、内分泌病)以及使用粒细胞集落刺激因子(G-CSF)治疗后,可以合并非克隆性MDS样改变,即非克隆性MDS。核型可正常,骨髓可以出现病态造血性改变,原发病
22 -
为什么要评估骨髓增生异常综合征的多个诊断标准?
答:由于MDS存在极大的异质性,没有诊断 “金标准”。专业界先后制定FAB标准、WHO标准、英国血液学会指南和美国NCCN指南等。2006年底,NCCN、MDS国际工作组(IWG)、欧洲白
23 -
为什么常用维也纳标准诊断骨髓增生异常综合征?
答:根据骨髓增生异常综合征(MDS)定义所描述的反映其疾病本质和特征的指标(单克隆性、造血功能衰竭、发育异常、白血病转化)都可被用于MDS的诊断。由于MDS疾病极大的异质性,MDS的诊
24 -
为什么骨髓增生异常综合征需要与再生障碍性贫血作鉴别诊断?
答:低增生性骨髓增生异常综合征(hypoplasia myelo dysplastic syndrome, Hypo-MDS),是MDS的一种特殊亚型,约占10%。Hypo-MDS与再障的病理特征和临床表现相似,亦有全血细胞减少,网织
25 -
为什么骨髓增生异常综合征患者需进行染色体检查?
答:40%~70%的骨髓增生异常综合征(MDS)有克隆性染色体畸变,和早期阶段的MDS相比,晚期阶段的MDS有较高的染色体异常检出率,而且畸变的类型也较复杂。因此,染色体检查对于MDS患者的早期
26 -
造血干细胞移植治疗骨髓增生异常综合征(MDS)
高危骨髓增生异常综合征(MDS)经诱导缓解化疗后,可以获得15%~64%CR率,但由于较高的复发率(RR),持续缓解时间仅为8个月。对于缺乏HLA匹配同胞供者及无关供者来源,通过化疗达CR的年轻MDS
27 -
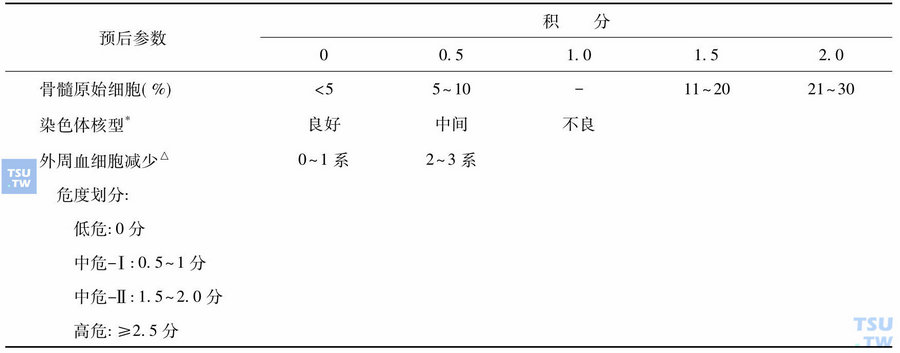
骨髓增生异常综合征的病程与预后
骨髓增生异常综合征(MDS)的病程大致有以下三种主要演变模式:第一种模式,患者病情稳定,骨髓中原始细胞不增多或轻微增多,而不超过5%,随诊中迄未发生白血病转变,仅靠一般支持治疗可活
28 -
骨髓增生异常综合征的疗效标准
各学者在报告MDS治疗效果时曾提出几个疗效标准,虽然大体相近,但不完全相同。有鉴于此,一个国际工作组于2000年底提出一个统一的MDS疗效判定标准方案,希望能作为MDS临床治疗试验
29 -
儿童骨髓增生异常综合征的治疗
成年人MDS的治疗策略对于儿童MDS来说可能仅适用极少部分无7号染色单体或复杂染色体核型异常,且非输血依赖性和无由中性粒细胞减少导致高感染风险的RC患儿。采取该治疗策略的
30 -
骨髓增生异常综合征的治疗
由于病因和发病机制尚未能完全阐明,迄今为止MDS还没有统一的特殊治疗方案,但对于MDS治疗原则的认识已逐渐趋于一致。虽然MDS就其实质来说是一组恶性克隆性疾病,转变为白血病的
31 -
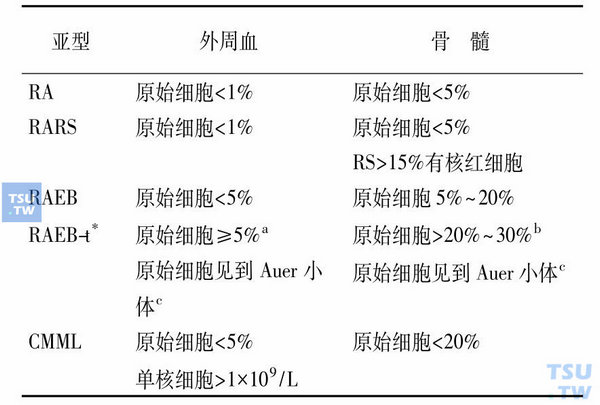
骨髓增生异常综合征的分型
1976年法、美、英(FAB)协作组正式定名MDS,并于1982年进一步详细描述MDS的特征,提出诊断标准和分型建议,根据骨髓中原始细胞百分比、外周血中原始细胞百分比、原始细胞中有无Auer
32 -
骨髓增生异常综合征的诊断与鉴别
血细胞发育异常的形态改变是MDS的基本特征,但不少疾病也可出现程度不等的类似改变。如营养缺乏性疾病(缺乏维生素B12、叶酸、维生素B6等)、先天性红细胞生成异常性贫血(CDA)、骨
33 -
骨髓增生异常综合征的实验室检查
血细胞发育异常的形态学1.红细胞生成异常(dyserythropoiesis)外周血中大红细胞增多,红细胞大小不匀,可见到巨大红细胞(直径>2个红细胞)、异形红细胞、点彩红细胞,可出现有核红细胞。
34 -
骨髓增生异常综合征的特殊表现和相关疾病
5q-综合征5号染色体长臂缺失(5q-)是MDS常见的细胞遗传学异常之一,可见于MDS的各个亚型。5q-有两种情况:一种是单一5q-,即5q-是唯一的核型异常;另一种是复杂5q-,即除5q-外还同时有其
35 -
骨髓增生异常综合征的临床症状表现
骨髓增生异常综合征(MDS)一般起病比较缓慢渐进,往往在起病数周甚至数月后方始就诊。患者的症状和体征主要是各类血细胞减少的反映。早期患者一般以顽固性贫血的相关表现为主,出
36 -
骨髓增生异常综合征的病因及发病机制
迄今为止,MDS的病因尚未被阐明。一些MDS发病危险因素调查报告显示,MDS发病相关因素有电离辐射、高压电磁场、烷化剂、苯、氯霉素、石油产品、有机溶剂、重金属、杀虫剂、染发
37 -
骨髓增生异常综合征的发病情况
发病率:英国1984~1986年MDS年发病率为2. 1/105。德国Düsseldorf城区1986~1990年MDS年发病率为4. 11/105。瑞典Jönköping市1978~1992年>19岁的人群中MDS的发病率为
38 -
骨髓增生异常综合征的定义
骨髓增生异常综合征(MDS)是一组异质性后天性克隆性恶性疾病。其基本病变是克隆性造血干、祖细胞发育异常(dysplasia),导致无效造血以及恶性转化危险性增高。其基本临床特征是骨髓
39