-
垂体的胚胎发育
垂体干细胞分化为腺垂体细胞从原始外胚层细胞分化而来的垂体细胞谱系干细胞(stem cells of pituitary cell lineages)在各种内、外因素的作用下,分化增殖为各种垂体细胞。调节
2 -
垂体生长激素(GH)
腺垂体可合成和分泌生长激素(growth hormone,GH)、泌乳素(prolactin,PRL)、促甲状腺素(thyrotropin,TSH)、促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)、黄体生成素(luteinizing
4 -
垂体PRL(prolactin)
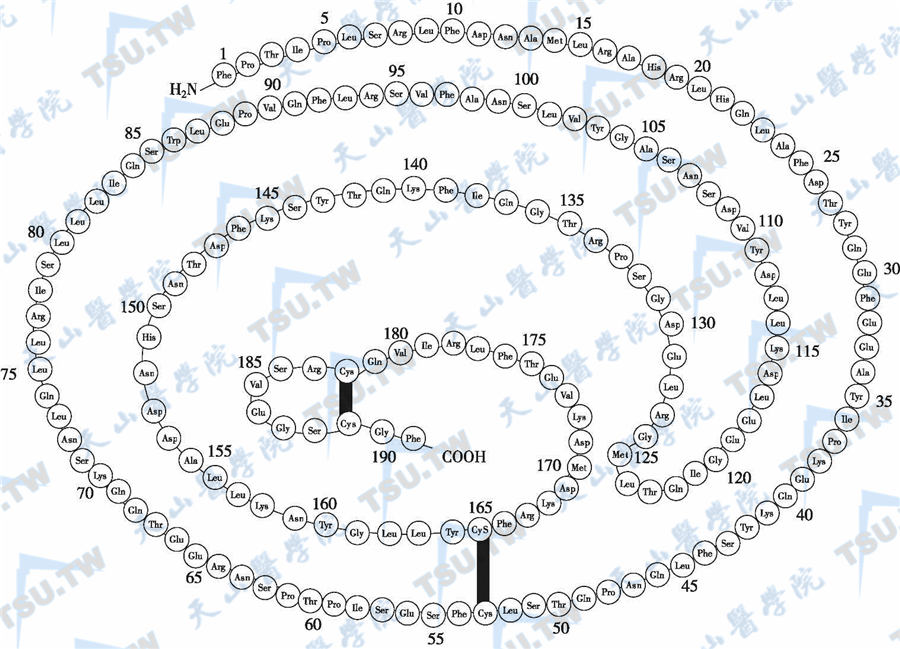
人PRL(prolactin)基因位于第6号染色体,长约15kb。PRL、GH和绒毛膜GH来自同一始祖基因。PRL含199个氨基酸残基,在PRL分子的氨基端、羧基端以及中间区有3对半胱氨酸双硫键,使分子形
5 -
垂体促甲状腺素
垂体促甲状腺素(TSH)含2个糖蛋白亚基,分子量25~28kD,其α链与FSH、LH和HCG的α链相同,β链各异。TSH促进甲状腺合成甲状腺激素中的每一个步骤,包括甲状腺摄碘、酪氨
6 -
垂体促肾上腺皮质激素或促皮质素
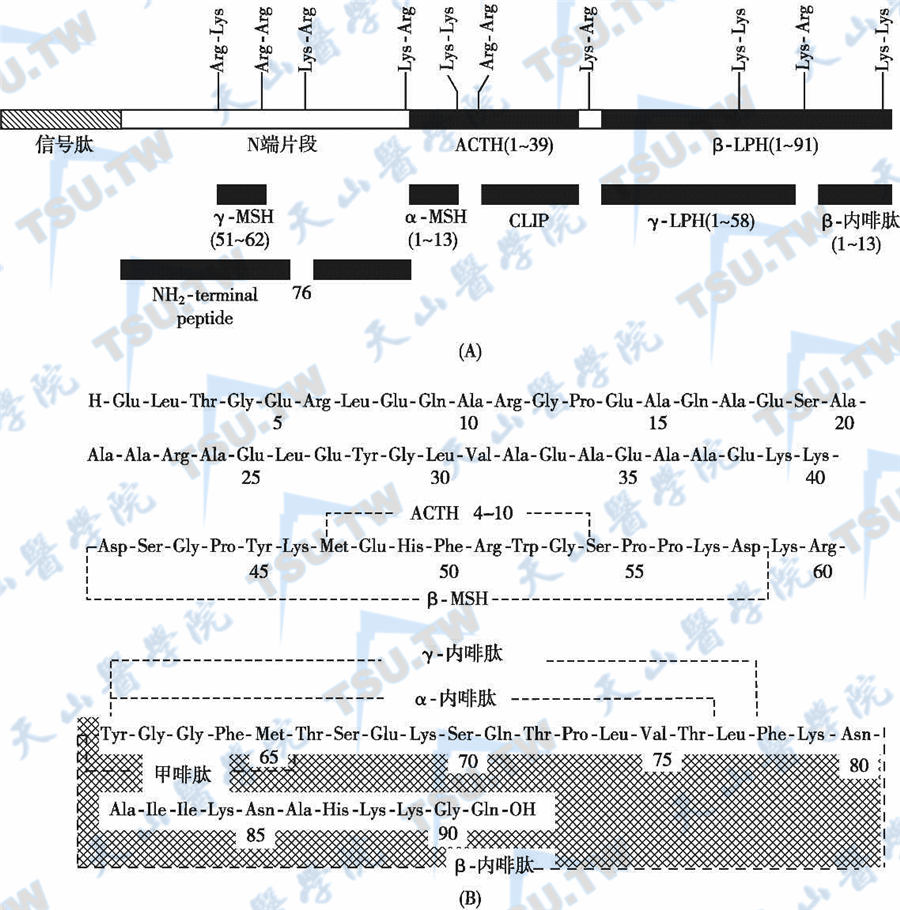
垂体的促肾上腺皮质激素(促皮质素,adrenocorticotropic hormone,ACTH)前身物阿片促黑素细胞皮质激素原(proopiomelanocortin,POMC,阿皮素)分解后,产生39肽的ACTH、13肽的黑色素细胞刺
7 -
垂体LH和FSH
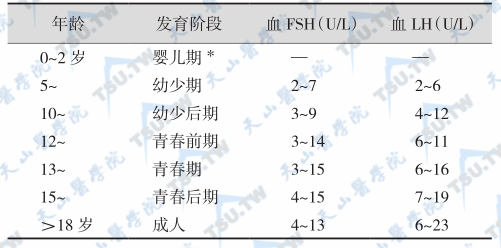
男性和女性的垂体LH和FSH分泌与合成的调节有所不同,而且在不同的年龄段以及女性妊娠期间的调节模式均不一样。男性LH/FSH受GnRH/睾酮/抑制素调节GnRHGnRH兴奋而性腺类固醇激
8 -
腺垂体功能的动态试验
联合兴奋试验评估垂体功能一般先检测靶腺激素的基础水平,如上午8时皮质醇,T3、T4、雌激素、睾酮及IGF-1等。将GnRH 100μg、TRH 200μg、CRH和GHRH 1μg/kg溶于5ml生理
10 -
垂体影像检查和特殊检查
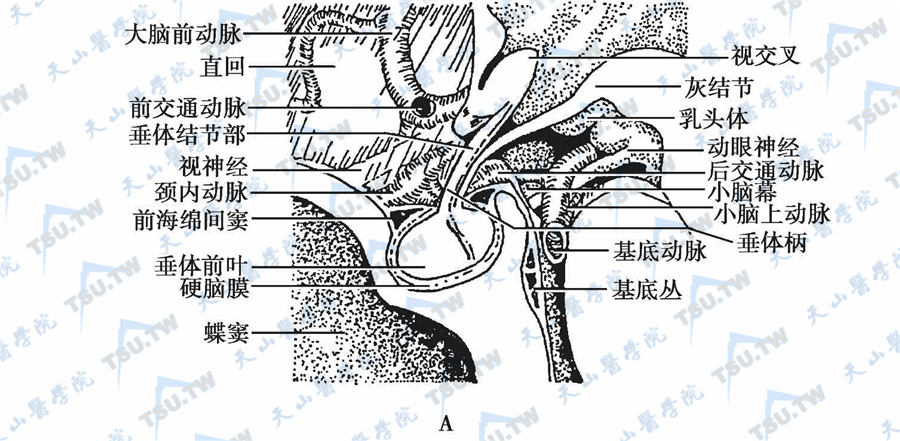
MRI/CT/PET多薄层扫描诊断垂体疾病MRI检查能清楚显示垂体及其周围软组织结构,区分视交叉和蝶鞍隔膜,显示脑血管及垂体瘤是否侵犯海绵窦和蝶窦,以及垂体柄是否受压等情况,MRI比CT
11 -
垂体激素分泌亢进的治疗
手术治疗垂体卒中和垂体肿瘤 手术治疗适应证:主要有:①垂体卒中(术后长期激素补充/替代治疗);②药物治疗或放疗不能取得满意疗效的下丘脑-垂体瘤,为防止术后复发常需术后放疗。
13 -
腺垂体功能减退症的病因与发病机制
垂体或下丘脑的多种病损可累及腺垂体的内分泌功能,当垂体的全部或绝大部分被毁坏后,产生一系列内分泌腺功能减退表现,主要累及的靶腺为性腺、甲状腺及肾上腺皮质,临床上称为腺垂
14 -
腺垂体功能减退症的症状表现
大多数腺垂体功能减退症的表现隐匿,且缺乏特异性,但其病因和临床表现与发病年龄的关系密切,借此可为早期诊断提供线索,不同年龄阶段的垂体功能减退症表现:垂体功能减退的临床表现
15