-
下丘脑解剖与功能
下丘脑(hypothalamus)是人体的神经-内分泌高级调节中枢,也是神经-内分泌调节的转换站。神经-内分泌研究创立了神经内分泌学(neuroendocrinology),其范围从最初控制垂体激素分泌的
1 -
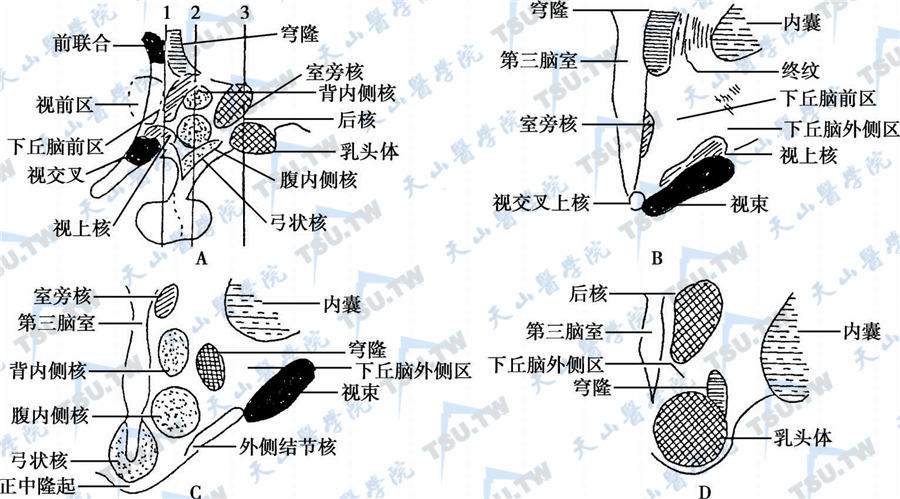
下丘脑与周围组织的关系
下丘脑与周围结构关系密切视上核及室旁核的界限比较清晰,其细胞甚大,神经核的轴突组成视上-室旁-垂体束,又称下丘脑-神经垂体系统(图3-11-2)。结节区背内侧核和腹内侧核之间的界
2 -
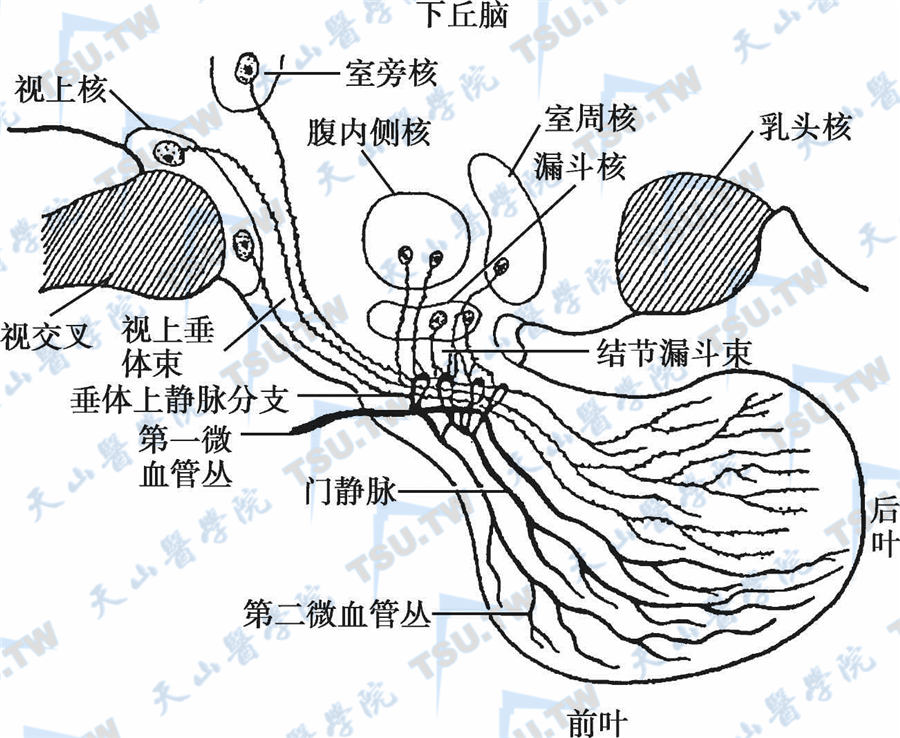
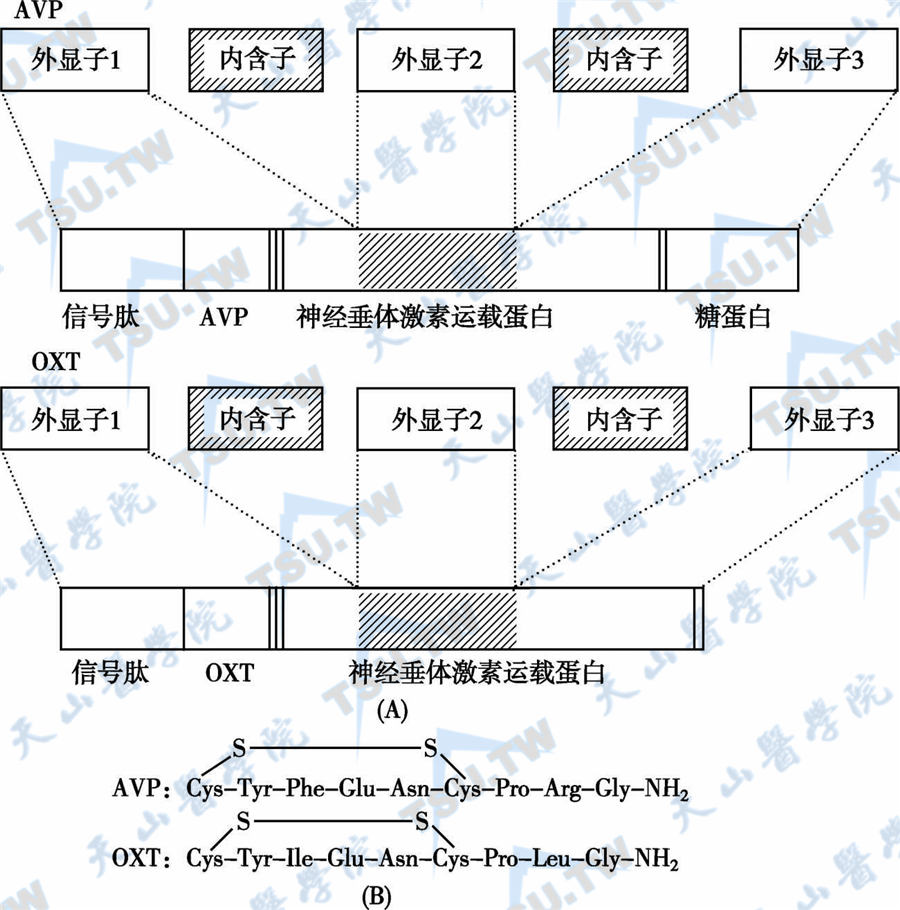
下丘脑激素的生化特征
下丘脑提取物可兴奋或抑制腺垂体激素的分泌,这些物质包括释放激素和释放抑制激素两类(表3-11-1)。下丘脑视上核及室旁核产生的AVP和催产素直接作用于效应器官,神经垂体只起储存
4 -
下丘脑激素的结构与生理作用
TRH促进TSH/PRL/GH释放TRH结构与合成人TRH来自含242个氨基酸残基前体,该前体含有6个TRH分子。TRH分子的3个环状结构(焦磷酸Glu-His-Pro-NH2,下图)将肽键包围,防止肽酶和蛋白水解
5 -
下丘脑疾病的诊断依据
影像检查和特殊检查诊断神经内分泌疾病诊断下丘脑-垂体疾病时,应回答4个主要问题:①疾病性质(功能性或器质性);②病变的程度和范围;③疾病病因;④疾病预后。MRI当怀疑下丘脑-垂体疾
8 -
下丘脑疾病(神经内分泌)
神经内分泌疾病(neuroendocrine disorders)系指由中枢神经系统功能失调或器质性病变引起的内分泌功能异常。各种致病因素累及下丘脑,使其结构、代谢及功能受损,均可引起下丘脑疾
10 -
GHRH分泌异常性疾病
GHRH分泌不足导致生长迟缓与矮小由于下丘脑分泌GHRH减少,垂体不能分泌足够GH,导致生长迟缓或矮小症。GHRH兴奋试验可证实病变在下丘脑,GHRH替代治疗可获得满意疗效。根据病因,GH
12 -
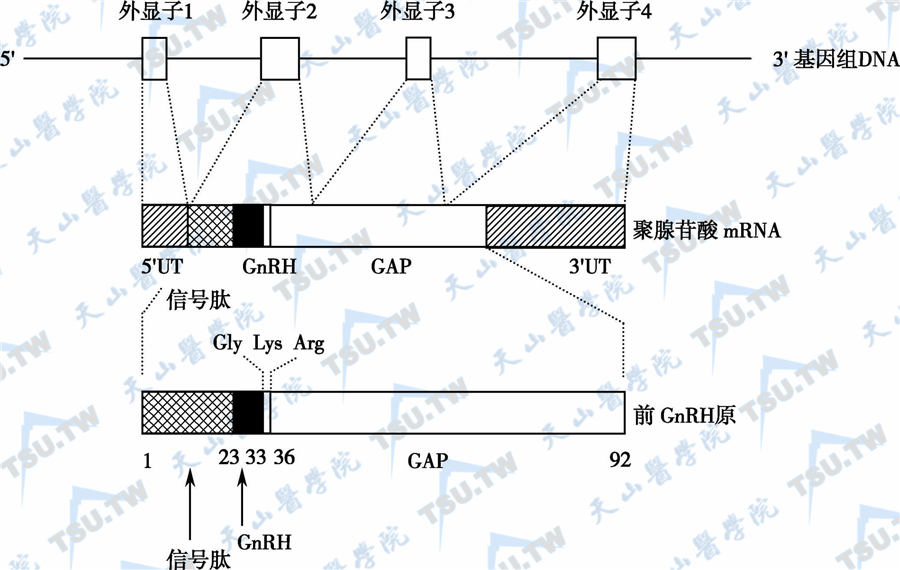
GnRH分泌异常性疾病
GnRH分泌异常性疾病大致分为:①GnRH分泌提前或过多(如真性性早熟);②GnRH分泌不足或释放延迟(特发性低促性腺素性功能减退症、Kallmann综合征、神经病变所致的继发性性功能减退症
13 -
下丘脑疾病与神经精神异常
体温调节异常是下丘脑疾病的重要表现下丘脑前部核群与散热有关,刺激此区引起皮肤血管扩张和出汗,呼吸加快,体温下降。后部核群与产热及保温有关,刺激此区时皮肤血管收缩,呼吸减慢
14 -
下丘脑性HH(低促性腺激素性性腺功能减退症)
低促性腺激素性性腺功能减退症(hypogonadotropic hypogonadism,HH)是指促性腺激素分泌不足所致的卵巢或睾丸发育障碍及雌二醇/睾酮缺乏综合征,可分为垂体性HH和下丘脑性HH两种。
15