-
认识甲状腺:解剖与组织胚胎学
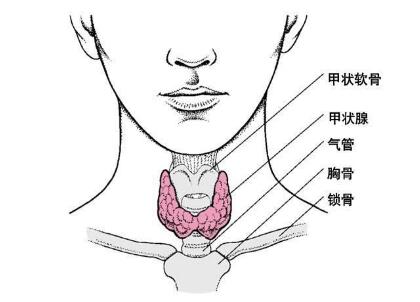
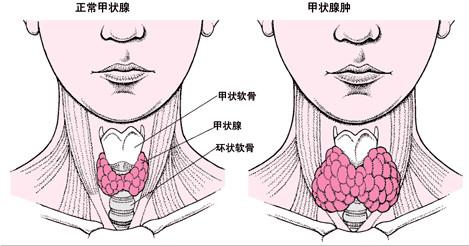
脊椎动物具有完整的甲状腺(thyroid gland)腺体。正常成人的甲状腺形如“H”,分为左右两个侧叶,中间以峡部相连,大多数人尚有一舌状突出的锥状叶(峡部向上伸展形成)。甲状
1 -
甲状腺的血液/神经供应与淋巴引流
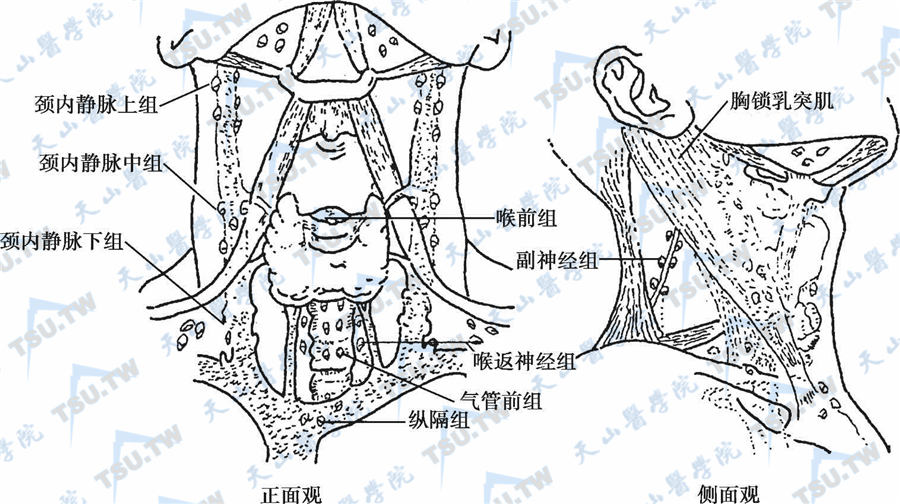
甲状腺血液供应丰富并接受交感/副交感神经支配甲状腺的血液供应十分丰富,每克组织血流达4~6ml/ min,为一般组织的50倍左右。血液来自甲状腺下动脉和甲状腺上动脉,其间有吻合支。
2 -
甲状腺激素(TH)
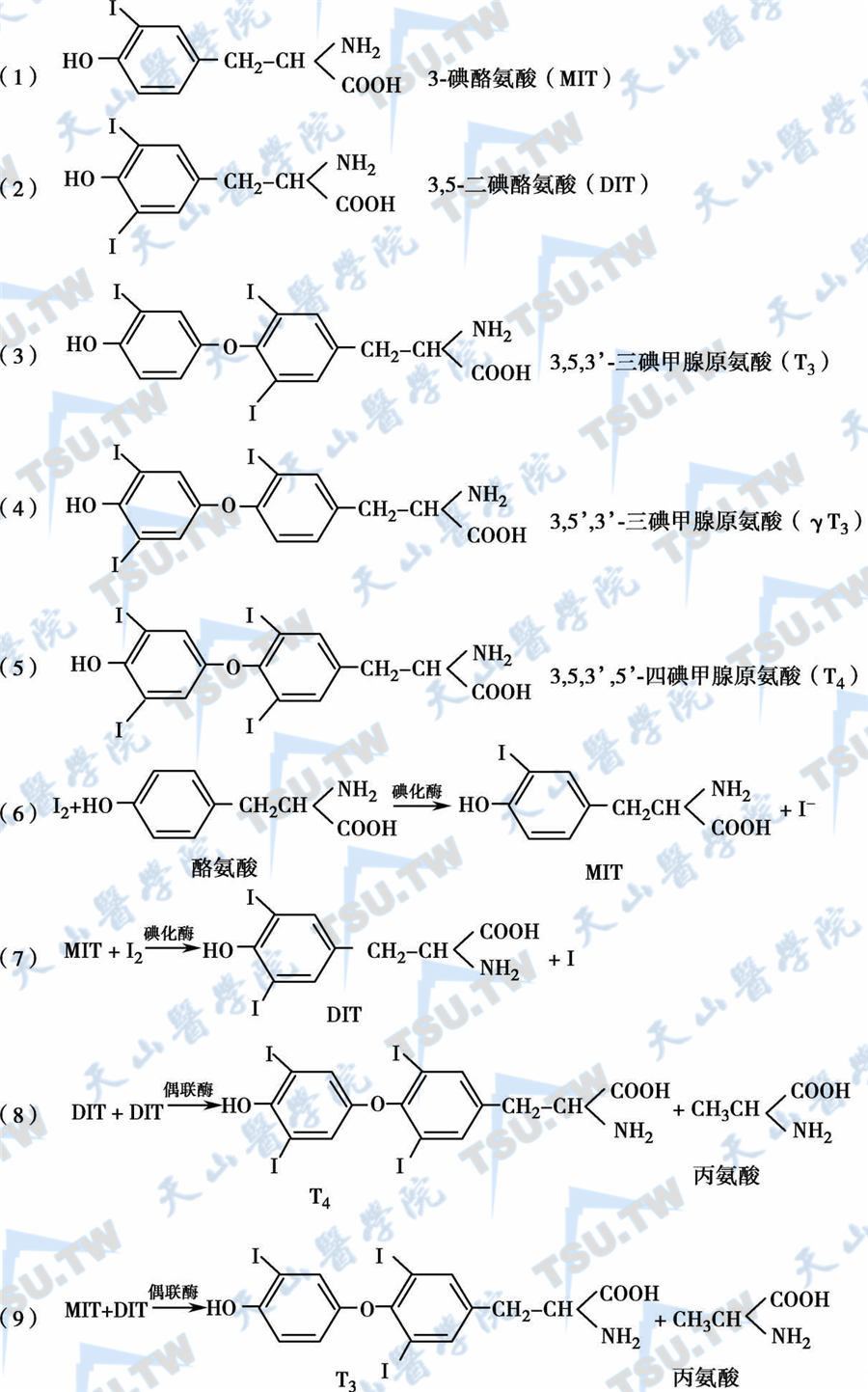
甲状腺功能的独特性在于它能生成过氧化氢(hydrogen peroxide,H2O2),为TH的合成提供条件。生成的H2O2是双向氧化酶-2(dual oxidase-2,DUOX2)作用的结果。还原型烟酰胺腺嘌呤-二核苷
3 -
甲状腺激素的作用机制
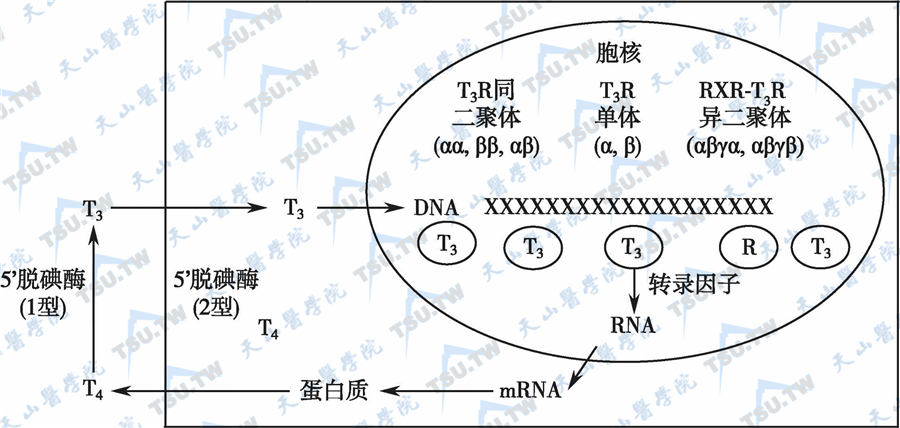
甲状腺激素(TH)几乎作用于机体的所有器官和组织,对生长、发育、代谢、生殖和组织分化等各种功能均有影响。TH的作用主要是T3同受体以及其他相关蛋白质相互作用后,调控靶基因转录
4 -
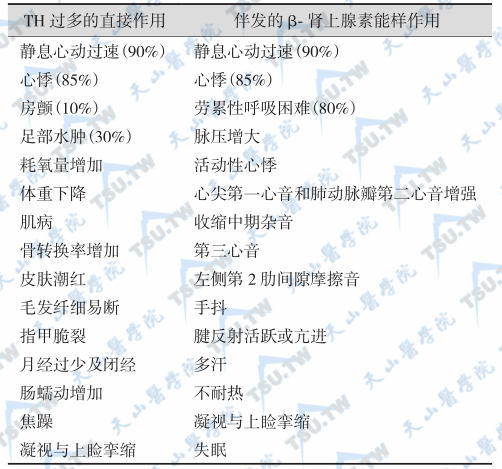
甲状腺分泌的甲状腺激素有什么作用?
甲状腺(thyroid gland)分泌的甲状腺激素(TH)对人体有哪些作用呢?提高组织耗氧量据测量,1mg的T4可增加产热4187kJ(1000kcal),其效果显著。在人体白色脂肪细胞中,已发现β3-肾上腺素
5 -
TSH对甲状腺的调节
TSH促进甲状腺摄碘与碘代谢TSH作用于碘代谢的所有环节,如促进Tg水解、I-的转运、活化、酪氨酸碘化和钠/碘同向转运蛋白(碘泵,NIS)的基因表达与活性[1]。其中,I-的活化和酪氨酸碘化
6 -
TRH对腺垂体的调节和TH对下丘脑-垂体的反馈调节
TRH建立神经-内分泌联系并调节甲状腺功能TRH是建立神经-内分泌联系并调节下丘脑-垂体-甲状腺(HPT)轴功能的中介因子。例如,寒冷刺激的信息传递到中枢神经系统后,一方面传递到下
7 -
其他因素对HPT轴的调节和甲状腺的自身调节
糖皮质激素/生长抑素/雌激素影响HPT轴功能一些激素对下丘脑TRH和腺垂体TSH有调节作用。雌激素增强TSH细胞对TRH的反应性,生长抑素和肾上腺皮质激素的作用则相反,其中糖皮质激
8 -
甲状腺激素测定(检测)
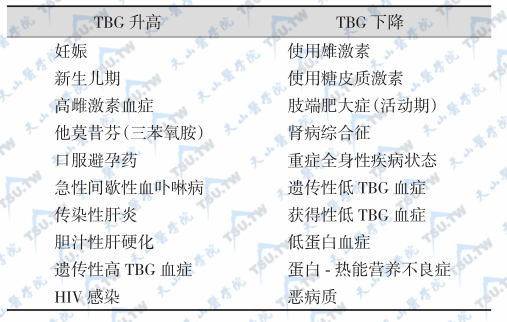
TT4反映甲状腺功能但受TBG影响TH转运蛋白和T4血清T4 全部由甲状腺分泌而来,故T4 是反映甲状腺功能状态的较好指标。正常情况下,血T4 约60%与TBG结合,30%与TH转运蛋白(transthyre
11 -
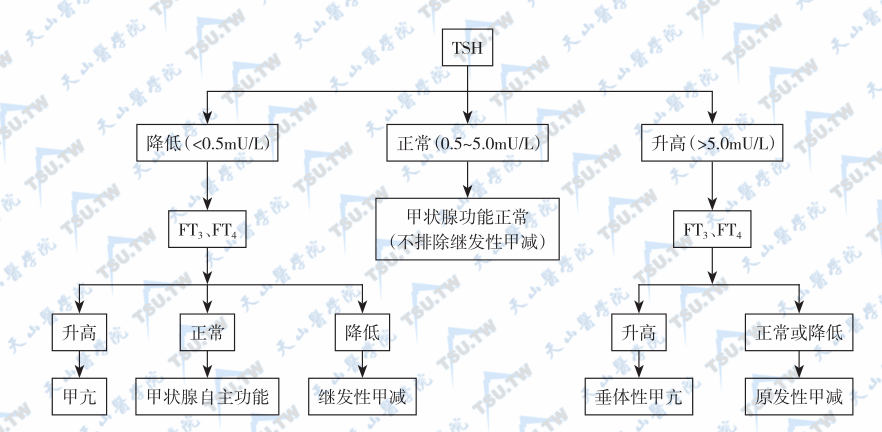
TSH测定(检查)
血TSH半衰期约30分钟,血浆浓度0.5~5.0mU/L(其中α亚基为0.5~2.0μg/L),成人的TSH生成量为40~150mU/d。TSH是甲状腺功能评价的一线指标 血TSH测定已成为目前最常用、最可靠和
12 -
尿碘测定判断碘缺乏和碘过多
碘是甲状腺合成TH的主要原料之一,储存甲状腺碘池(以TH和碘化酪氨酸形式储存,有机碘8~10mg)和细胞外液碘池(碘离子总量150μg),两池的储量相对恒定。每天甲状腺从细胞外液池摄取碘
13 -
Tg用于甲状腺癌术后监测
甲状腺癌晚期广泛转移时,血清Tg浓度可显著升高(>1000μg/L),由于抗原量过多,远远超过了抗体的结合能力,使Tg测定结果呈假性偏低(“hook”现象)。Tg具有很高的敏感性和特
14 -
降钙素是甲状腺髓样癌的标志物
甲状腺滤泡旁C细胞是循环成熟降钙素(32个氨基酸)主要来源,某些甲状腺以外神经内分泌细胞也可分泌降钙素。甲状腺髓样癌(medullary thyroid carcinoma,MTC)是甲状腺滤泡旁C细胞的恶
15