-
糖的种类
5%葡萄糖的渗透量与正常血浆不相等葡萄糖(glucose)是己醛糖(aldohexose),分子式C6H12O6。具有开链的2,3,4,5,6-五羟基己醛的基本结构,其结构为1cHO-2CHOH-3CHOH-4CHOH-5CHOH-6CH2OH(1~6
1 -
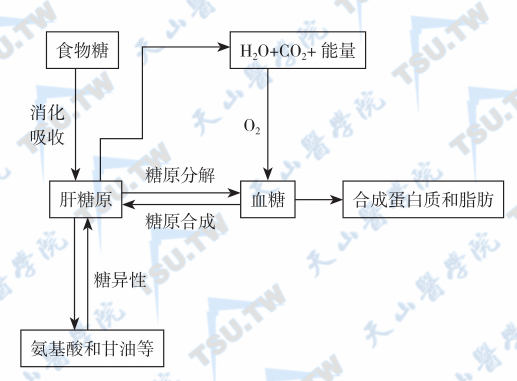
细胞对糖的摄取与利用
葡萄糖进入细胞的方式有多种,包括被动扩散(passive diffusion)、易化扩散(facilitate diffusion)和主动转运(active transport)等。一些细胞的细胞膜对葡萄糖的通透性大,葡萄糖可顺
3 -
胰腺血管、淋巴系统和神经支配
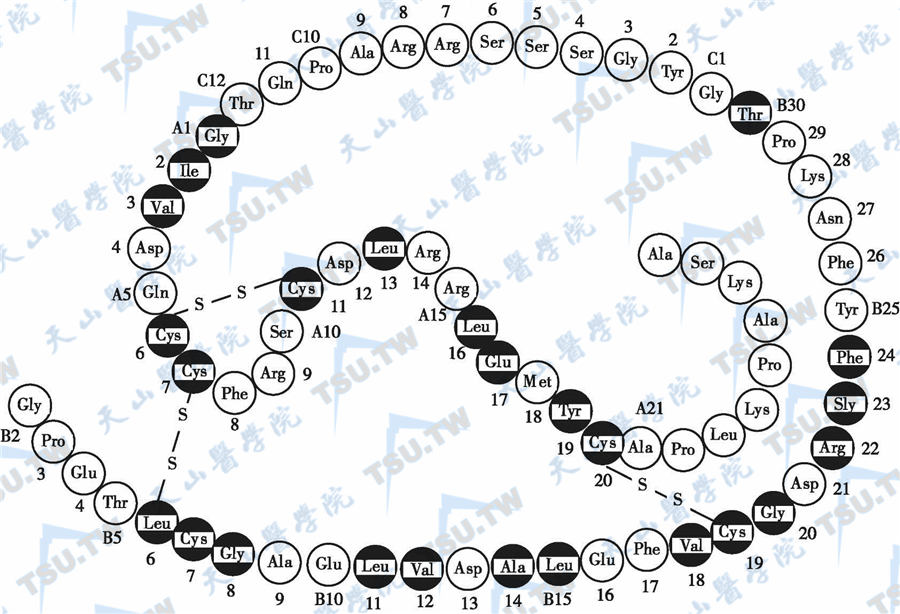
60年前,人们首先识别了猪胰岛素的一级氨基酸序列。然后,通过X线衍射技术,基本阐明了胰岛素的三维空间结构,并用X线衍射了解到各种胰岛素分子的可变性以及胰岛素分子之间的可结合
4 -
胰岛素认知:什么是胰岛素?
胰岛素的历史1776年,英格兰医生Mathew Dobson 发现,糖尿病是一种全身性疾病,糖尿病患者的血液和尿液一样都是甜的。1788年,Thomas Cawley首次报道,损伤胰腺可引起糖尿病。1869年,P
6 -
胰岛素受体
两个α亚基之间以及两个β亚基之间有多个二硫键(S-S)相连。α亚基和β亚基的分子量分别为135kD和95kD。α亚基暴露在细胞膜外侧面,含有与胰岛素结合的部位,β亚基的大部分位于胞质内,小部分穿过细胞膜的双脂质层(穿膜段),α和β亚基均有不同程度的糖化侧链。糖基化的意义可能与受体免疫裂解和受体的结合亲和力有关。
7 -
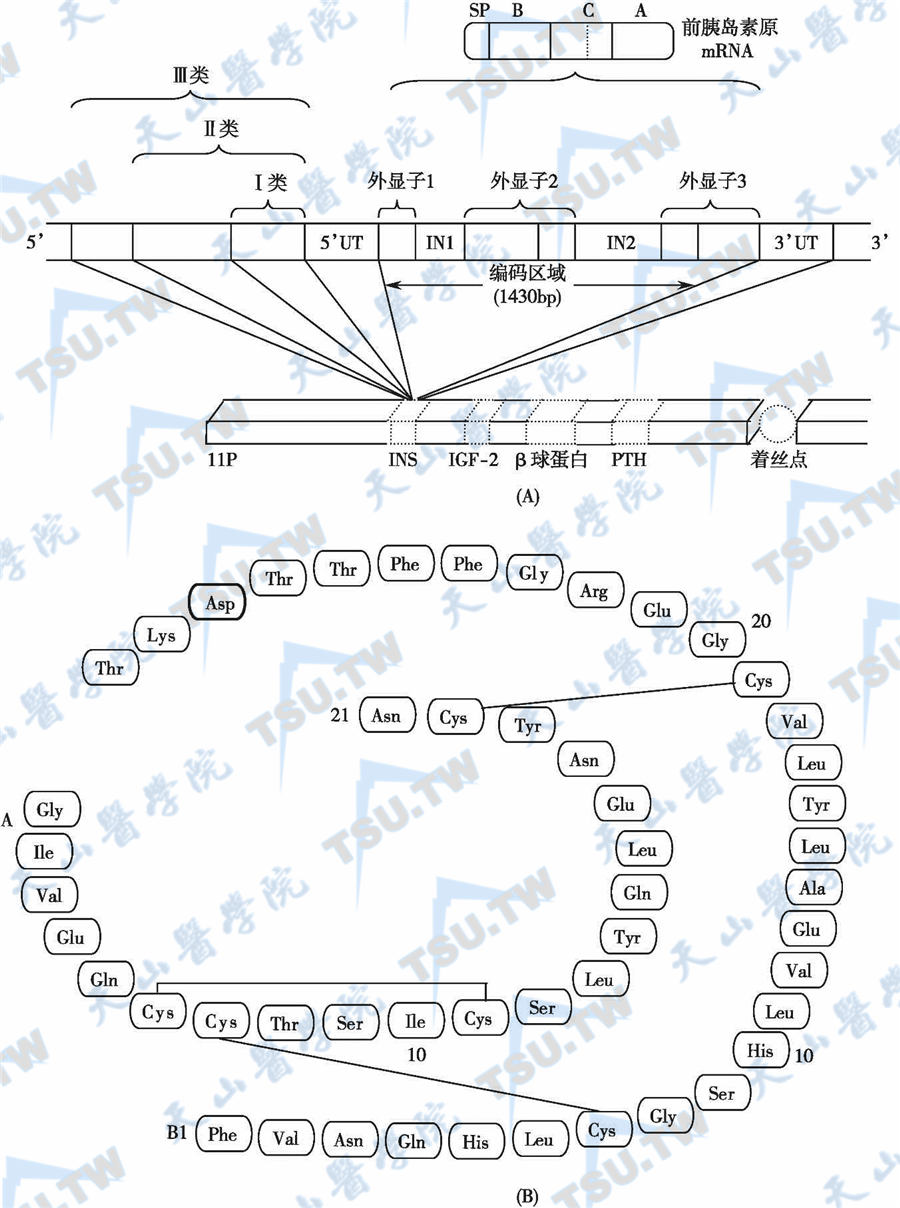
胰岛素的合成与储存
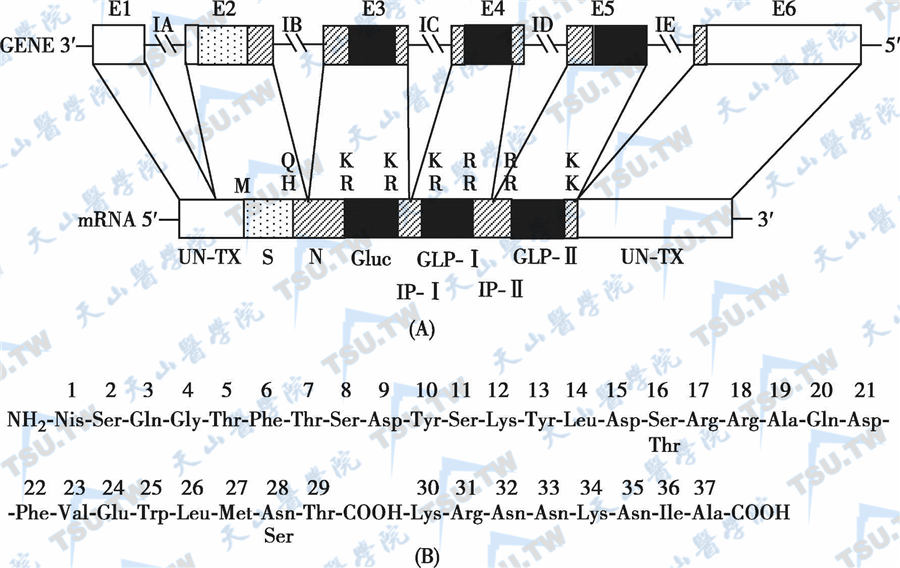
胰岛素原为一分子量为9kD的肽链,含有胰岛素的A链和B链,两条肽链之间由C肽相连。随后,胰岛素原被微囊转运到高尔基(Golgi)体中,并被包裹进有包膜围绕的囊泡中,此包膜上含有依赖ATP的质子泵。在高尔基体中,就开始了胰岛素原向胰岛素的转换,并且逐渐形成成熟的分泌颗粒
8 -
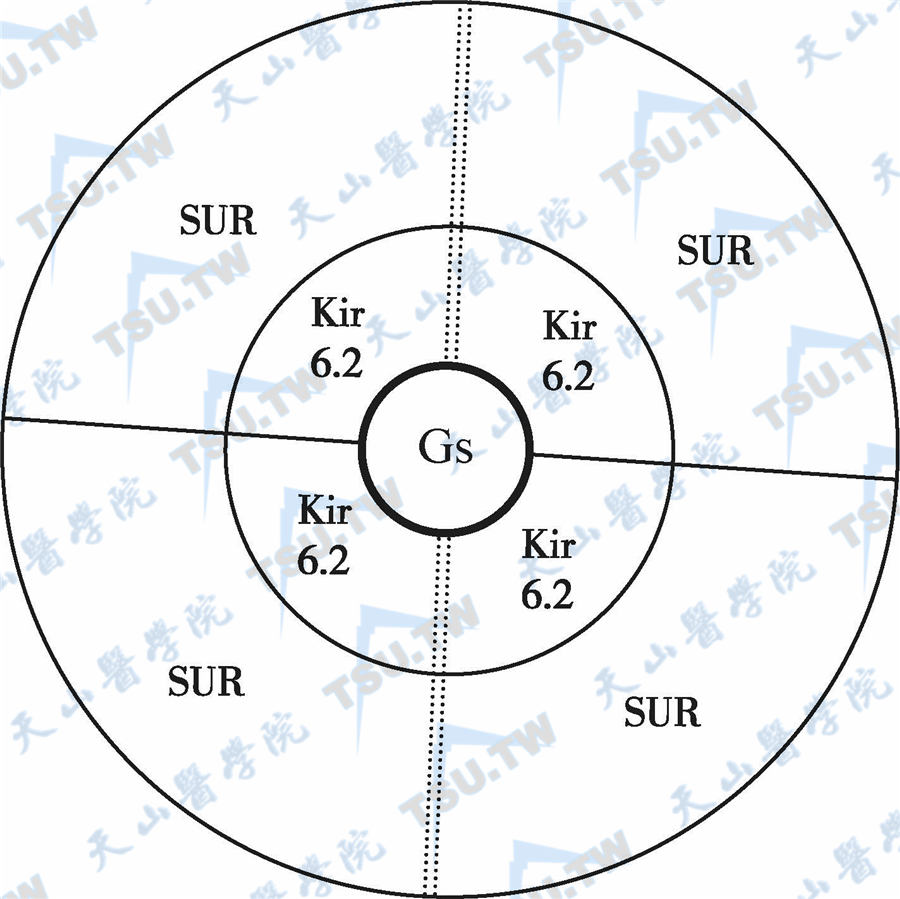
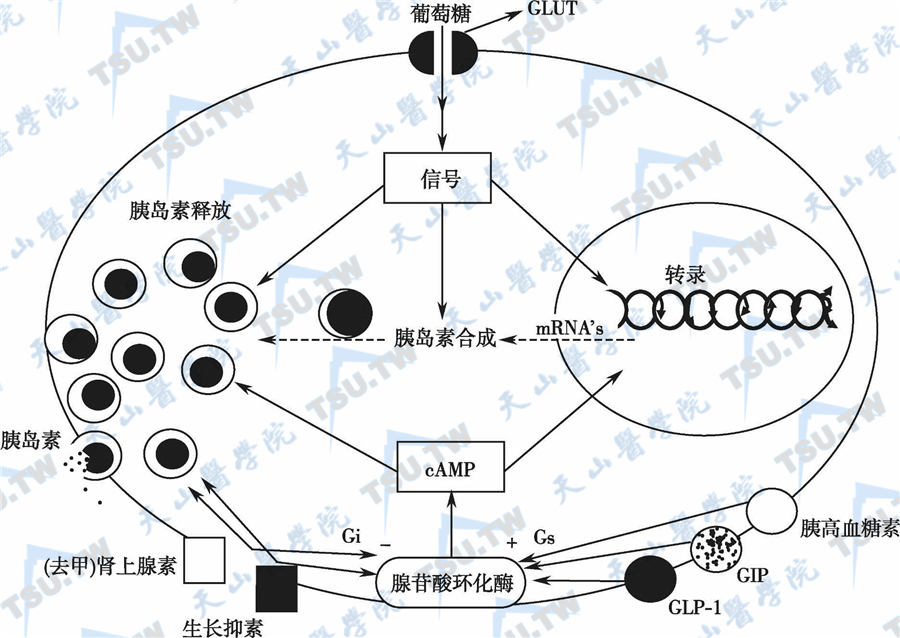
调节糖代谢的其他激素
除胰岛素外,参与糖代谢调节的激素还有很多,其中对糖代谢影响较明显的有: 下丘脑激素,如生长抑素、促肾上腺皮质激素释放激素(CRH)和食欲素(orexin); 垂体激素,如生长激素(GH)、促肾上腺
10 -
调节血糖的内分泌激素
体内能升高血糖的内分泌激素主要有生长激素(GH)、糖皮质激素、儿茶酚胺和甲状腺激素。调节代谢和胰岛素抵抗的新途径有FGF21、脂联素和PPARr系统。FGF19、FGF21 和FGF23是体内
11 -
其他的糖调节激素
生长抑素阻抑胰岛素和胰高血糖素分泌不仅在下丘脑,而且在神经系统的其他部位以及胃肠道胰腺系统中存在。在胰岛中,生长抑素由δ细胞分泌,δ细胞占正常人及大鼠胰岛细
12 -
胰岛素样生长因子(IGFI)
IGF-I介导GH的生物学效应早在1957年,Salmon等就注意到GH促骨生长的作用并不是GH的直接结果,而是通过其他因子介导发生的。他们观察到,GH能使去垂体大鼠的软骨摄取硫酸盐的能力
13 -
IGF结合蛋白与IGF结合蛋白相关蛋白
IGFBP和IGFBP相关蛋白调节多种功能在血清中,大部分IGF是与特异的结合蛋白(IGFBP)结合形成大分子复合物,游离的IGF不到1%。现已发现至少有6种IGFBP和9种IGFBP相关蛋白(IGFBP-rP)(下
14