完整的病历资料采集
尽快明确患者是否出现乳腺癌的复发转移,如果出现复发转移,那么复发转移的部位、严重程度等病情情况应是制订治疗策略、实施解救治疗的最重要起始。就如同行军打仗,当你还不知道敌人拥有多少兵力、如何分布、战力如何,这是无法也是不可能制订出正确的作战计划的。
完整的患者病情资料采集通常包括如下内容:①月经状态和合并疾病;②原发肿瘤的完整病史,肿瘤生物学特点,既往诊治经过,末次随诊情况;③复发转移肿瘤的诊治经过,包括复发转移的持续时间及部位、既往治疗方案及疗效;④详尽的体格检查;⑤完整的血液及生化检查,通常需要肿瘤标记物的检测;⑥胸部X线片或CT,腹部超声或者CT、MRI,以尽快明确有无内脏转移;⑦中枢神经系统的CT/MRI,通常在伴有症状时推荐;⑧PET-CT对于常规检查无法确诊的转移病灶有着重要的参考价值。该项技术对于乳腺癌复发转移诊断的敏感度、特异度都高于90%,特别是对于孤立的局部复发或远处转移病灶的界定,因为这些患者可以从更为积极的多学科综合治疗中获得长期生存的可能;⑨最大可能获得转移性肿瘤病灶的ER、PR、HER-2、Ki-67检测结果,特别是在既往原发灶无法提供这方面信息的情况下;⑩对于HER-2阳性、预计将接受蒽环类药物、抗HER-2靶向药物治疗的患者,要进行心脏功能评估;⑪循环肿瘤细胞检测已经显示对判断患者预后、疗效评估等方面的价值,但目前还处于临床试验阶段。
转移病灶的粗针穿刺活检
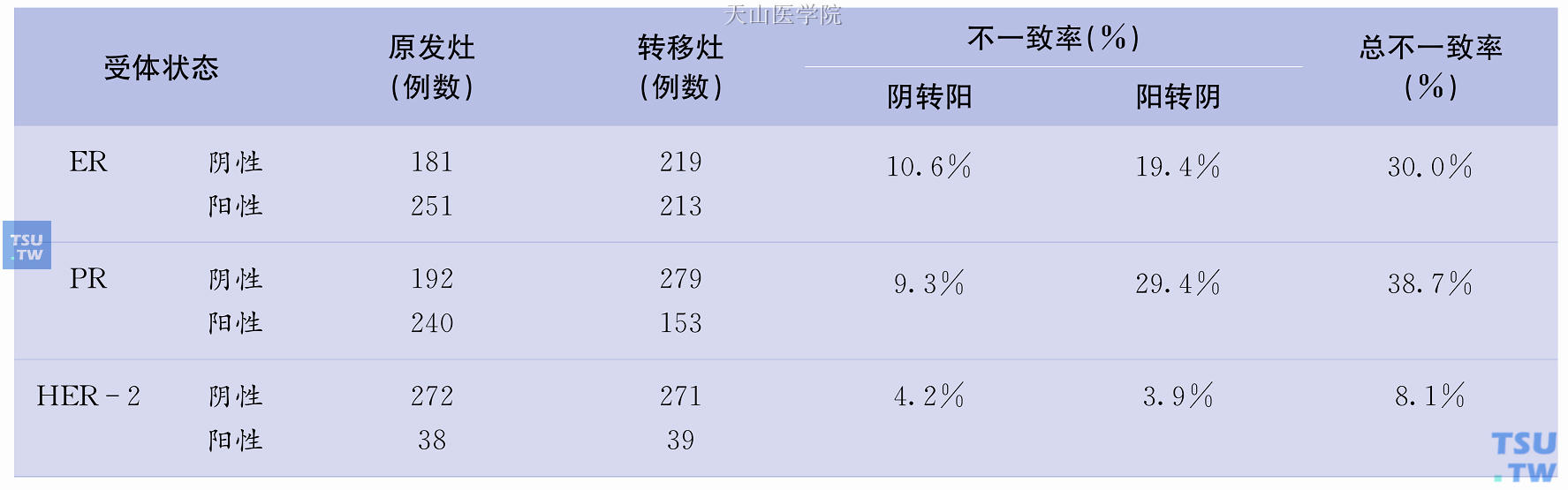
在进行充分的肿瘤影像学检查、明晰肿瘤的转移范围后,通常必须对可疑部位进行病理学粗针穿刺活检。这考虑到以下多个因素:①鉴别重复癌;②是对转移事件的最权威证据;③无论是内分泌治疗还是分子靶向治疗,都需要明确ER/PR状态和HER-2状态。已有的研究证明,目前所有检测技术都存在一定的假阴性,并且在接受了辅助治疗干预或者经历一定时间的生长过程,可能会出现受体表达状态的改变,而这种细胞受体表型的改变将直接导致治疗策略的改变(表58-1)。解放军307医院近期比较分析了432例乳腺癌患者原发灶与转移灶的受体状态,结果发现ER、PR、HER-2受体免疫组化检测的转化率分别为30.0%、38.7%、8.1%(表58-2)。因此,对复发转移部位的穿刺活检非常必要。但是,细针穿刺是没有任何意义的。关于穿刺的针道转移问题,常常为医师和患者关注。分析认为,对于没有转移的穿刺,穿刺导致转移根本不存在;对于真正转移部位的穿刺,的确有针道转移的风险,但对患者已经转移的现实影响不大,明确诊断后的治疗可进一步降低这种风险,而且穿刺病理检查提供的诸多肿瘤信息对患者的后续治疗往往是决定性的。但对于以下情况穿刺活检是可以避免的:①穿刺活检风险太高;②复发转移距离原发肿瘤手术时间较短,不到1~2年;③穿刺活检的病理学检查结果不可能改变患者的治疗选择,或者患者拒绝按细胞受体表型进行治疗。
表58-1 乳腺癌原发灶与转移灶细胞受体状态免疫组化检测的转化率
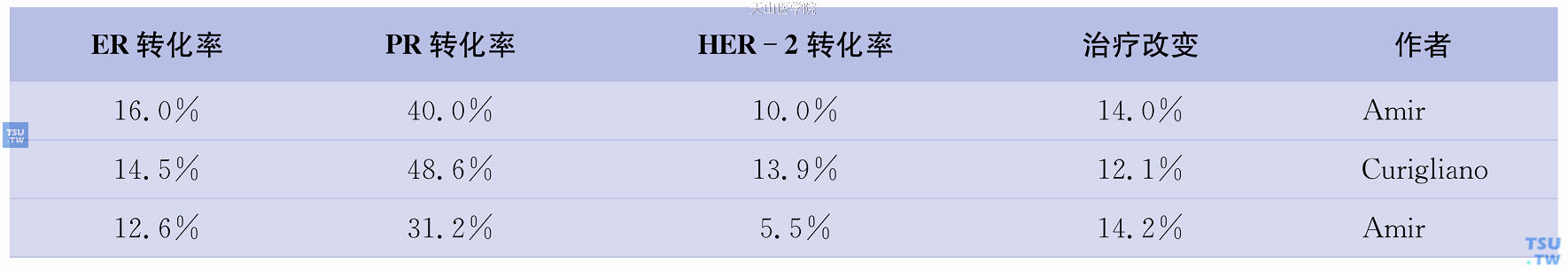
表58-2 解放军307医院乳腺癌原发灶与转移灶细胞受体状态免疫组化检测的转化率
近年来,转移性乳腺癌生物学标记的转化对治疗方案选择的影响,已经得到较多的研究。初步研究结果显示,转移灶的粗针穿刺活检将改变20%~30%患者的临床治疗抉择。解放军307医院432例的相关资料结果显示,在激素受体转化方面,受体由阴性转换为阳性患者的临床预后显著优于持续受体阴性患者;而受体由阳性转化为阴性患者总生存期会显著缩短。
