-
骨-软骨发育与成熟
骨骼(skeleton)是一种特殊的结缔组织(connective tissue)。骨骼及其附属构件与骨骼肌一道组成机体的运动系统(locomotor system),主要完成以下功能: 在神经系统的调节下,完成各种运动
1 -
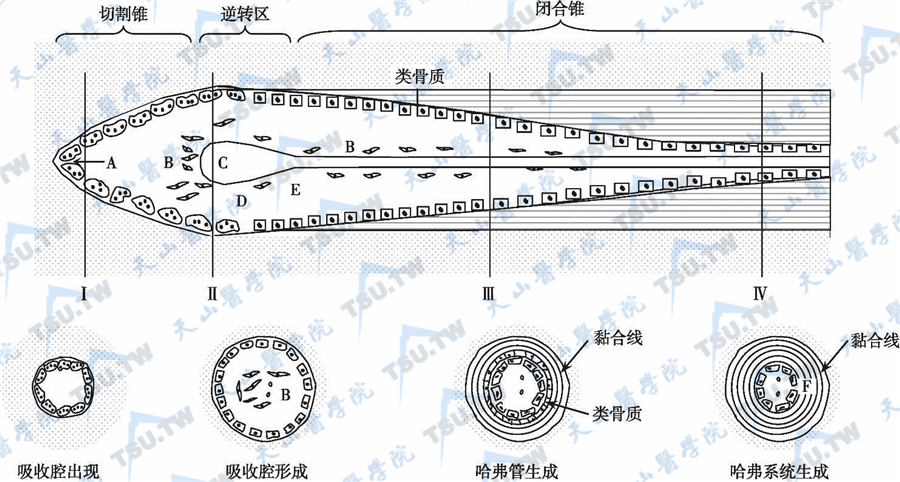
骨构塑与骨重建
骨组织的生长、发育、代谢和衰老表现为骨量(bone mass)的增加或减少,而在组织学上则以骨构塑(bone modeling)和骨重建(bone remodeling)两种方式进行,表现为骨组织细胞的分化、增殖
3 -
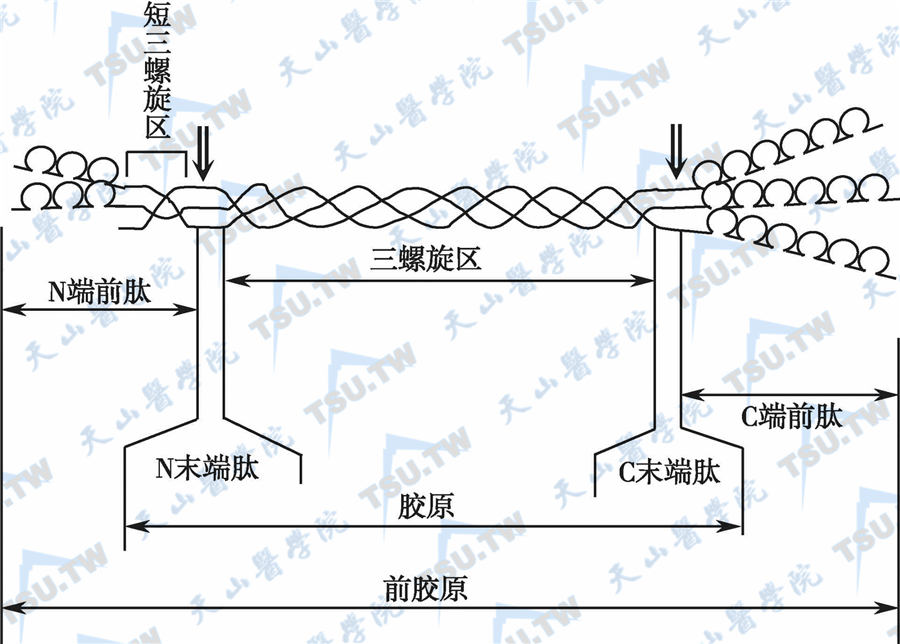
骨与胶原蛋白
骨组织与其他组织不同,细胞成分少而基质成分多。骨基质(细胞外基质,ECM)的主要成分为骨的有机物质,去除骨矿物质后的ECM主要由骨胶原纤维组成。胶原蛋白(collagen proteins)可分为
4 -
骨的非胶原蛋白
骨钙素和骨涎蛋白为骨特异性蛋白骨基质由胶原蛋白和非胶原蛋白(noncollagen protein)两类蛋白组成。骨胶原蛋白主要为Ⅰ型胶原蛋白,非胶原蛋白主要有骨钙素(osteocalcin,BGP)、骨
5 -
代谢性骨病的病史诊断
病史要点包括饮食习惯/烟酒嗜好/生活环境幼小儿童要计算骨龄(bone age)和评价发育。要特别了解有无骨痛、骨畸形和活动受限;有无手足搐搦(tetany)、精神失常或失眠;有无多尿、口渴
6 -
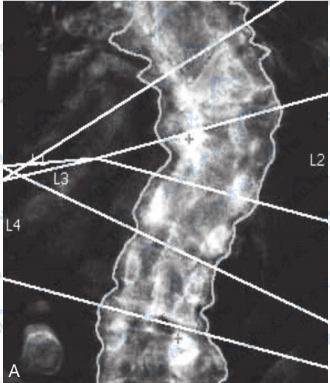
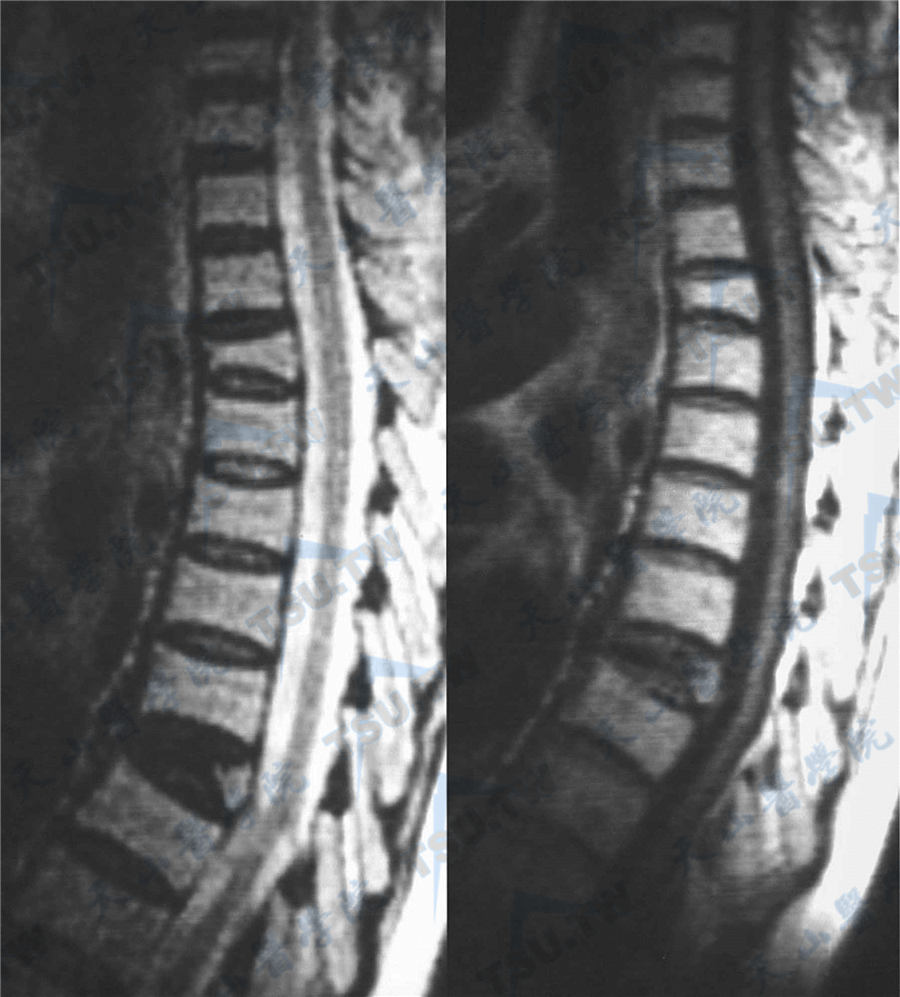
软骨疾病的MRI检查
MRI是目前活体诊断软骨疾病的最佳方法,MRI能很好显示软骨的先天发育异常、退变(早期退行性骨关节病)、破坏(如各种关节炎症对关节软骨破坏的早期辨认)及外伤,甚至可对软骨病变进行
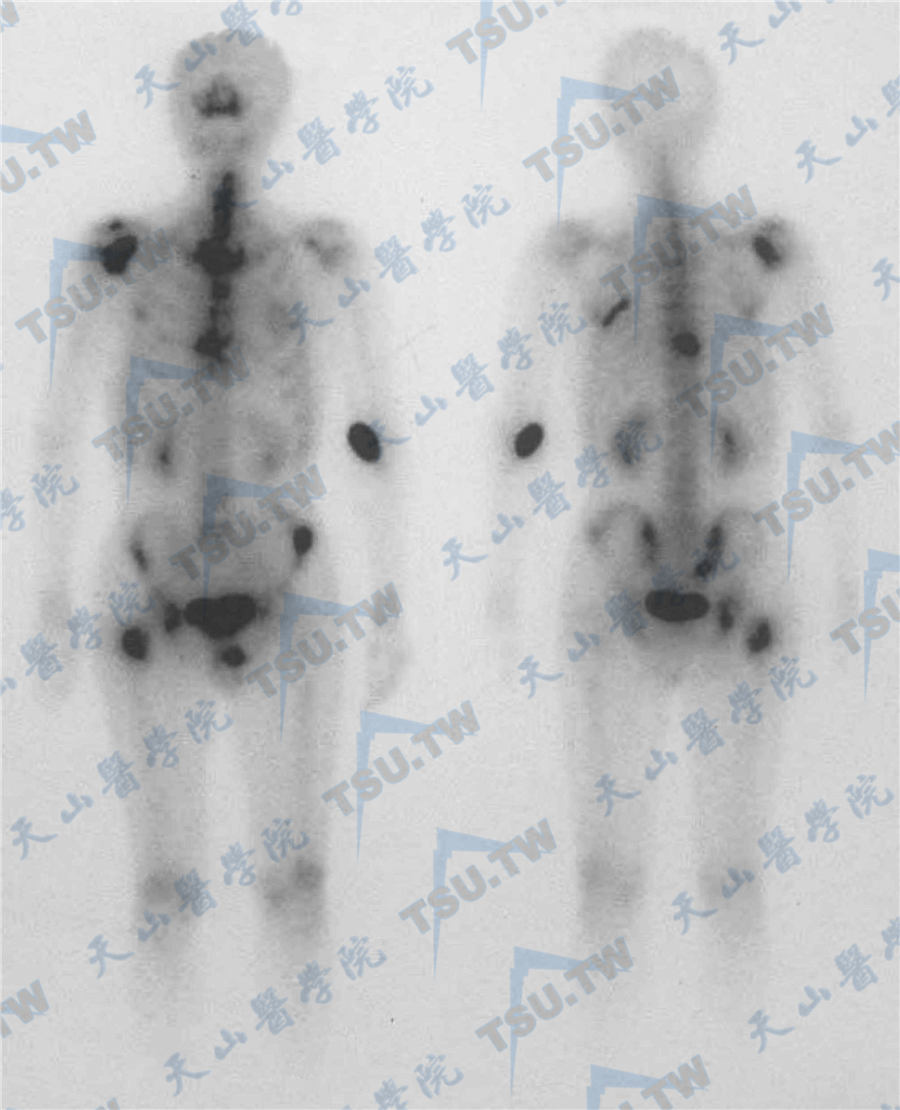
10 -
骨代谢转换指标
BMD可作为评价治疗反应的方法,但评价的周期至少在半年或1年以上,有时需要3年,而且不能用于评价骨折发生率;而后者主要依靠骨的代谢转换率来判断[28]。破骨细胞活动所降解的骨基质
12 -
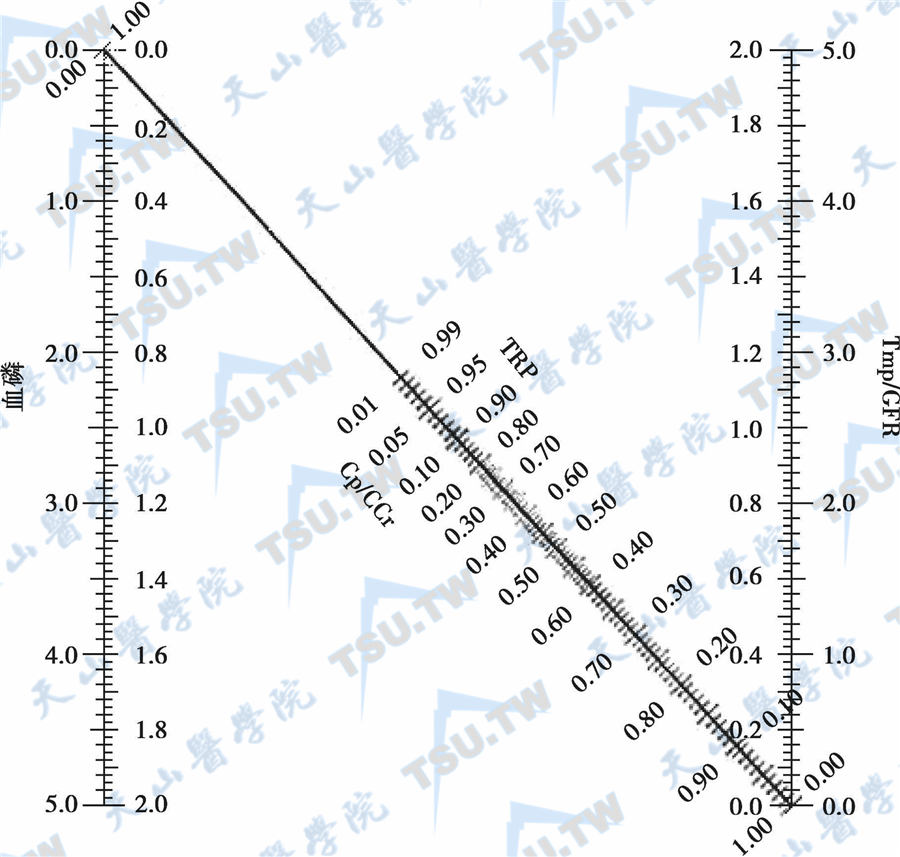
骨代谢激素测定
无活性PTH片段和肾小球滤过率干扰PTH测定因此,分析结果时必须考虑血PTH测定的敏感性和代表甲状旁腺功能活动的特异性。近年,凝胶色谱(gel chromatography)或高效液相色谱分析(hig
13 -
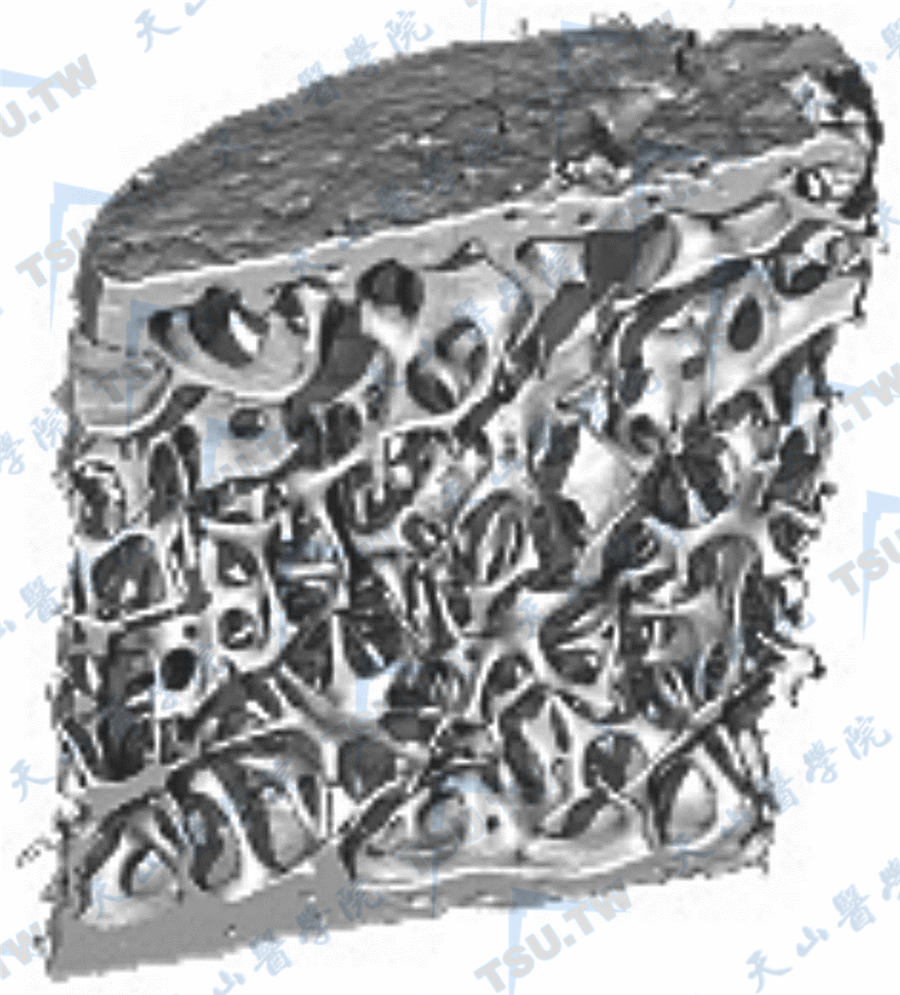
骨形态计量和骨微损伤
骨形态计量包括的指标1987年,美国骨骼及矿物质研究协会提出有关骨形态计量(bone histomorphometry)的统一命名系统,从而使命名系统化,现已被广泛接受。根据计量来源,可分为直接测
14 -
骨代谢的动态试验与特殊检查
随着诊断技术的进步,尤其是相关激素或生长因子、细胞因子水平测定方法的建立,本章所介绍的一些骨代谢动态试验已被淘汰或较少应用。但在许多特殊情况下,仍不失为诊断与鉴别各种
15