-
高钙血症与低钙血症
高钙血症(hypercalcemia)是一种临床代谢紊乱综合征,其发病原因多种多样,且易被原发疾病所掩盖。另一方面,有的患者仅有血钙升高而缺乏原发病的其他表现,发现和确定无症状性高钙血
16 -
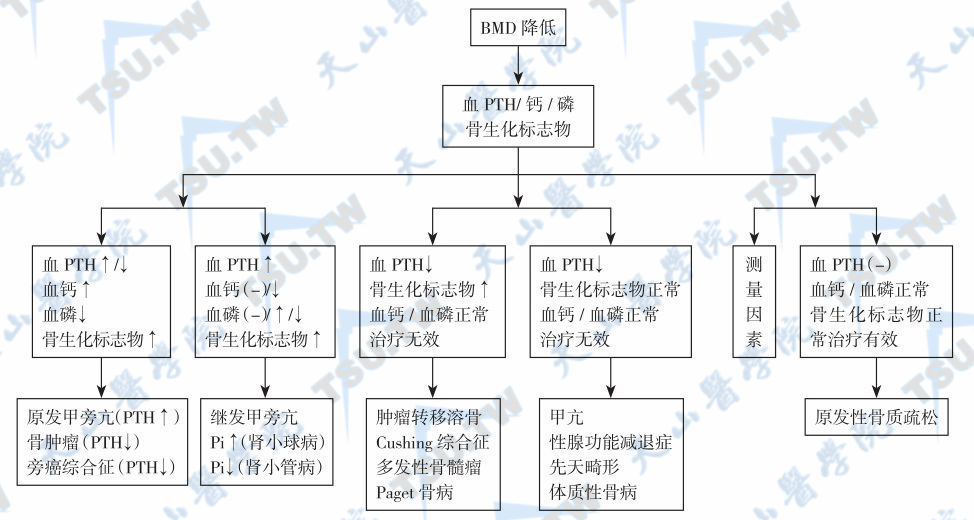
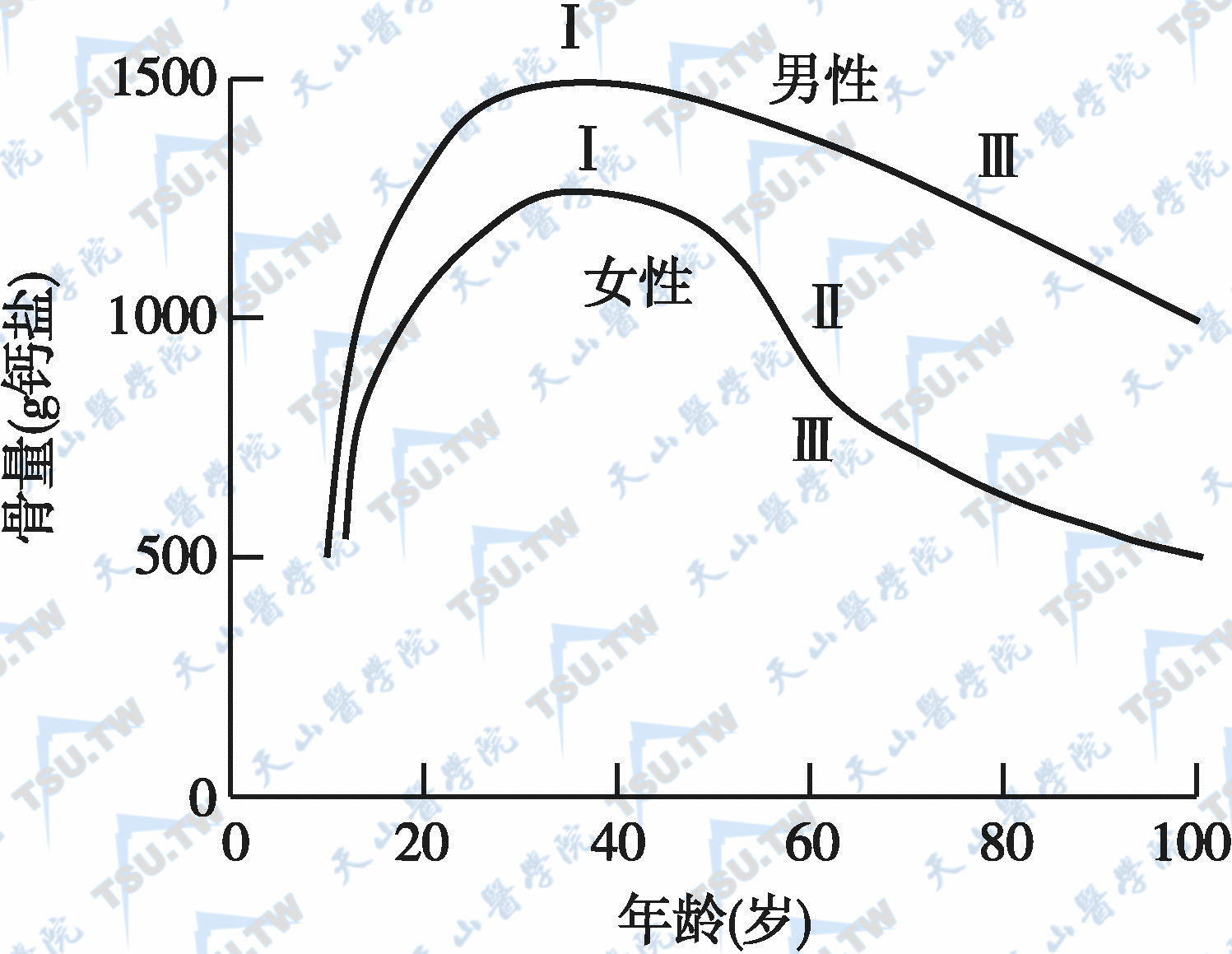
BMD降低的病因诊断依据
骨量减少又称低骨量(osteopenia),系指骨量(bone mass)降低,BMC(或BMD)下降范围在峰值骨量平均值(30~40岁)的1~2.5标准差之间。故骨量减少是骨质疏松发展过程中的一个阶段,骨量减少患者不
17 -
绝经后骨质疏松症(PMOP)
世界卫生组织(WHO)定义的骨质疏松症(osteoporosis,OP)是以骨量减少、骨组织微结构(microarchitecture)破坏、骨脆性增加和易于骨折为特征的代谢性骨病。2001年,美国国立卫生研究院(NI
18 -
绝经后骨质疏松症组织病理
骨小梁连续性丧失和皮质骨多孔发生骨质疏松后,骨小梁的形状变为杆状(rod-shape),并出现弥漫性断裂,使骨小梁的无骨空间体积扩大,骨脆性增加。所能承受的负荷(破裂强度,breaking stre
19 -
绝经后骨质疏松症临床症状表现
如果绝经后骨质疏松症PMOP(也包括其他类型骨质疏松)患者未经积极预防和治疗,其临床转归的一般规律是:一个或多个骨质疏松风险因素→低骨量→骨质疏松→骨质疏松性骨
20 -
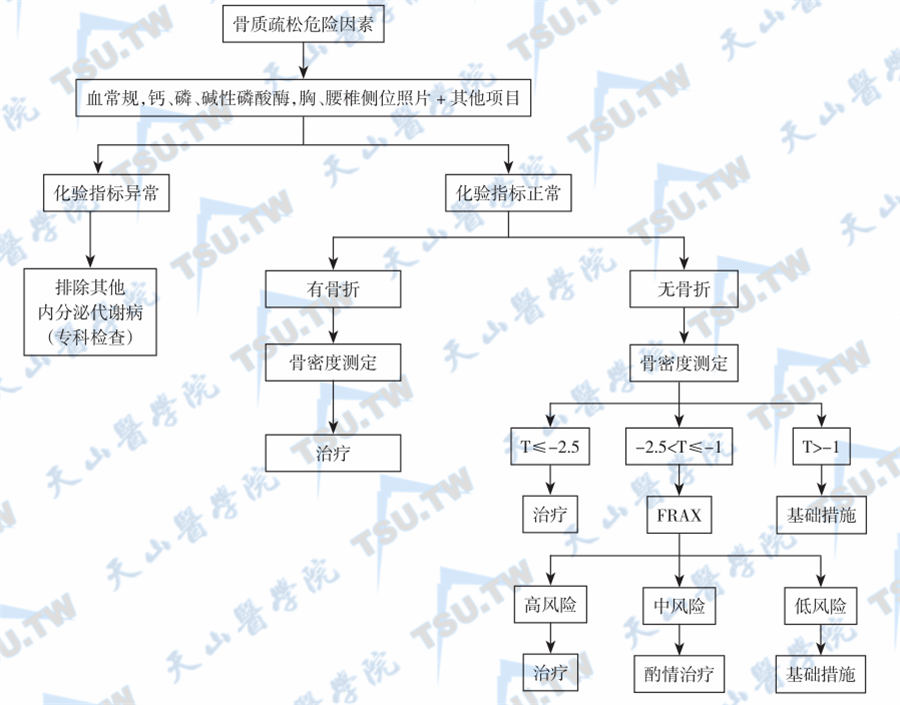
绝经后骨质疏松症的辅助检查与诊断
从骨质疏松高风险对象中筛查骨质疏松症PMOP的流行特点是: 发病风险与发病率随增龄而增加; 女性(尤其是老年女性)的发病率明显高于男性(3~6倍); 患病率存在明显的种族差异和家族差异;
21 -
绝经后骨质疏松症的基础防治措施
一旦发生骨折,生存质量急剧下降,可致残或致死,因此骨质疏松的预防比治疗更为现实和重要,同时具有更高的卫生经济学意义。骨质疏松的初级预防对象是未发生骨折但有骨质疏松危险因
22 -
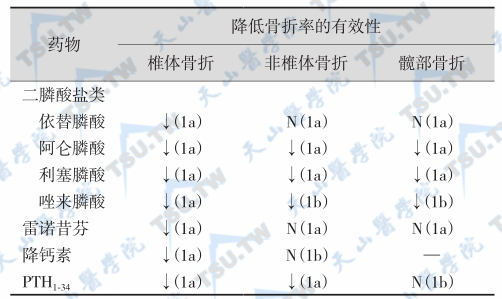
绝经后骨质疏松症的药物治疗
药物治疗要遵守下列基本原则: 不过分强调某一治疗措施而排斥另外的防治方法; 强调早期预防和早期治疗; 治疗方法、疗程选择应考虑疗效、费用和不良反应等因素,尤其要注意治疗终
23 -
老年性骨质疏松症的病因与发病机制
老年性骨质疏松(senile osteoporosis,SOP)是指老年时期(65岁以上)发生的原发性骨质疏松,又称为Ⅱ型骨质疏松或退变性骨质疏松(involutional osteoporosis),骨密度(BMD)≤同人群峰值骨
24 -
老年性骨质疏松症的症状表现
骨质疏松与骨质疏松性髋部和胫骨近端骨折老年性骨质疏松发生于老年男、女性人群中,女性的发生率约比男性高1倍。以70~80岁为发病高峰年龄。老年性骨质疏松所致的骨折可发生于
25 -
老年性骨质疏松症的诊断与鉴别依据
65岁以上者出现下列情况时,常提示老年性骨质疏松可能:①不明原因的慢性腰背疼痛;②肌无力;③体格细小或细长;④青少年有过青春期发育延迟者;⑤长期吸烟或酗酒;⑥身材变矮或脊椎畸形
26 -
老年性骨质疏松症的治疗
饮食和体力锻炼与基础治疗饮食鼓励老年患者多喝牛奶,多晒太阳及多做户外运动,每天晒太阳的时间应在20~30分钟以上。低钠、高钾、高钙饮食不但适合于骨质疏松的防治,对高血压、冠
27 -
老年性骨质疏松症的预防
老年性骨质疏松的非药物预防要点是:①长期的有氧负重运动(至少每周3次,每次30分钟);②常规补充钙剂,剂量1200~1500mg/d;③适当补充VD,剂量800U/d;④戒烟;⑤避免大量饮酒;⑥多晒太阳。药
28 -
青少年骨质疏松的病因与临床特点
特发性青少年低骨量/骨质疏松症(juvenile idiopathic osteopenia /osteoporosis,JIO)是指绝经前女性或年轻男性不明原因的骨量降低或骨质疏松。JIO具有自限性特点,患者的骨代谢
29 -
青少年骨质疏松的诊断与鉴别依据
诊断标准同原发性骨质疏松。对于尚未获得峰值骨量的儿童和青少年,要注重骨生物质量检查。本病是成年以后发生PMOP或老年性骨质疏松的高危对象,反复出现骨折和骨畸形者要注意排
30