-
唾液腺去神经研究的实用意义及研究方向
早期的唾液腺去神经研究的目的在于探讨唾液腺的神经控制机制。自从1980年代首次用下颌下腺自体移植治疗重症角结膜干燥症以来,唾液腺去神经开始具有临床实用意义。虽然去神经
161 -
去神经对唾液腺的影响
去神经对唾液腺的影响可分为两个阶段。第一阶段是急性影响。去神经后早期,即数小时到2天内,失神经的腺体分泌增加,称为变性分泌或溃变分泌阶段,通常在2天后完全停止。第二阶段是
163 -
唾液腺去神经的方法
使器官、组织、细胞失去神经支配,称为去神经(denervation),而组织失去神经支配称为失神经。失神经可以是完全的,但更多的机会是只失去一部分神经支配,称为部分失神经(partial dener
164 -
唾液腺细胞的神经介质受体
19世纪中叶,Bernard就发现,静止状态下,血流是由动脉灌流压力和唾液腺血管阻力决定的,很大程度上是由唾液腺交感神经系统的紧张程度决定的。分布在唾液腺内的自主神经纤维可释放
165 -
唾液腺的控制调节:唾液腺细胞的神经支配
唾液腺细胞均受自主神经系统调节。大唾液腺都有交感和副交感神经纤维的分布,但个体细胞所受的神经支配却有较大变异。交感与副交感神经纤维虽然发自不同的部位,但它们与神经胶
166 -
唾液腺的控制调节:唾液腺神经中枢
早在250多年前,人们就开始研究神经系统对唾液腺的分泌功能的控制与调节。然而,这方面的知识积累是由研究方法的发展决定的。1850年到1950年间的100年中,研究神经分布的主要方法
167 -
唾液腺的分泌功能
人类对唾液腺及唾液的认识有悠久历史。J. R. Garrett等在其编撰的《唾液腺分泌的腺体机制》一书中对唾液腺分泌的机制做了详细的介绍。世界上有关唾液最早的记载是在公元前2
170 -
小唾液腺(唇腺、颊腺、腭腺等)
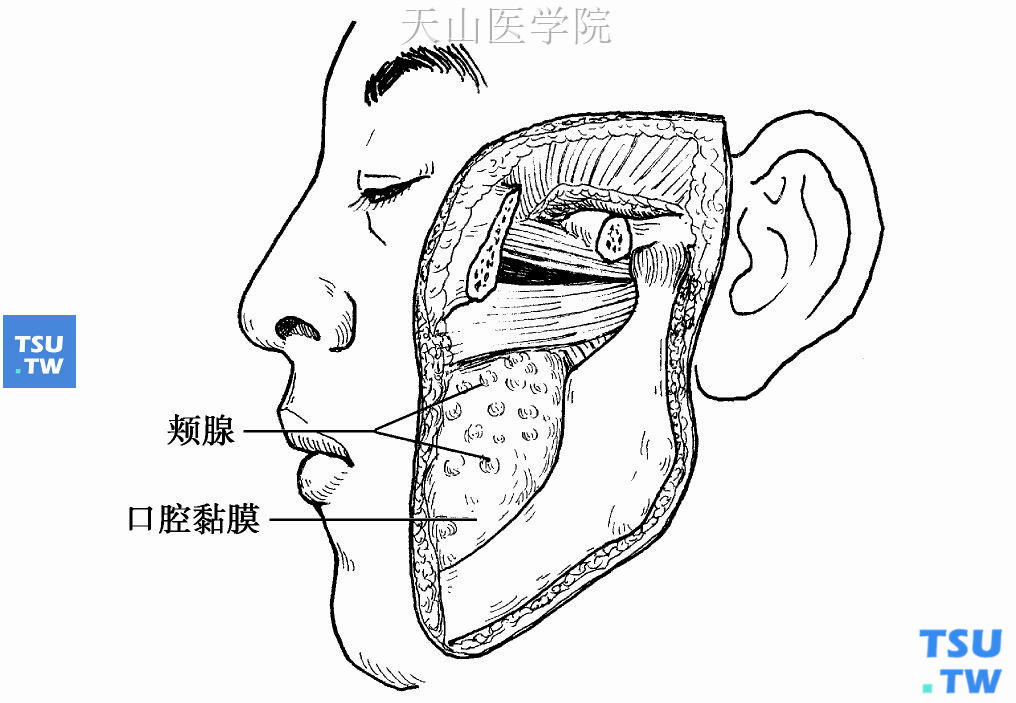
小唾液腺(minor salivary gland)所分泌的唾液,约占人体刺激性与非刺激性唾液分泌总量的8%。它主要分布在口腔及口咽部黏膜下。小唾液腺与大唾液腺的差别,不仅表现在体积以及胚胎
172 -
舌下腺的位置和毗邻、排泄管及血管神经与淋巴回流
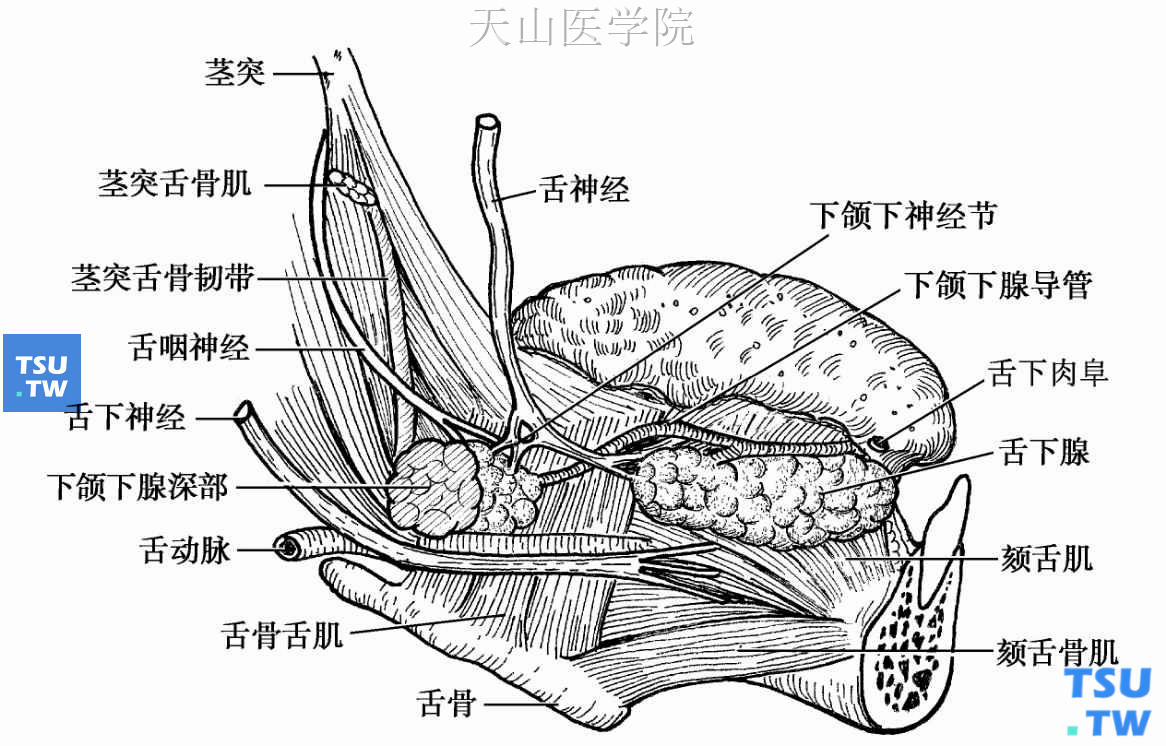
舌下腺(sublingual gland) (见图2-1)在三对大唾液腺中是最小的一对。重约3~4g,形如杏仁,长约4. 5cm,宽2. 5cm,属以黏液性腺泡为主的混合腺。一、位置和毗邻舌下腺位于口底黏膜与下颌
173 -
下颌下腺的血管分布、淋巴回流及神经支配
血管分布下颌下腺的动脉血由面动脉及舌动脉的分支供应。静脉则与动脉伴行,经面静脉及舌静脉回流入颈内静脉。面动脉又称面动脉,常与舌动脉共干发出,在舌骨大角的稍上方,二腹肌后
174 -
下颌下腺的位置与分部、腺鞘
下颌下腺(submandibular gland)为第二对大唾液腺(图2-1),如胡桃大小,呈扁椭圆形,重约10~20g,属以浆液性为主的混合腺(浆液细胞与黏液细胞之比约为3∶2)。下颌下腺主要位于以下颌骨下缘
176 -
认识腮腺导管
由腮腺腺泡细胞所分泌的唾液经闰管、分泌管、多级小导管汇合而成的总导管排入口腔。腮腺导管(stensen duct)自腮腺前缘发出。据统计,国人腮腺导管以单干型为主(68%),其次为双
177 -
腮腺的形态和位置
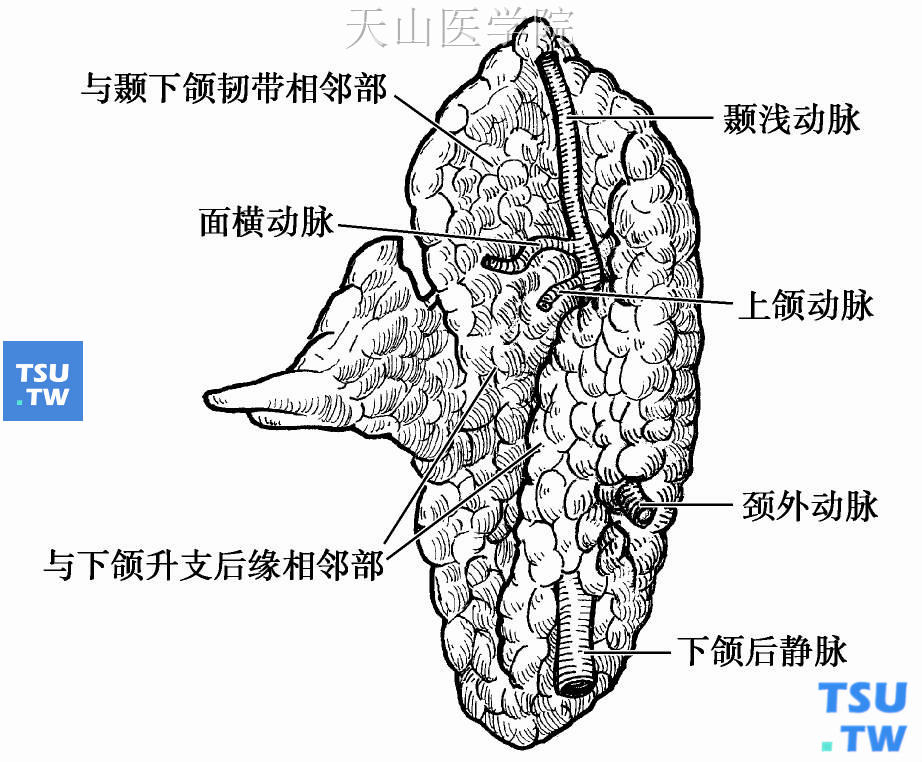
腮腺(parotid gland) (图2-1~2-3)是人体最大的一对唾液腺,质软,呈浅黄色,平均重约25g。腮腺的大小因人而异,但对于同一个体而言,左右两侧的腮腺是基本对称的。图2-1 唾液腺图2-2
178 -
了解唾液腺及其位置
分泌唾液进入口腔的腺体被称之为唾液腺(salivary gland)。它包括三对大唾液腺和许许多多个位于唇、颊、舌、腭等处的黏膜固有层及黏膜下层的小唾液腺。大唾液腺通过导管系统
179 -
唾液腺增龄的组织学变化
涎腺随年龄的增长会发生一定的变化,以往研究表明,变化较明显是在70岁以后,舌下腺、下颌下腺及腮腺均可发生改变,虽然所观察的腺体不同,但其变化大致相同。一般来说随年龄的增长,腺
180