淋巴瘤患者的疼痛治疗
淋巴瘤患者的疼痛主要包括:肿瘤细胞侵犯骨骼引起的疼痛、肿瘤生长压迫神经引起的疼痛、肿瘤治疗引起的疼痛如放疗和化疗引起的疼痛等。应根据疼痛产生的原因、部位和程度决定用药。恶性淋巴瘤患者肿瘤细胞侵犯骨骼引起的骨痛,轻中度时(VAS评分小于5分)可使用非甾体类抗炎药(NSAIDs)如美洛昔康、凯芬或西乐葆等。中重度骨痛可以合用上述NSAIDs和阿片类药物如羟考酮或吗啡。肿瘤生长压迫神经引起的疼痛有神经病理性疼痛的成分,放疗和化疗也可损伤神经引起神经病理性疼痛。因此,应结合使用治疗神经痛的抗惊厥药物和抗抑郁药物。上述这两种药物的使用由于存在神经系统的副作用(如嗜睡、锥体外系症状等),需要小剂量开始逐渐加量,寻找最适合患者的药物。晚期淋巴瘤患者就像其他晚期肿瘤患者一样,由于病情的进展和对阿片类药物的耐受可能需要较大剂量的阿片类药物。此时应该综合考虑患者的心肺功能,评估患者对药物的耐受性。必要时应在监护和吸氧条件下进行镇痛。
镰状细胞贫血症患者的疼痛治疗
2/3的镰状细胞贫血患者每年都有严重疼痛发生。主要原因包括关节疼痛和血管闭塞危象。慢性关节疼痛患者如果没有肾功能障碍和消化道溃疡等禁忌证,可以使用非甾体类抗炎药治疗,同时辅以理疗。严重时患者可能需要口服阿片类药物,甚至需要静脉用药。但不建议使用哌替啶,原因有:哌替啶在这类患者中容易导致癫痫发作(最高达12%)、哌替啶在这类患者的肌内注射吸收较差、哌替啶反复使用容易成瘾。某些患者通过关节置换能减轻疼痛。
血液病患者继发带状疱疹后疼痛的治疗
血液病患者免疫力较低,带状疱疹发生率较高。带状疱疹导致的疼痛包括急性期的疼痛和慢性期的带状疱疹后疼痛。急性期的疼痛为混合性的,包括带状疱疹皮肤损害的疼痛以及病毒损害神经导致的神经病理性疼痛。慢性期(3个月后)遗留的疼痛,又称带状疱疹后疼痛,则是典型的神经病理性疼痛,大部分疼痛较为严重,不易治疗,严重影响患者生活质量。带状疱疹后疼痛是否严重很大程度上取决于在急性期是否积极采用抗病毒治疗及合适的镇痛。对于遗留的带状疱疹后疼痛主要采用药物联合治疗,包括抗惊厥药物、抗抑郁药物和阿片类药物,也可联合非甾体类抗炎药和曲马朵进行治疗。治疗的特点是联合用药以便从多种机制进行镇痛,同时还能降低副作用;用药效果个体差异大,需个体化用药。
镇痛药物的使用与凝血功能障碍
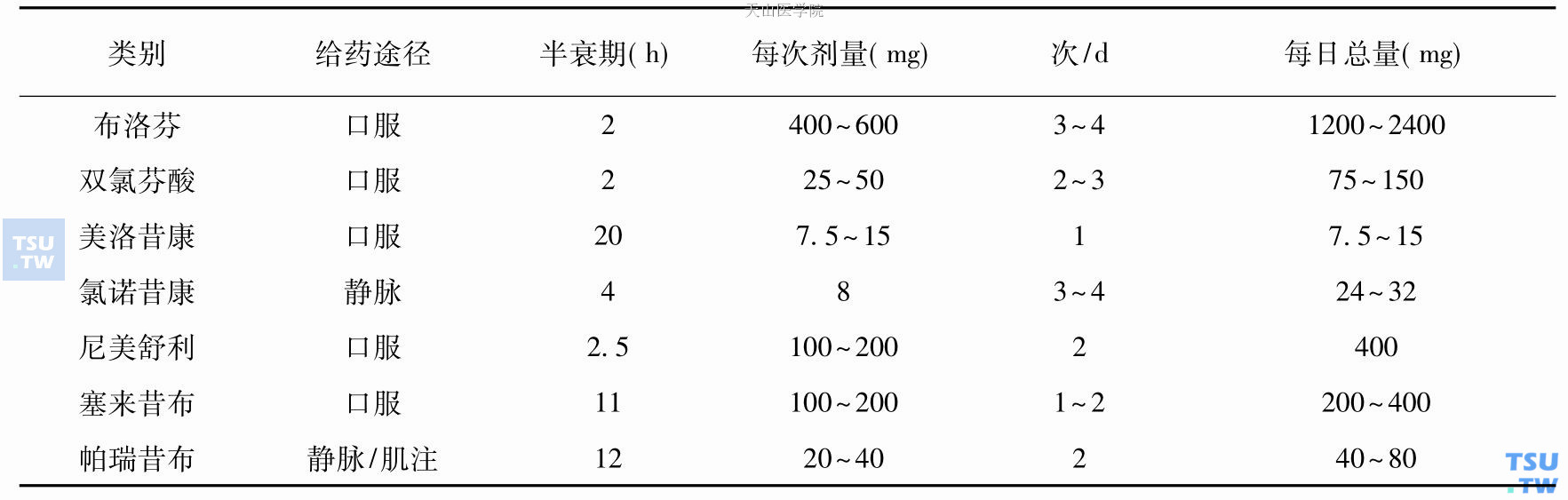
非甾体类抗炎药中COX- 1特异性抑制剂(如阿司匹林)或COX非选择性抑制剂(如布洛芬等)由于可以一定程度地抑制COX- 1,可能抑制血小板功能,所以应避免长期大剂量使用,尤其是对于有凝血功能障碍者(表155-4)。
COX- 2特异性抑制剂对COX- 2的抑制远远高于COX- 1,如塞来昔布(西乐葆)、罗非昔布等。该药对于血小板功能影响与安慰剂组比较无明显差异。
表155-4 常用的非甾体类抗炎药物的用法
骨髓移植后排异反应(graft- versus- host,GVHD)的治疗
发生骨髓移植后排异反应的患者可能发生肝炎、皮炎、胃肠炎,疼痛主要来自这些消化道炎症。肠道GVHD最典型的表现为腹部绞痛和大量腹泻。由于疼痛严重,通常需要使用阿片类药物静脉PCA治疗。还可使用奥曲肽连续输注每小时50~100μg,或间断给药,每8小时500μg,能有效减轻腹泻和疼痛。
药物耐受与药物依赖
在使用阿片类药物进行镇痛时,需要区分药物耐受和药物成瘾两个概念。药物耐受指的是在长期用药后机体对药物产生适应,导致药理作用降低,需加大剂量才能达到与以前相同的药理作用。但药物需要量增加并非就是药物耐受,另一重要原因是病情的进展导致疼痛加重。
药物依赖是一个不同的概念,它包括躯体依赖和精神依赖。躯体依赖是机体对药物的一种适应状态,表现为突然停药、迅速降低剂量时一些典型的不适症状(戒断症状),主要包括:焦虑、易激惹、震颤、皮肤潮红、出汗、恶心、呕吐、腹痛、腹泻、发热、卡他症状等。
对于长期大量使用的药物,逐渐减量可以避免发生戒断症状。精神依赖即药物成瘾,是患者明知药物有害仍强制性觅药的异常心理。产生药物成瘾的原因可能包括:药物本身可引起欣快感(如哌替啶)、使用短效阿片类药物或不规则使用阿片类药物导致药物浓度剧烈波动、在无痛患者使用阿片类药物等。
(赵晶)
