-
肾上腺解剖学:位置、血管、结构解读
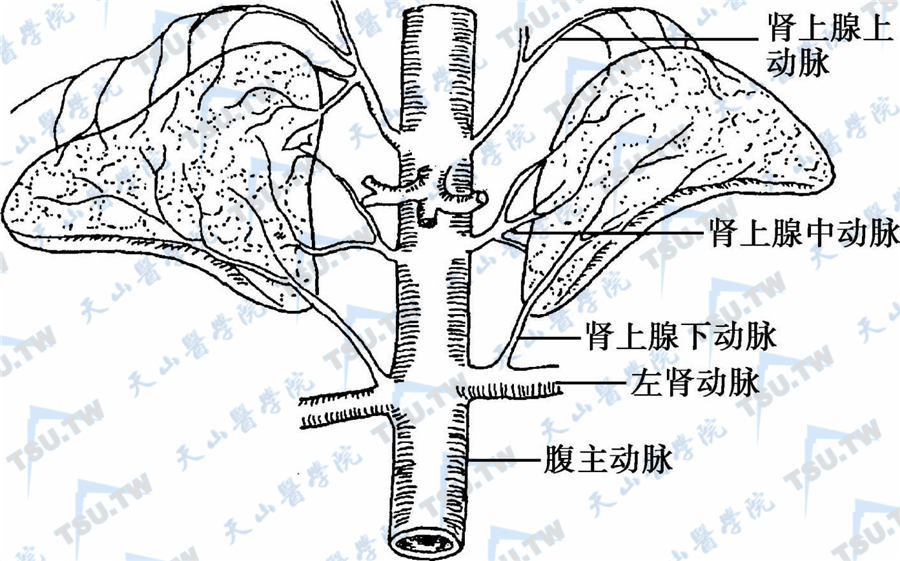
由下丘脑、垂体与肾上腺(adrenal,suprarenal gland)组成的下丘脑-垂体-肾上腺轴(hypothalamic-pituitary-adrenal axis,HPA)是维持人体基本生命活动的重要的内分泌功能轴之一,肾上
1 -
肾上腺激素之:肾上腺皮质激素解读
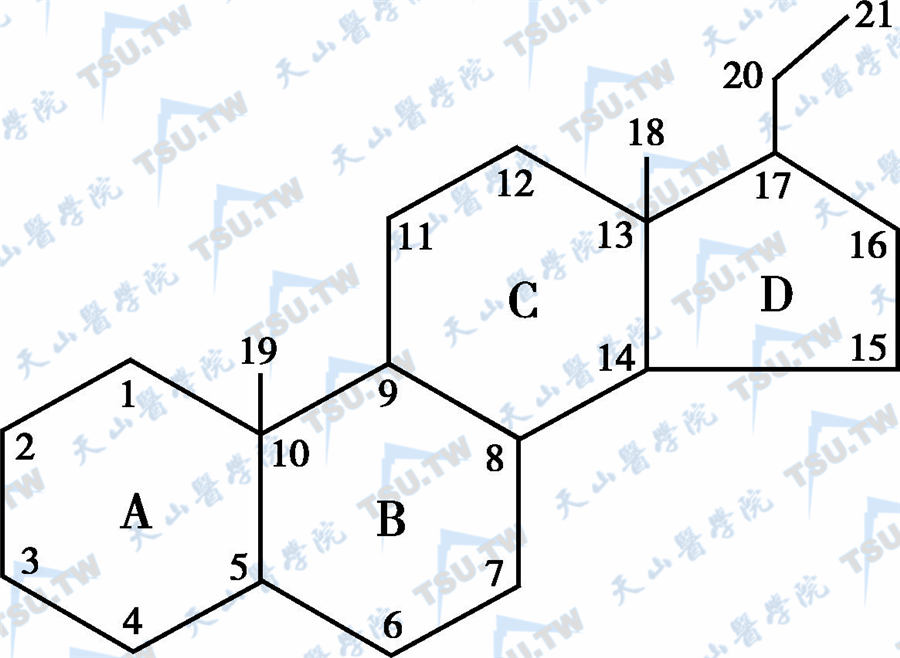
肾上腺激素(adrenal hormones)可分为肾上腺皮质激素(adrenocortical hormones)和肾上腺髓质激素(adrenomedullary hormones)。肾上腺皮质分泌的是类固醇激素,其中最重要的是皮质醇(c
4 -
肾上腺激素之:肾上腺糖皮质激素解读
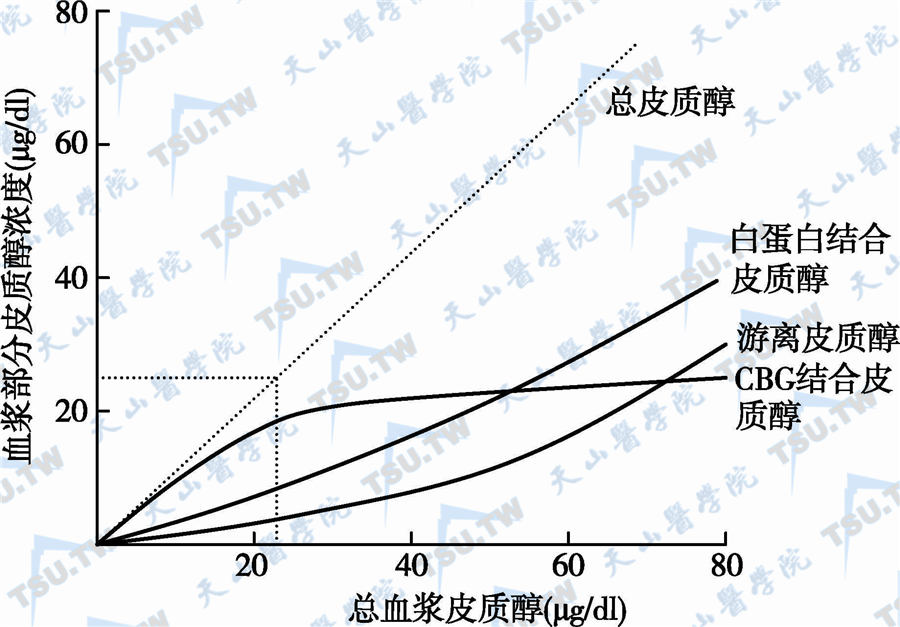
皮质醇转运依赖于皮质类固醇结合球蛋白肾上腺皮质分泌的激素经肾上腺静脉进入血液循环,激素浓度由于被循环血液稀释而降低,进入相应的靶细胞而发挥其生理效应,同时也不断地被降
5 -
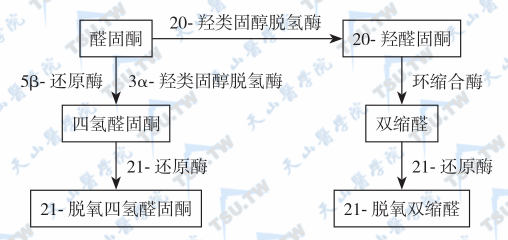
肾上腺激素之:肾上腺盐皮质激素
11β-羟类固醇脱氢酶维持醛固酮与受体结合专一性盐皮质激素的前体物质是孕酮。醛固酮主要由肾上腺皮质的球状带细胞表达醛固酮合酶(aldosterone synthase,CYP11B2)合成和分
6 -
肾上腺性类固醇激素
去氢异雄酮转化为雄性和雌性类固醇激素脱氢异雄酮(dehydroepiandrosterone,DHEA)和硫酸脱氢异雄酮(dehydroepiandrosteronesalfate,DHEAS)占C19雄激素类固醇的主要部分。大多数非
7 -
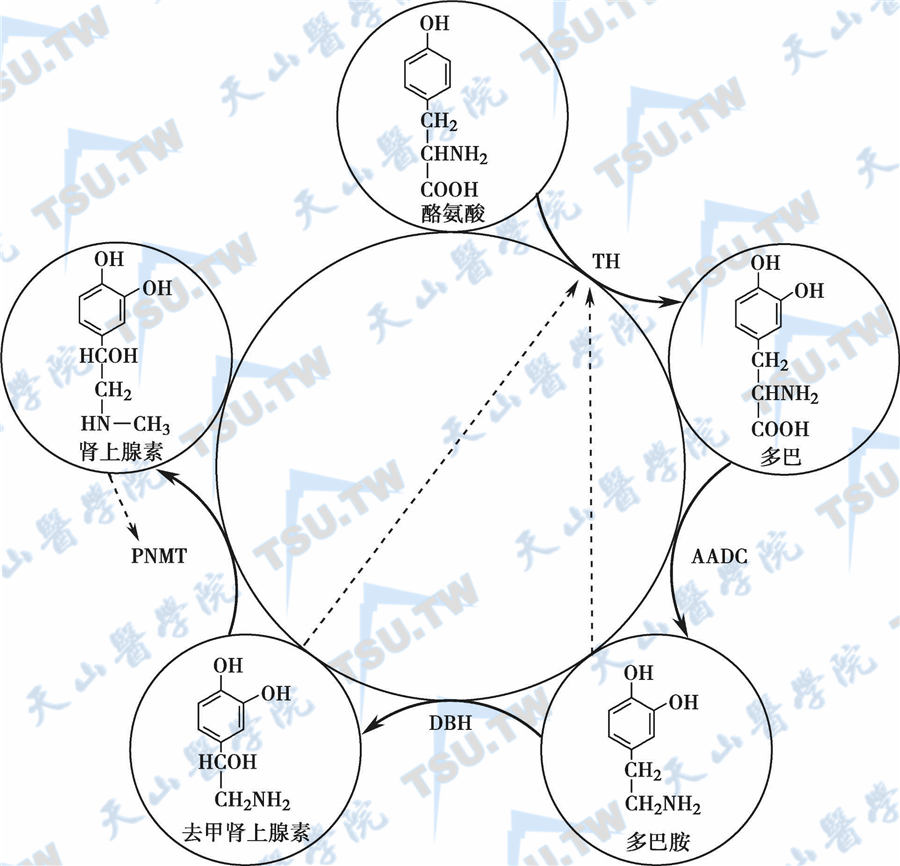
儿茶酚胺:肾上腺髓质激素详解
儿茶酚胺(catecholamine)包括肾上腺素(epinephrine,adrenaline)、去甲肾上腺素(norepinephrine,noradrenaline)和多巴胺(dopamine,DA),其中肾上腺素是第一个被阐明化学结构的激素。哺乳
8 -
肾上腺髓质旁分泌/自分泌激素
肾上腺髓质APUD激素有重要调节功能已证实在哺乳动物的肾上腺髓质存在多种肽类物质,它们存在于嗜铬细胞的嗜铬颗粒内和支配肾上腺髓质的神经元中。在肾上腺髓质功能方面,神经肽
9 -
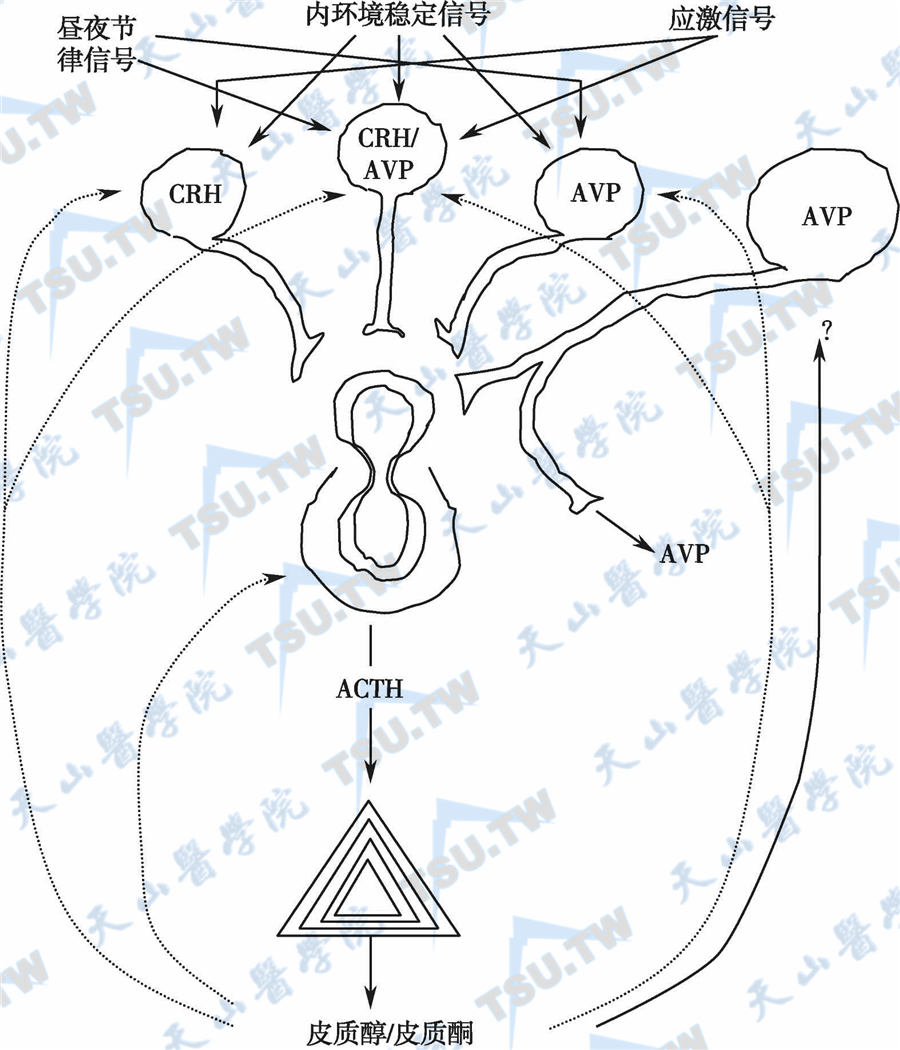
下丘脑-垂体-肾上腺皮质轴
肾上腺作为体内重要的内分泌腺体,由结构和功能各异而又相互联系的皮质和髓质组成。皮质由外至内分为球状带、束状带和网状带。球状带合成和分泌醛固酮,属于肾素-血管紧张素-醛
10 -
肾素-血管紧张素-醛固酮轴
肾素-血管紧张素-醛固酮(RAA)轴的主要功能是调节血压、血容量、水和电解质平衡。近年来发现体内的许多组织(如肾脏、心脏、脑组织、肺组织等)也都存在独立于肾上腺皮质的RAA系统
11 -
肾上腺功能检查:血浆(尿)激素测定
下丘脑-垂体-肾上腺皮质(HPA)轴的功能检查是诊断下丘脑、垂体和肾上腺皮质有关疾病的重要方法。HPA轴的功能检查主要包括血、尿皮质激素及其代谢产物测定和HPA轴动态试验,必要
13 -
肾上腺功能检查:皮质醇分泌的诊断试验
尿游离皮质醇是诊断Cushing综合征的可靠指标尿游离皮质醇能较好地反映HPA轴的功能。24小时尿游离皮质醇和晚间(晚上11时)的唾液皮质醇测定简便,可作为Cushing综合征的初筛检查,
14 -
肾上腺功能检查:醛固酮分泌的诊断试验
醛固酮/PRA比值诊断原醛症用于原醛症诊断和鉴别诊断的实验室检查和特殊检查很多。因为有些检查的特异性和敏感性差,或因为不良反应大而被淘汰,这些试验包括平衡餐试验、低钠试
15