乳腺导管内增生性病变是一组起源于乳腺TDLU的上皮增生性病变,常局限于TDLU,也可以累及小叶外导管。导管内增生性病变的细胞形态和组织结构多种多样,主要分为三大类:即普通型导管上皮增生(usual ductal hyperplasia, UDH)、非典型导管上皮增生(atypical ductal hyperplaisia, ADH)和导管原位癌(ductal carcinoma in situ, DCIS)。
普通型导管上皮增生
乳腺导管由上皮细胞和肌上皮细胞双层结构组成。若上皮细胞层次增多,达到3层或3层以上,即存在导管上皮增生。导管上皮增生主要是相对导管的基膜而言,若乳腺腺体增多,却不存在相对于基膜的导管上皮增生,则只能称为乳腺病,而不能称为导管上皮增生。
1.临床表现:UDH自身往往不引起临床症状,但它可以与其他病变伴随存在,包括放射状瘢痕、纤维上皮性病变、假血管瘤样增生、乳腺囊肿、微小钙化灶等。这些病变可以表现为肿块或影像学上的异常。
2.大体病理:UDH缺乏显著的大体表现。
3.组织病理:UDH是一种良性的导管上皮增生性病变,在结构上可有以下特征:①出现大小不一、形状不规则的二级腺腔,常呈裂隙样,位于导管的周边,即所谓的“边窗”,与ADH或低级别DCIS中呈圆形、凿孔状的腔隙有显著差别;②出现上皮间的搭桥,细胞桥伸展,组成细胞常平行于桥面;③可出现微乳头结构,常呈簇状突起,类似于男性乳腺发育。UDH在细胞学上的特征如下:①细胞的大小、形状和排列方向不一,细胞边界不清。②腔隙周围的细胞缺乏极性。③可出现显著的流水样排列或漩涡状。所谓的流水样排列是指增生细胞拉长,互相平行,如流水中排列整齐的鱼一样。④细胞核的大小、形状不一,常互相重叠,细胞核常呈卵圆形,在高倍镜下常可见细胞核的折叠、切迹和核沟。⑤细胞类型多样,可出现大汗腺化生、鳞状上皮化生、泡沫样组织细胞等。⑥成熟现象,是指增生的导管中靠近基膜处的细胞大,核仁明显,常有丰富的淡染胞质,有时可见核分裂象,提示细胞生长较活跃。越往导管中央,细胞越小、越拥挤,细胞质逐渐减少(图15-10)。需要注意的是,UDH中可以不出现成熟现象,而少数DCIS也可出现类似的形态,因此诊断时必须结合其他形态学特征综合考虑。
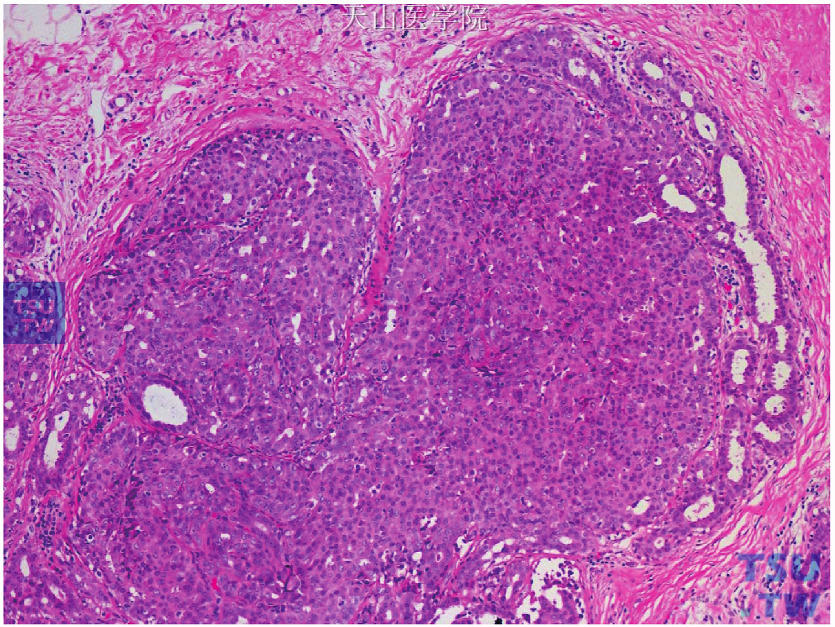
图15-10 普通型导管上皮增生
4.免疫组化:UDH中的细胞ER染色强度不一,角蛋白如CK5/6、CK14阳性。
5.预后:UDH患者发生乳腺癌的危险度为1.5~2倍,其后发生的癌可见于任意一侧乳腺。
柱状细胞病变
柱状细胞病变是发生于TDLU、以柱状上皮细胞为特征的病变。在文献中有不同的名称,如非典型囊性小叶、盲管腺病、非典型柱状细胞变、非典型囊性增生、扁平单纯型导管上皮内瘤变等。
1.临床表现:常发生于35~50岁的绝经前妇女,缺乏明确肿块,部分病例在乳腺X线摄片中可见微钙化。
2.大体病理:柱状细胞病变缺乏明确的大体特征。
3.组织病理:在2012年版WHO乳腺肿瘤组织学分类中,根据柱状细胞病变被覆上皮细胞的形态和组织学结构,将其分为柱状细胞变(columnar cell change)、柱状细胞增生(columnar cell hyperplasia)以及平坦上皮非典型增生(flat epithelial atypia, FEA)。上述形态可以混合存在。
(1)柱状细胞变:TDLU扩大,其中腺泡呈不同程度扩张,轮廓不规则,衬覆一层或两层柱状上皮细胞。细胞形态一致,排列有极性,通常垂直于基膜。细胞核呈卵圆形或长圆形,染色质分布均匀,核仁不明显,核分裂象罕见。腔面可见上皮细胞向腔面伸出的胞质顶突,腔内或腺泡内可有分泌物或钙化(图15-11)。
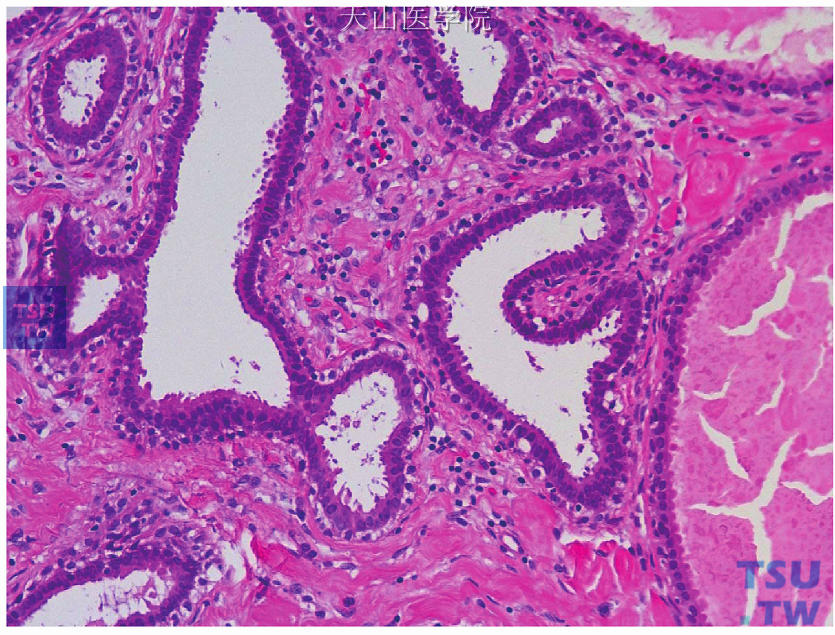
图15-11 柱状细胞变
(2)柱状细胞增生:TDLU扩大,伴有腺泡不同程度的扩张,形状不规则。腺泡衬覆柱状细胞,细胞形态与柱状细胞变相似,但层次超过2层,并可呈小丘状、簇状或低矮的微乳头样结构。细胞核卵圆形或长圆形,大部分区域垂直于基膜,局部细胞核可拥挤或互相重叠。增生的柱状细胞常有明显的胞质顶突或丰富的腔内分泌物,有时衬覆细胞可呈图钉样。腔内可出现钙化,可表现为沙砾体样钙化(图15-12)。
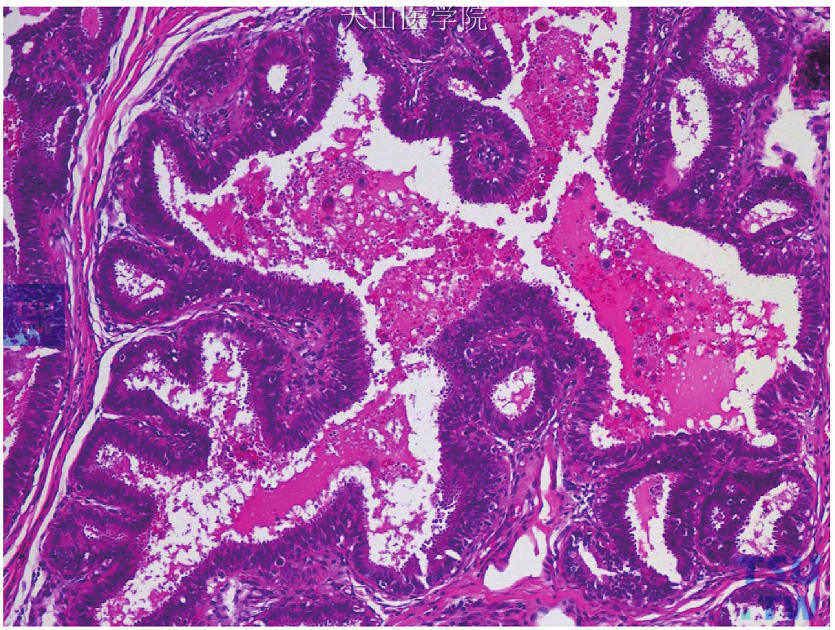
图15-12 柱状细胞增生
柱状细胞变性和柱状细胞增生通常可伴发其他良性病变,包括囊性或上皮增生性病变,且与小叶内瘤变的关系密切。
(3)平坦上皮非典型增生:2012年版WHO乳腺肿瘤组织学分类将之定义为TDLU的肿瘤性改变,原有上皮被一层或数层形态单一的细胞所替代,并显示低级别细胞非典型增生。具体表现为TDLU扩张,轮廓变圆。受累腺泡不同程度扩张,扩张的管腔内可见分泌或絮状物,常可见微小钙化。导管腔衬覆的细胞常为单层或数层,呈柱状或高柱状,其高度可达宽度的几倍,细胞通常不垂直于基膜。细胞核圆形或卵圆形,核/质比增大,细胞核染色质均一、深染,一般核仁不显著,形态类似于低级别DCIS。靠近腔面处细胞胞质丰富,嗜酸性,常呈颗粒状,可见顶浆分泌。增生的柱状细胞可形成小的突起,簇状增生或顿挫型微乳头样结构。但一般不出现球茎样微乳头、僵直细胞搭桥、筛孔等复杂的上皮增生结构(图15-13)。
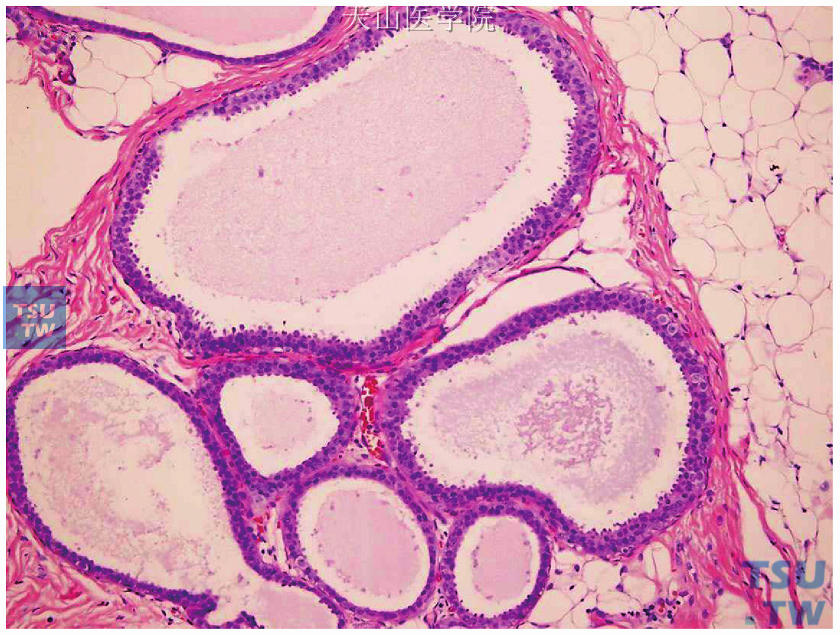
图15-13 平坦上皮非典型增生
4.免疫组化:柱状细胞变、柱状细胞增生和FEA中的腺上皮细胞均表达CK8、CK18和CK19,但是大部分上皮细胞均缺乏CK5/6和34βE12的表达。因此,在柱状细胞病变中高相对分子质量CK表达的缺乏并不意味着存在非典型性。柱状细胞变、柱状细胞增生和FEA的ER染色均呈弥漫强阳性,并有较强的胞质bcl-2染色。这些病变中细胞增殖指数较低,但高于正常的TDLU。
5.鉴别诊断
(1)纤维囊性乳腺病:该病变中也可以出现微囊,微囊衬覆的上皮可以是大汗腺细胞,也可以是扁平细胞,需与FEA鉴别。
(2)囊性高分泌性增生:镜下表现为多个囊性扩张的腔隙,其中含有均一嗜酸性物质,像甲状腺胶质。这些囊腔衬覆上皮可以是扁平或柱状,伴有不同程度的增生。
(3)良性大汗腺病变:柱状细胞病变和大汗腺病变均可有显著的腔面胞质顶突。但是大汗腺细胞有其明显的特点,表现为胞质丰富、嗜酸性、颗粒状,细胞核圆形,有显著的核仁。免疫组化上,大汗腺病变往往表现为ER和bcl-2阴性。
(4)高级别DCIS(贴壁性DCIS):肿瘤细胞有显著的细胞核多形性,而细胞核的显著多形性并不是FEA的特点。
6.预后:FEA常和ADH或低级别DCIS共同存在,有时还同时伴有小管癌,且其组成细胞有一定的相似性。也有报道柱状细胞病变/FEA、小叶内瘤变和小管癌共存,形成所谓的三联征。最近的分子遗传学研究也显示,FEA和低级别DCIS、小管癌有相似的分子生物学改变。这些均提示至少部分柱状细胞病变,尤其是FEA可能是低级别DCIS和浸润性癌的早期癌前病变。当然,此观点需要更多研究支持。
非典型导管上皮增生
ADH是一种导管内增生性病变,以单一细胞增生、细胞均匀分布为特点,其发展为浸润性癌的危险性中度增高。
1.大体病理:ADH在大体上不形成明确肿块,在乳腺X线摄片中可表现为钙化。
2.组织病理:ADH组织学上具有低级别DCIS的形态学特点,但尚未完全达到诊断DCIS的标准。该病变可以累及TDLU,也可累及小叶间导管。ADH也可累及一些乳腺良性病变,如导管内乳头状瘤、纤维腺瘤、硬化性乳腺病等。在诊断ADH时需要考虑两方面的因素,第一为“质的标准”,第二为“量的范围”。所谓低级别DCIS的形态学特点包括细胞学形态和组织学结构两个方面。增生细胞小而一致,细胞核圆形,分布均匀,细胞界限清楚。结构上可出现僵直的细胞搭桥、球茎样微乳头(基底窄而尖部宽)、大小形状均一的筛孔,筛孔周围的细胞排列有极性。ADH的诊断分为两种情况:第一种是具备部分但不是全部低级别DCIS的特征;第二种是完全具备低级别DCIS的特征,但范围较局限,未达到诊断低级别DCIS的标准(图15-14)。
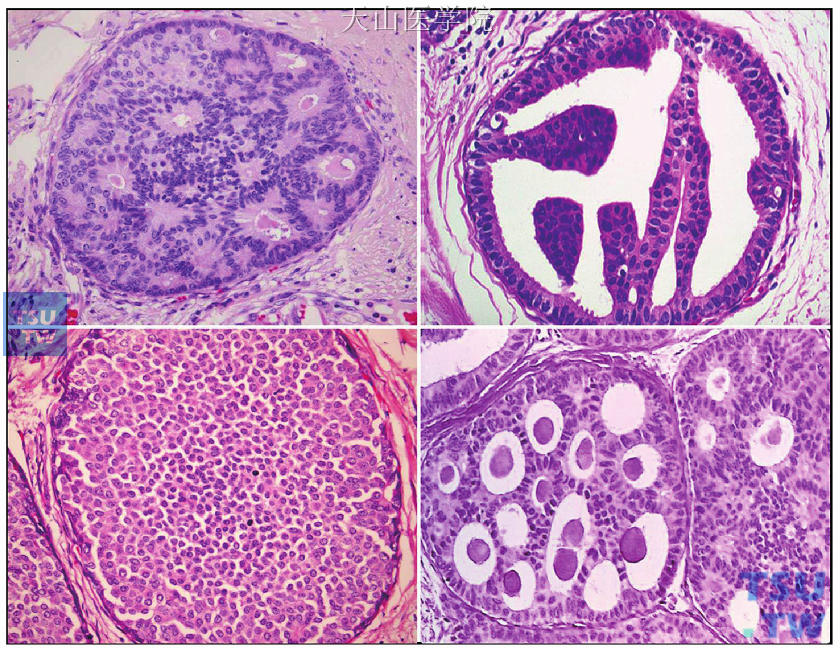
图15-14 非典型导管上皮增生
关于采用量化指标区别ADH与低级别DCIS的问题,目前尚未达成共识。Page等认为必须在至少两个彼此分离的导管内具有低级别DCIS的全部特征时才能诊断为DCIS,否则应诊断为ADH。Tavassoli和Norris等认为导管内增生性病变具备低级别DCIS的特征,且范围>2mm时应诊断为DCIS。WHO工作小组对这两种标准均进行了阐述,但没有给出推荐。需要强调的是,有关量化标准仅限于ADH与低级别DCIS的区别,而不适用于中级别和高级别DCIS。
3.免疫组化:ADH中的细胞ER染色强且均匀一致,与UDH中的ER染色不均一有显著差别,CK5/6一般阴性。
4.预后:ADH患者罹患乳腺癌的危险度增加4~5倍,且双侧乳腺今后罹患癌的危险度相同。如果在空芯针穿刺活检标本中发现ADH,则需行手术切除,以排除存在进一步病变的可能。
导管原位癌
DCIS是一组局限于导管内的克隆性病变,也是一组具有异质性的病变,该组病变在临床表现、组织学特征、生物学行为、遗传学特征上均有不同,但这组病变均未突破导管基膜。
1.临床表现:DCIS经常表现为乳腺X线摄片上的钙化,也可表现为乳腺组织密度的改变或结构扭曲。临床上也可出现乳腺肿块或乳头溢液。
2.大体病理:因X线摄片上的钙化而被发现的DCIS在大体上往往没有明确的肿块,但有时可在切面发现粉刺样坏死物。部分DCIS在大体上可表现为肿块。
3.组织病理:在DCIS的病理报告中,应尽可能注明细胞核分级(低、中、高),是否存在坏死(粉刺样坏死或点状坏死)、结构特点(如微乳头、筛孔、实体型)、病变范围以及切缘情况。2012版WHO乳腺肿瘤组织学分类中主要依据细胞核的非典型性,并参照导管腔内是否出现坏死、核分裂象的多少等,将DCIS分成低、中、高3个级别。
(1)低级别DCIS:由小的单形性细胞组成,细胞核大小一致,染色质均匀,核仁不明显,核分裂象少见。一般来说,肿瘤细胞核的大小是红细胞或正常导管上皮细胞的1.5~2.0倍。肿瘤细胞排列成僵直搭桥状、微乳头状、筛状或实体状结构(图15-15)。有关低级别DCIS的最低诊断标准目前尚不统一。对于低级别DCIS中是否可出现坏死一直存有争议。2012年版WHO乳腺肿瘤组织学分类指出,坏死在低级别DCIS中虽不常见,但在肿瘤细胞形态符合低级别DCIS特征的前提下,灶性点状甚至粉刺样坏死不能排除低级别DCIS的诊断。
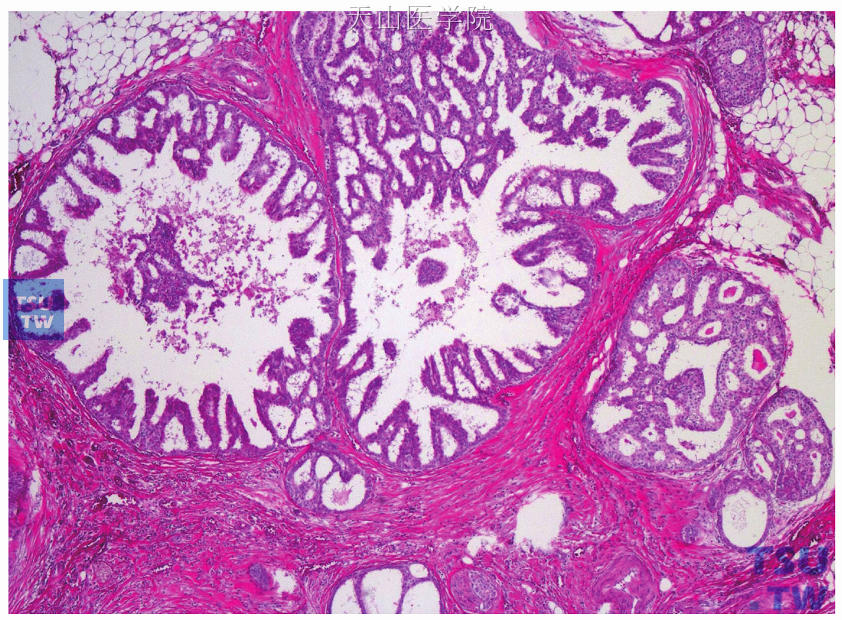
图15-15 低级别导管原位癌
(2)中级别DCIS:显示中间级别细胞核,细胞核大小、形状及分布呈轻/中度差异,染色质粗,核仁及核分裂象可见。一般来说,肿瘤细胞核的大小是红细胞或正常导管上皮细胞的2.0~2.5倍。细胞极性排列不如低级别DCIS明显,点状或粉刺样坏死可见,细胞可排列成实体、筛状或微乳头结构。
(3)高级别DCIS:肿瘤细胞核呈高级别,多形性明显,核轮廓不规则,且缺乏极性排列,染色质粗或呈团块状,核仁明显,核分裂象较多见(图15-16)。一般来说,肿瘤细胞核达到红细胞或正常导管上皮细胞的2.5倍以上。肿瘤的生长方式可呈实性、筛状或微乳头型等。管腔内常出现伴有大量坏死碎屑的粉刺样坏死,但腔内坏死不是诊断高级别DCIS的必要条件。有时导管壁仅衬覆单层细胞,但细胞高度异型,也可以诊断为高级别DCIS。
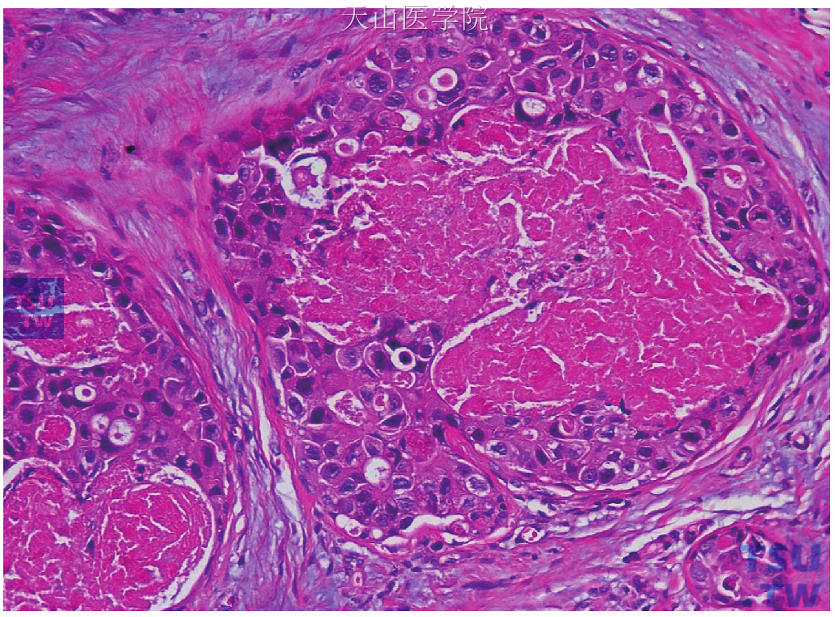
图15-16 高级别导管原位癌
4.免疫组化:DCIS与ADH的鉴别诊断主要依赖形态学,免疫组化的鉴别诊断价值不大。但低级别DCIS与高级别DCIS的免疫组化特征不同。在低级别DCIS中,ER和PR常呈弥漫阳性,而细胞增殖指数较低,HER-2阴性;而在高级别DCIS中,多数病例ER和PR阴性,HER-2过表达,细胞增殖指数较高。在DCIS和浸润性癌的鉴别诊断中,肌上皮标记很有帮助。
5.预后:分子生物学研究显示,低级别DCIS和高级别DCIS有进一步发展为浸润性乳腺癌的趋势,但并非必然。
导管原位癌的特殊类型
1.大汗腺DCIS:肿瘤细胞具有大汗腺细胞的特征,如细胞质丰富、呈颗粒状,有显著的核仁,肿瘤细胞的生长方式可以是实体型、筛孔型、微乳头型。高级别大汗腺DCIS的诊断相对简单,肿瘤细胞常有显著的异型性,细胞核大,核仁显著,可伴有粉刺样坏死(图15-17)。低级别大汗腺DCIS诊断相对困难,需要与伴有非典型性的大汗腺病变鉴别。
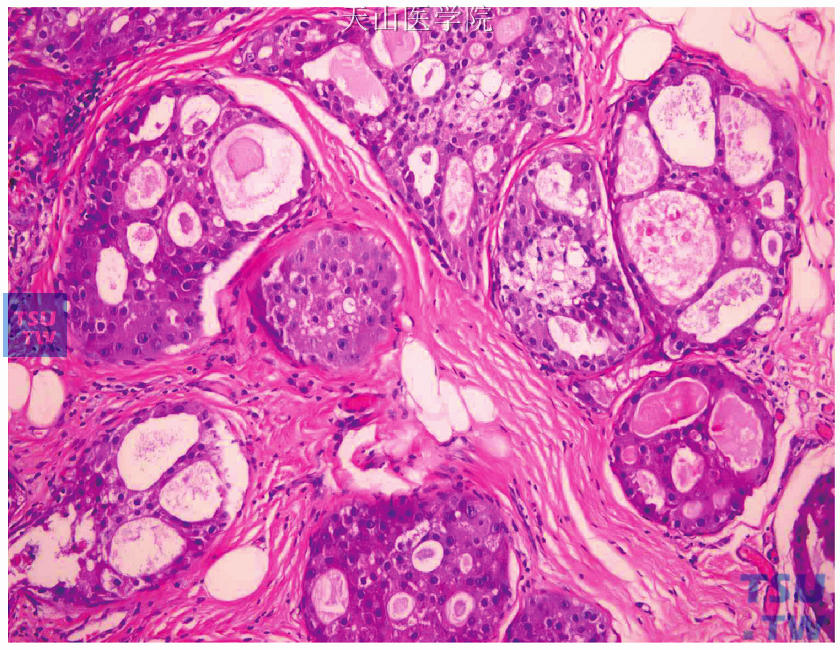
图15-17 大汗腺导管原位癌
2.囊性高分泌性DCIS:一种少见的DCIS。镜下表现为多个囊性扩张的腔隙,其中含有均一的嗜酸性物质,有时像甲状腺胶质。这些囊腔衬覆上皮可以是扁平或柱状,伴有不同程度的增生。当恶性依据不够充分时,可诊断为囊性高分泌性增生或伴有非典型增生。
3.其他罕见类型DCIS:包括透明细胞型DCIS、印戒细胞型DCIS、鳞状细胞型DCIS等。
导管原位癌伴微浸润
在2012年版WHO乳腺肿瘤组织学分类中将微浸润性癌定义为在非浸润性癌的背景下,在乳腺间质内出现1个或多个明确分离的镜下小浸润灶(免疫组化证实肌上皮缺失),每个浸润灶的大小均≤1mm。微浸润灶最常见于高级别DCIS,故在此主要介绍高级别DCIS伴微浸润(DCIS-MI)。
1.临床表现:微浸润性癌与同等大小和级别DCIS的临床和影像学表现类似。
2.大体病理:与DCIS的大体表现类似,微浸润一般在镜下才能发现。
3.组织病理:微浸润性癌主要见于高级别DCIS,导管周围常伴有大量炎性细胞浸润。微浸润灶可以是单个肿瘤细胞,也可以是肿瘤细胞簇,肿瘤细胞周围缺乏肌上皮细胞。微浸润灶伴发的间质改变包括间质水肿、促结缔组织增生性改变及慢性炎性细胞浸润(图15-18)。文献报道DCIS-MI中高级别者占41%~76%,事实上各级别DCIS均可发生微浸润,小叶原位癌也可发生微浸润。通常微浸润灶的细胞核分级与其伴随的DCIS一致。微浸润常发生在病灶范围较大的DCIS。因此,对于病灶较大的高级别DCIS强调广泛充分取材,以免漏诊微浸润(或更广泛的浸润)。
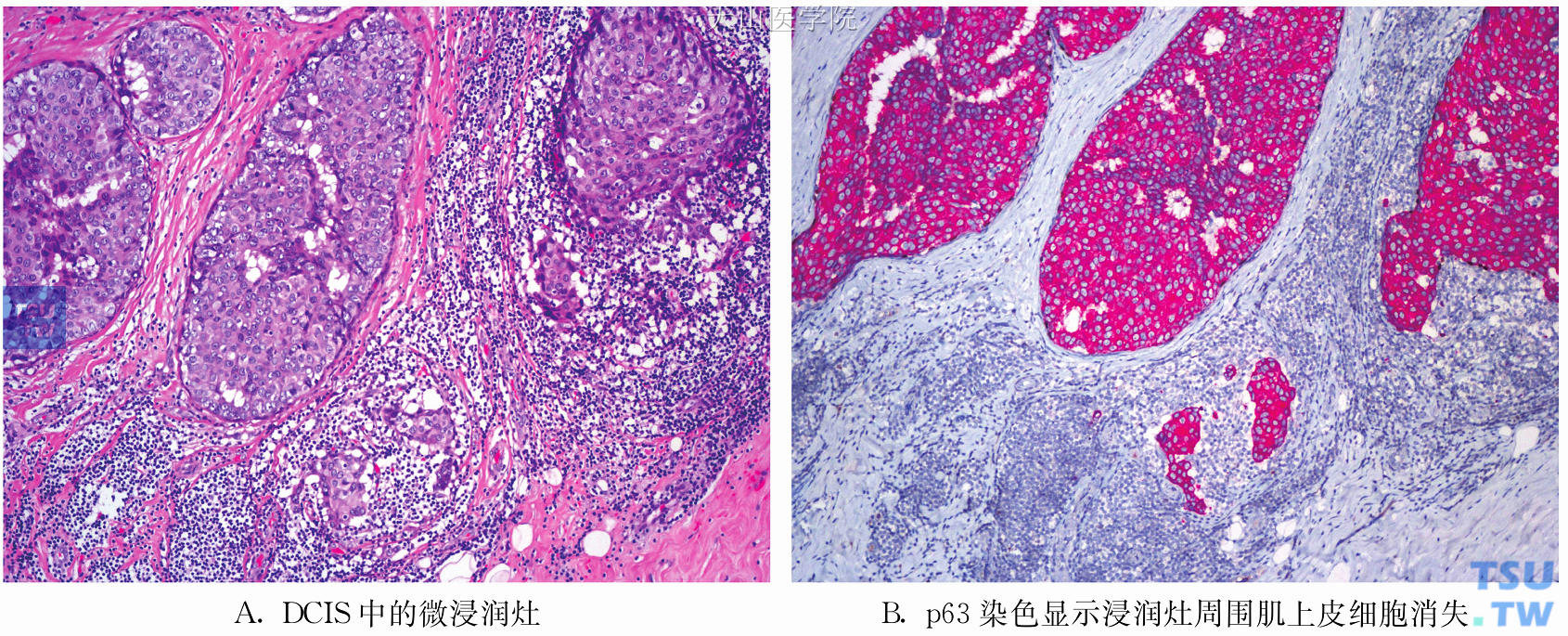
图15-18 DCIS伴微浸润
4.免疫组化:导管周围肌上皮细胞完整与否是诊断DCIS-MI最可靠的证据,免疫组化肌上皮细胞染色有助于确定微浸润的存在。疑有微浸润时,应做免疫组化检测肌上皮细胞,建议同时做2~3个肌上皮标记,包括SMMHC、calponin、p63、SMA等。经HE染色形态观察结合免疫组化结果,多数微浸润病例可被确诊。
5.鉴别诊断:DCIS-MI诊断的困难性主要表现在两个方面。一方面某些非浸润性病变易误诊为浸润。日常工作中易被过度诊断为微浸润的情况包括:①DCIS累犯小叶(即所谓的小叶癌化);②DCIS累及导管分支;③间质纤维化,导致DCIS累及的导管或腺泡被扭曲,呈假性浸润;④导管和腺泡周围的慢性炎性细胞浸润,导致导管或腺泡结构不清;⑤发生于良性硬化性病变基础上的DCIS,如放射状瘢痕、复杂性硬化性病变或硬化性腺病基础上的DCIS;⑥取材制片过程中人为挤压,导致导管变形、破碎;⑦手术中电烧灼的影响,使DCIS累及的导管或腺泡结构不清;⑧DCIS的斜切,此时肌上皮细胞或基膜可能不完整;⑨由于先前的细针或空芯针穿刺等,人为将DCIS细胞移位至周围间质或脂肪组织中,造成浸润假象。对于上述情况,首先要详细了解病史如患者是否进行过穿刺,其次需要仔细进行HE染色观察。穿刺后的细胞移位可能周围可观察到肉芽组织、出血、组织撕裂。DCIS-MI诊断困难性的另一方面表现为微浸润病灶的漏诊,需要对HE切片进行仔细观察,必须强调充分取材。在HE染色诊断存在困难时,肌上皮标记的免疫组化检测非常有帮助。
6.预后:有关DCIS-MI的预后文献报道不一,主要有两种观点。第一种认为DCIS-MI的无病生存率和总生存率与大小和分级相同的DCIS没有差别。有文献报道DCIS-MI的5年生存率达97%~100%。另一种观点认为DCIS-MI的预后介于单纯DCIS与浸润性癌之间。关于DCIS-MI淋巴结转移率的报道差异较大(0~20%)。
小叶非典型增生和小叶原位癌
小叶非典型增生(atypical lobular hyperplasia, ALH)和小叶原位癌(lobular carcinoma in situ, LCIS)是指TDLU内上皮细胞非典型增生的不同阶段,特征性改变为缺乏黏附性形态单一的小细胞增生,伴或不伴有终末导管的佩吉特样扩散。两者的细胞学特征相似,区别仅在于TDLU被累及的范围不同。有学者提出用小叶瘤变(lobular neoplasia, LN)或小叶上皮内瘤变(lobular intraepithelial neoplasia, LIN)的名称来涵盖ALH和LCIS这一组小叶增生性病变。
1.临床表现:ALH和LCIS多见于绝经前妇女,缺乏特殊的临床症状,大部分病变是因为其他原因行乳腺活检或乳腺切除时偶然发现的。少数病例可伴有乳腺X线摄片中的微小钙化。小叶原位癌中约85%为多中心性,30%~67%为双侧性。
2.大体病理:ALH和LCIS缺乏明确的大体特征,通常不形成明确肿块。
3.组织病理:LCIS包括经典型LCIS和LCIS的特殊亚型。经典型LCIS病变局限于TDLU,小叶结构保留,小叶中的终末导管或腺泡呈实性膨大,其中充满均匀一致的肿瘤细胞。肿瘤细胞体积小而一致,形态温和,黏附性差(图15-19)。细胞核圆形或卵圆形,染色质均匀,核仁不明显,一般是淋巴细胞的1~1.5倍。细胞质淡染或淡嗜酸性,可含黏液空泡导致细胞核偏位呈印戒细胞样,有时细胞质也可透亮。上述形态为经典型LCIS的A型。当细胞质更丰富,细胞核为淋巴细胞的2倍大小,且细胞核的大小和形状出现一定差异,可见核仁时,为经典型LCIS的B型。LCIS的A型和B型可同时存在。经典型LCIS中坏死和钙化少见。
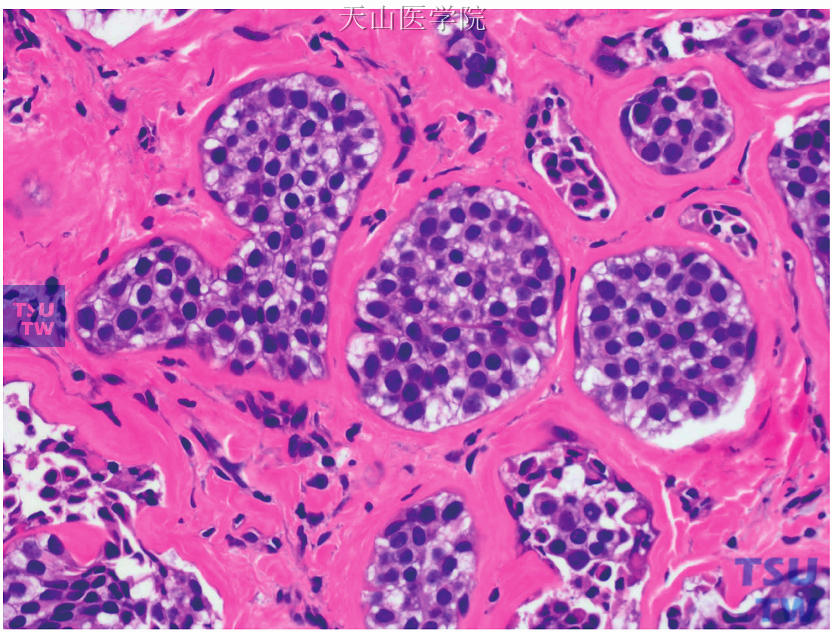
图15-19 经典型小叶原位癌
LCIS的特殊亚型包括多形型、旺炽型、透明型、肌样细胞型等多种,其中较为重要的是多形型。多形型LCIS中的肿瘤细胞具有LCIS特征性的黏附性差的特点,但细胞核显著增大,达淋巴细胞的3~4倍。细胞核表现出显著的多形性,包括细胞核的大小差异达2~3倍,核膜不规则,可有显著的核仁和核分裂象,有时可见粉刺样坏死或钙化(图15-20)。上述形态需与高级别DCIS鉴别。
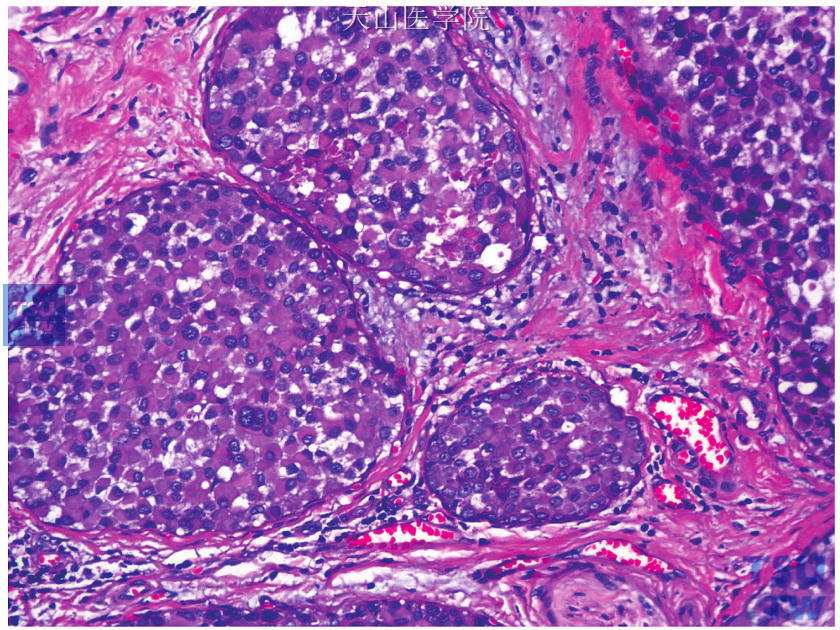
图15-20 多形型小叶原位癌
ALH和LCIS是病变发展连续过程的不同阶段,两者在形态学上具有相似之处,但累犯TDLU的程度不同。2012年版WHO乳腺肿瘤组织学分类指出,当TDLU中≥50%的腺泡被诊断性细胞所充满并扩张时可诊断为LCIS,<50%时则诊断为ALH。多形型LCIS的诊断较为特殊,即使受累的腺泡没有超过50%,也应诊断为多形型LCIS。
ALH或LCIS还可累及小叶外导管,即所谓的佩吉特样扩散。病变细胞累及导管,常位于导管上皮细胞与肌上皮细胞之间。需要注意的是,ALH和LCIS的诊断主要根据其病变细胞特征,而不是病变部位(TDLU或导管)。ALH和LCIS还可累及其他一些良性病变,如硬化性腺病、放射性瘢痕、纤维腺瘤、胶原小球等。
4.免疫组化:E-钙黏蛋白对小叶肿瘤的鉴别诊断非常有帮助。在ALH和LCIS(包括多形型LCIS)中E-钙黏蛋白表达缺失或表现为较周围正常小叶明显减弱的细胞膜着色,而导管癌中E-钙黏蛋白表现为强的细胞膜着色。最近的文献显示p120作为E-钙黏蛋白的有效补充,可用于LCIS与DCIS的鉴别。LCIS表现为p120的细胞质染色,而DCIS中p120为细胞膜染色。
经典型和多形型LCIS在免疫组化特征上有所不同。经典型LCIS一般细胞增殖指数较低,ER强阳性,HER-2阴性,p53没有改变;而多形型LCIS ER可为阴性,细胞增殖指数升高,可有HER-2过度表达,p53可有突变从而导致p53蛋白阳性。
5.鉴别诊断
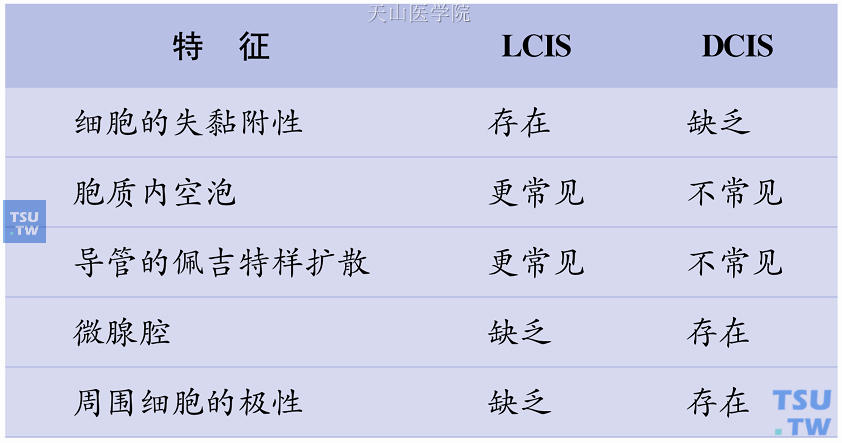
(1)多形型LCIS与DCIS鉴别:鉴别要点见表15-1。
表15-1 LCIS与DCIS的鉴别诊断要点
(2)LCIS与浸润性癌鉴别:一般情况下,LCIS与浸润性癌的鉴别诊断困难不大。但当LCIS累及硬化性腺病、放射状瘢痕或复杂性硬化性乳腺病时,可能会导致鉴别诊断的困难。免疫组化有助于鉴别诊断。
(3)小叶癌化:实际上是DCIS累及小叶,免疫组化示癌细胞E-钙黏蛋白阳性。
6.预后:对ALH和LCIS患者的长期随访显示,它们是发生浸润性癌(导管癌或小叶癌)的危险因素,发生的浸润性癌可以是同侧乳腺,也可以是对侧乳腺。ALH发生乳腺癌的相对危险度是4~5倍,LCIS是8~10倍。最近的研究显示,LCIS患者发生浸润性小叶癌的概率显著高于普通人群,且发生同侧乳腺癌的危险度是对侧的3倍,提示部分LCIS也有可能是一种癌前期病变。
