超声对乳腺肿块的诊断,虽然有BI-RADS标准词汇来定义及描述肿块的外观、内回声等,但作出良、恶性的判断则要根据这些描述详加分析,作出综合判断。由于受个人主观判断因素的影响,BI-RADS标准词汇的使用也因人而异。而超声检查也需权衡轻重,以最能分辨良、恶性的词汇作为最主要的依据。但多数学者认为可依图10-5所示流程来循序渐进地判断。简言之,对一个实质性肿块,宜先考虑肿块的形状、边缘及纵横比,可粗略作出评估。再辅以内回声的高低、边界是否明显、是否有钙化点(规则或不规则)、血流、弹性系数、周边变化及有无腋窝淋巴结肿大等作出判断,而良、恶性判断的词汇描述可参考表10-1。乳腺病变在超声检查时有部分以非肿块的形式来表现,常见的变化如乳管扩张,有时在扩张的乳管内合并有内回声病变或边界不规则的低回声病变,有时与广泛性的纤维囊肿变化不易区别。结构扭曲或腺体中断(图10-6)也是乳腺癌的特征。
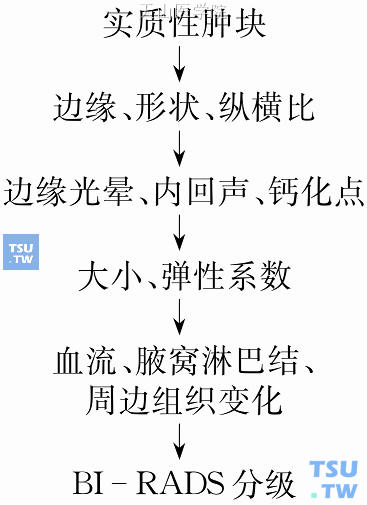
图10-5 实质性肿块的超声诊断流程
表10-1 良、恶性乳腺肿瘤超声的基本特征
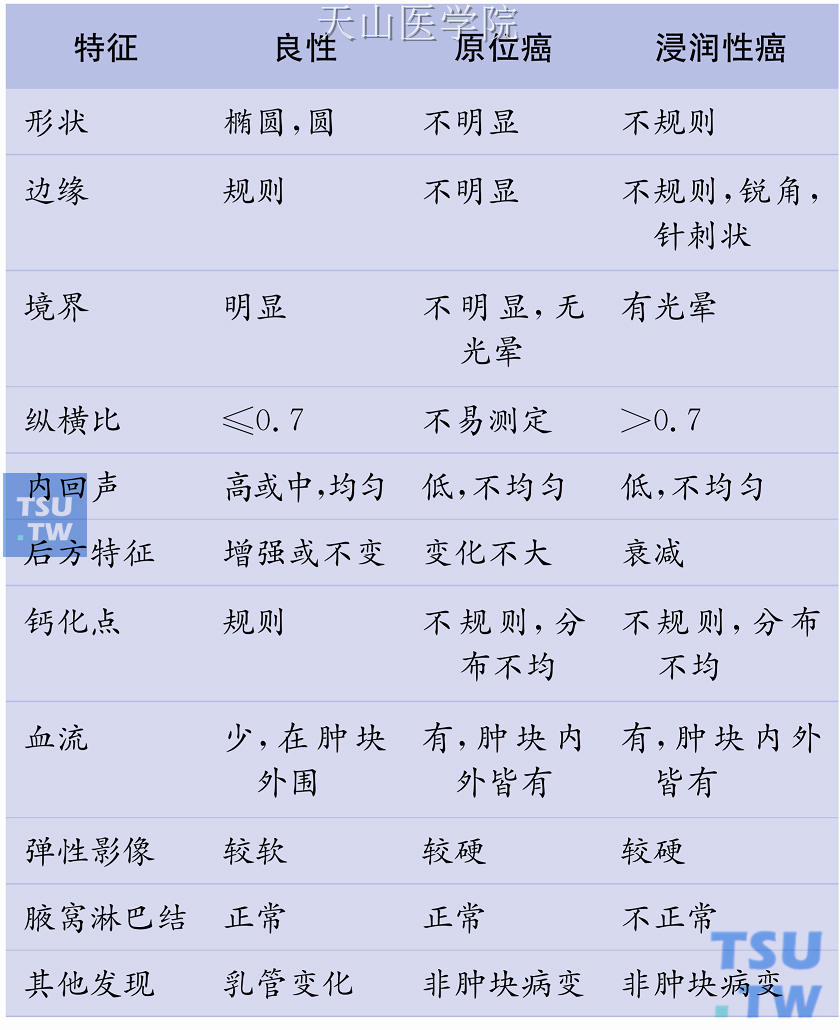
图10-6 结构扭曲,超声波大小0.8x1.0cm,一个扭曲的低回声病变,病理报告为原位癌
复杂性囊肿的鉴别诊断
单纯性囊肿(simple cyst)的诊断,在超声的表现至少须符合下列3个条件:边缘平滑的圆形或椭圆,内部无回声,后部回声增强。若单纯性囊肿有类似人为或外来因素的改变,可称为复杂性囊肿(complicated cyst),如血肿、脓肿等。若为非常低内回声囊肿,但囊壁较厚,或内部有较厚的间隔,则可称为复合性囊肿(complex cyst),表示除囊泡外,同时具有实体变化。复合性囊肿可见于部分乳腺癌。
分叶状肿瘤(包括分叶状肉瘤)的特殊表现
要区别良性腺瘤与分叶状肿瘤,可从临床上肿瘤增长的速度、肿瘤大小作出鉴别诊断。乳腺超声也有特征性表现,最主要的区别是分叶状肉瘤呈分叶状(图10-7),内部有时因肿瘤坏死而有空洞,类似囊肿变化;内回声不规则,纵横比较大。彩色多普勒检查通常有血流灌注,在较大肿瘤,外围静脉易受压迫而扩张。上述特征对<2cm的肿瘤可能不明显,只能依赖于病理检查。
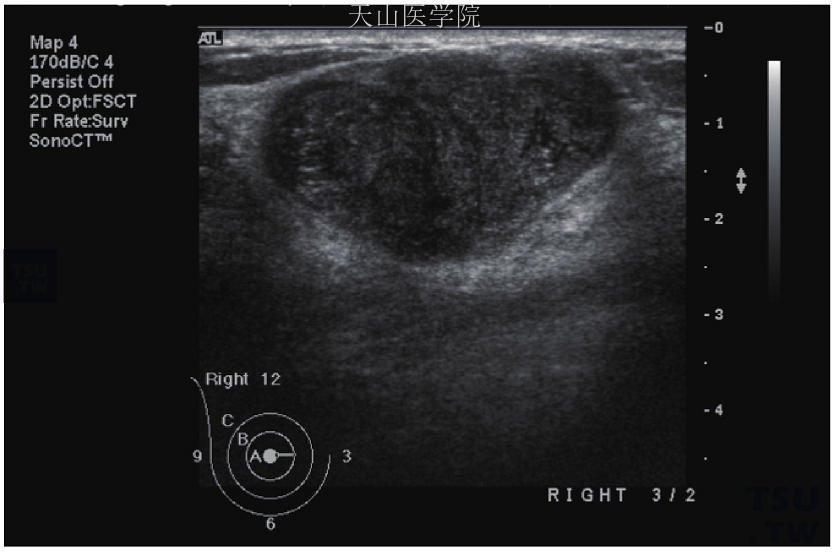
图10-7 分叶状肉瘤,超声渡显示3.9×2.59cm的混合低中回声肿瘤,内部有瓣状结构
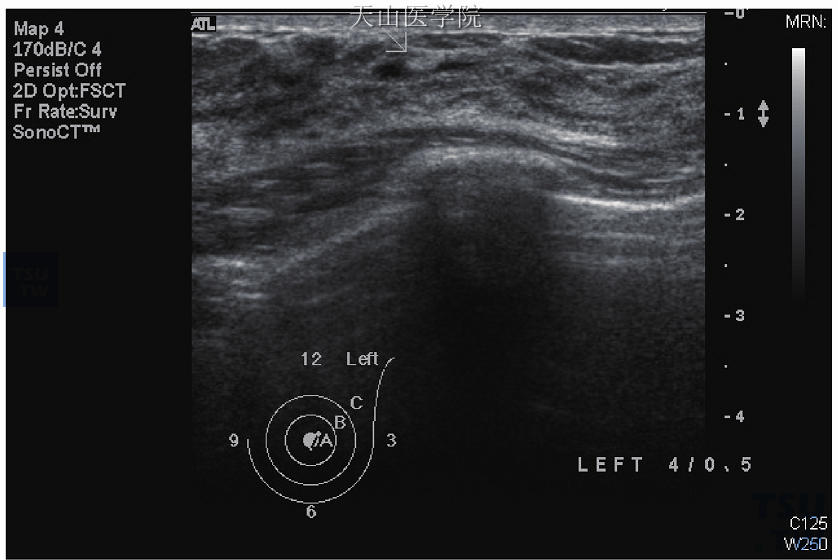
图10-8 乳管内乳头状瘤,超声波显示0.3cm高回声突出物在扩张的乳管内,病理报告乳头状瘤
乳头及乳晕病变的超声特征
超声检查对乳头、乳晕病变可取代部分的乳管X线摄片。在超声检查时因乳头大小不一,易有空气妨碍而导致影像不清晰。解决的方法是使用加温的介质,探头应倾斜15°,在乳晕四周做辐射状及反辐射状扫描,以探查输乳管的走向、扩张与否、乳管内是否有肿瘤(图10-8)。常见的病变有乳管扩张、乳头状瘤或乳头状癌,良性乳管内乳头状瘤(intraductal papilloma)与恶性乳头状癌虽不能完全区分,但下列特征可认为偏向于恶性病变:乳管较扭曲,管壁较厚,扩张反而不明显,管腔内肿块>1cm,通常多发,有时伴有钙化点及血流灌注(图10-9)。
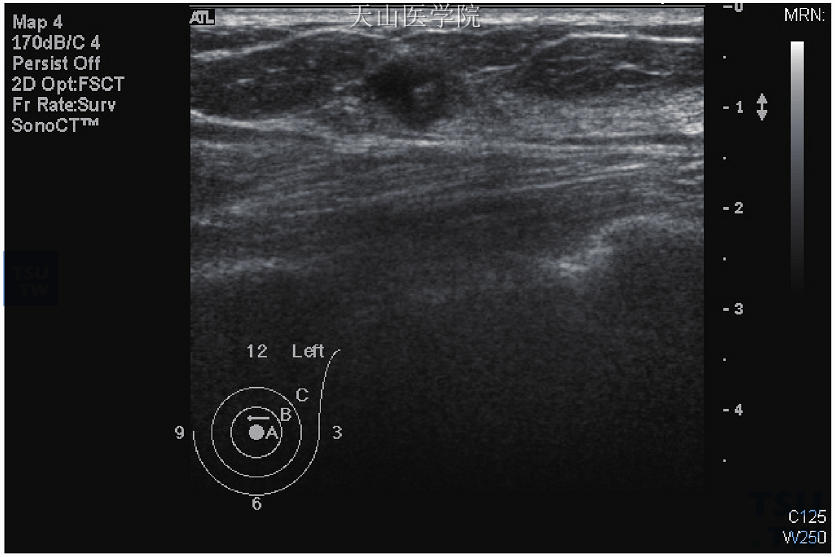
图10-9 乳头状癌,超声波显示1.1×1.1cm低回声不规则肿块,内有中回声肿块,病理报告为乳头状癌
原位癌及触诊不到乳腺癌的超声特征
由于乳房X线摄片广泛用于筛检,使乳腺癌能早期发现,也导致在临床上触摸不到的乳腺癌日渐增多,反而有更多原位癌甚至癌前病变被乳房X线摄片所发现,其中多数表现为微细钙化点。乳房超声对原位癌的诊断也有特异之处。原位癌的发展因局限于乳管内,并不超出基膜。最常见的表现为乳管扩张,且其扩张呈现不规则或腊肠状(图10-10),常伴有微细钙化点,比较小而不规则的亮点,并无法形成后回声衰减。形成肿块亦是原位癌的表现之一,此肿块在乳房超声上呈现稍低内回声,有多叶状边缘,不易有边缘光晕,后部回声衰减也不常见(图10-11)。而乳管内乳头状癌在乳晕处病变呈现如复合性囊肿的变化,常较大,且伴有血流灌注。乳房超声对0级乳腺癌的检测有其特异之处,但对较小钙化点及乳管不明显扩张也不易检测。所以常对原位癌的范围低估,不易估计其真正大小。但原位癌是否有乳管内扩散(intraductal spread),则容易在超声上呈现(图10-12)。
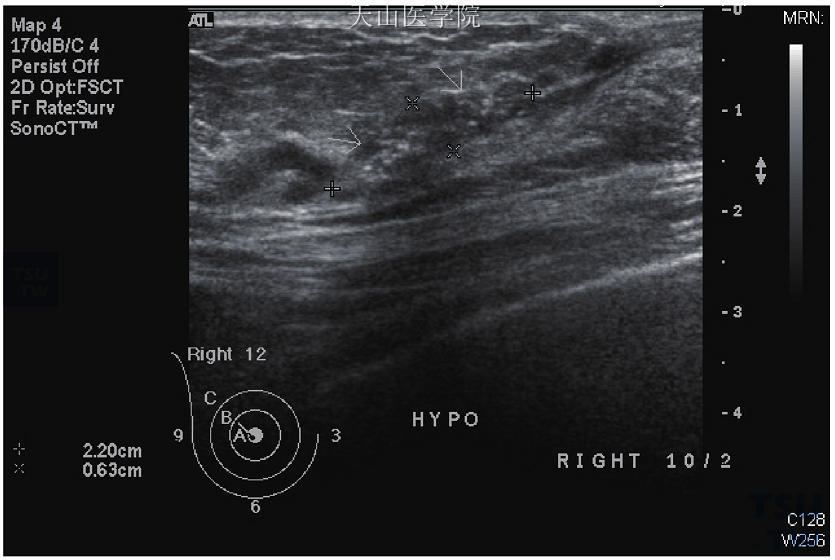
图10-10 原位癌,超声波显示不规则的乳管扩张伴有亮点(疑似钙化点)
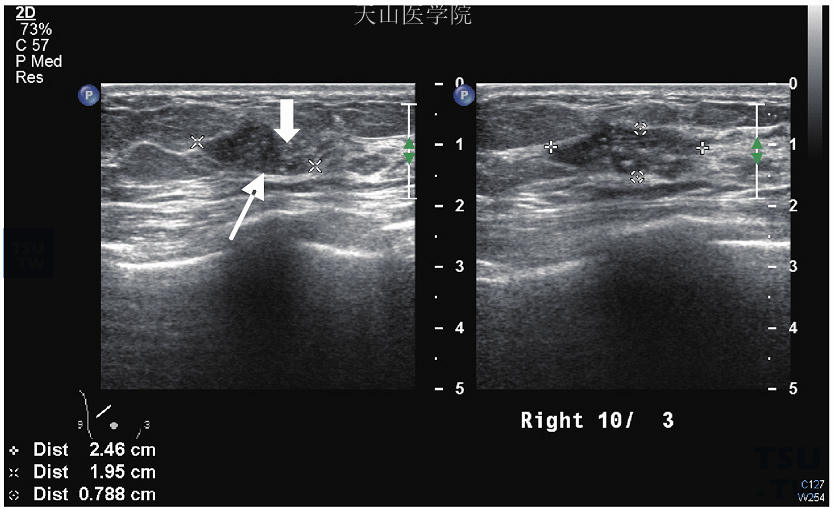
图10-11 原位癌,超声波显示未见边缘光晕(粗箭头),也未呈现后部回声衰弱(细箭头)
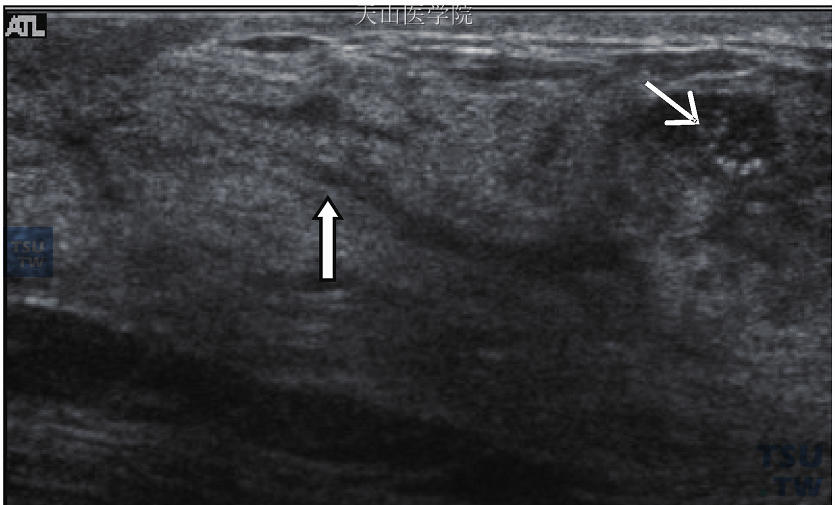
图10-12 原位癌乳管内扩散,超声波显示低回声,因肿块伴有钙化点(小箭头),沿此肿块可见乳管扩张并延伸至乳头(大箭头)
腋下及颈部淋巴结异常的超声特征
临床无腋窝淋巴异常的乳腺癌,施行前哨淋巴结取样已成为乳腺癌手术的标准选项。乳房超声的腋窝淋巴结诊断,亦可作为是否选择前哨淋巴结取样的术前主要手段。
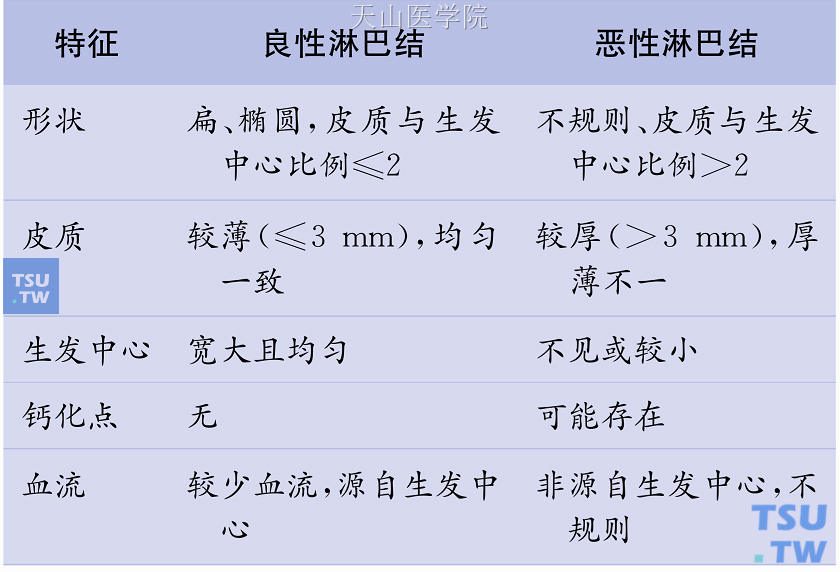
颈部淋巴结肿大在甲状腺癌、头颈部癌的淋巴转移较常见,乳腺癌的颈部淋巴转移为1%~4%。颈部淋巴结的检查也是乳腺癌患者定期随访内容。淋巴结的构造如图10-13,超声检查对良、恶(转移)性淋巴结肿大有极高的特异性(表10-2),且可以在超声导引下做各种介入性活检。淋巴结的大小对良、恶性区别的重要性不如淋巴结构造的改变。
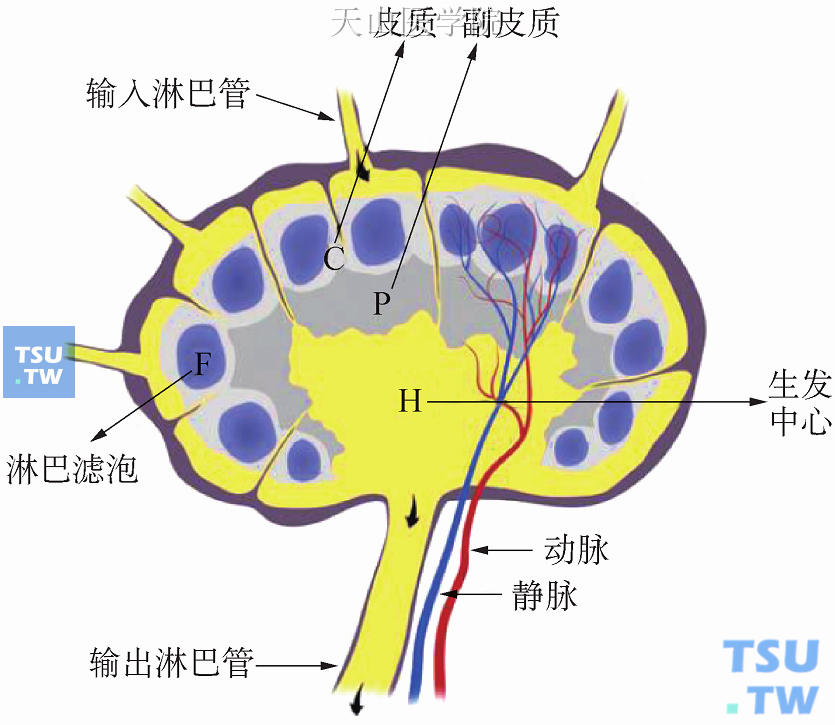
图10-13 淋巴结构造图
表10-2 腋窝淋巴结的超声表现
超声对微细钙化点的检测
乳腺钙化点的构成,主要成分为草酸钙及磷酸钙,前者易在良性病变发现,不易由乳房X线摄片测出;后者易伴有组织坏死,以恶性居多。钙化点的检测一直以乳房X线摄片为主,亦可由病理染色后检出,也可在超声及光声造影中观测到。因设计的改良,超声可提升钙化点亮度,使钙化点更容易呈现。而适当调整灰阶,在柔和的影像下也较易检测出微细钙化点。有报道称超声对钙化点的检出率因机器设定不同、操作者经验而差异极大。多数乳房X线摄片发现的良性或微细钙化点无法在乳房超声中呈现。但较大的钙化点如爆米花状,乳房超声则呈现白色条状,后回声明显衰减(图10-14)。乳房超声中若有乳管异常扩张伴有微细钙化点,则是原位癌的特征(图10-15)。若为低回声肿块,一旦伴有微细钙化点,可帮助诊断为恶性肿瘤。在某些边界不明显的肿瘤,若超声检测到微细钙化点,则有助于界定肿瘤的范围(图10-16)。无肿块的钙化点也可能在乳房超声中发现(图10-17)。
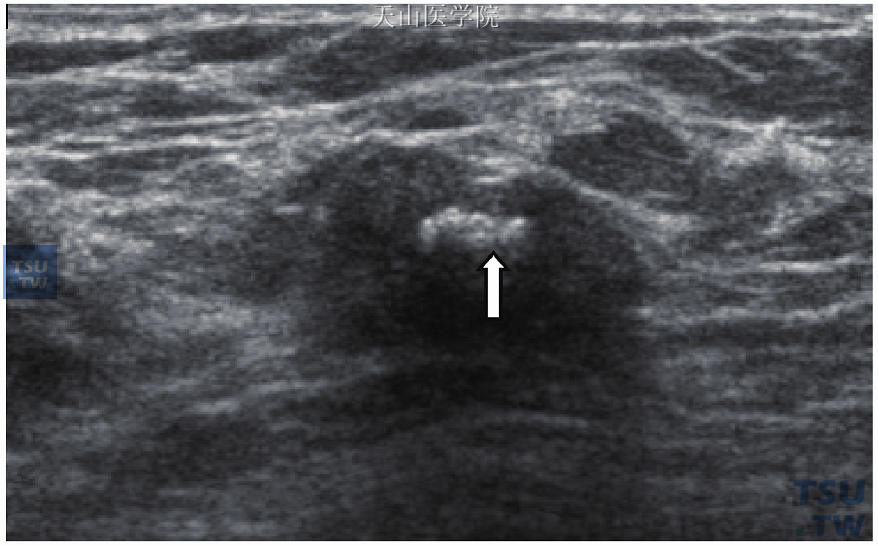
图10-14 爆玉米花似钙化点(箭头处),为良性钙化点特征
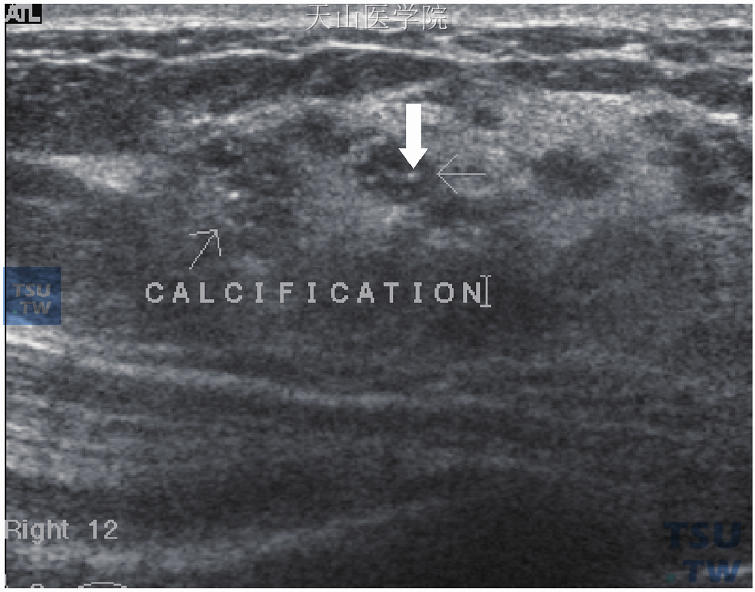
图10-15 原位癌,超声波显示腊肠状乳管扩张(大箭头处)并有钙化点(小箭头处)
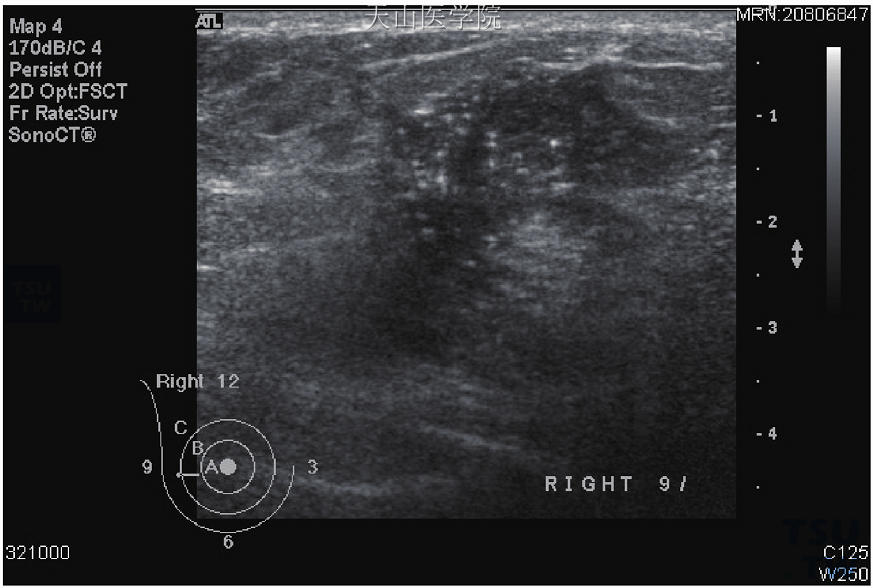
图10-16 原位癌,超声波显示边界不明显,不规则的低回声肿块并有疑似钙化点
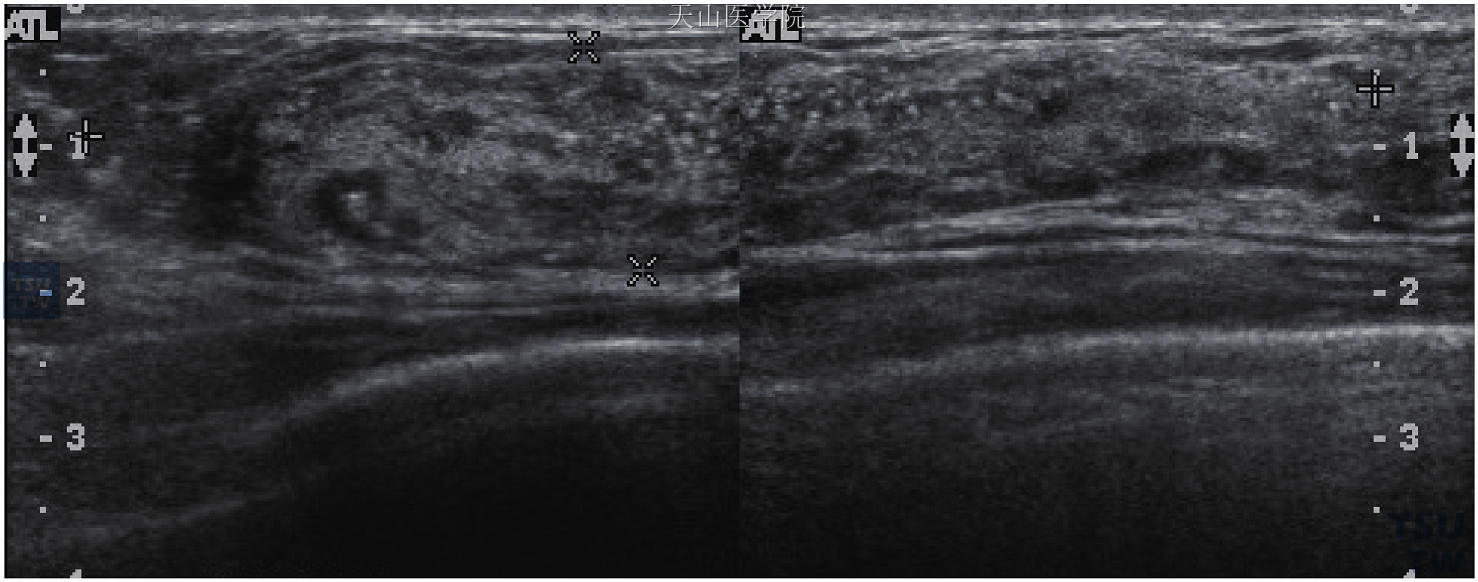
图10-17 钙化点分布广泛,边界不明显,并有乳管扩张及低回声结节,病理报告为浸润性乳腺癌
超声对钙化点的检测并不能取代乳房X线摄片,仅仅是协助作出更正确的诊断,避免因轻忽而误诊;也可取代部分的乳房X线摄片的穿刺定位或立体定位,避免过多的辐射暴露。
如何降低乳腺超声诊断的假阴性率及假阳性率
乳房超声检查无论作为第一线有症状患者的初始检查工具,或是乳房X线摄片后的辅助工具,或作为筛查第一线工具,首要之务是提高诊断准确率,并降低假阴性率及假阳性率。
降低乳房超声诊断的假阴性率
(1)首先须确定所用的仪器为高阶超声波仪器,并适当调整灰阶、对比度及焦距,能清楚区分无回声、低回声所代表的可能肿瘤。扫描时应依一定顺序,涵盖所有乳房及胸壁、腋下,甚至颈部。最好能双向(辐射状及反辐射状)扫描。对乳晕下病变更应小心,除应在乳晕、乳头处置入更多介质以避免干扰,也应多方向扫描,以分辨不同病变。
(2)对肿块的判断,须依BI-RADS的标准。如欲诊断BI-RADS为3(即良性肿瘤)时,其超声的特征须完全符合良性条件,若其中有一个描述不符合良性条件,应归类为4a。若肿瘤内部为中高回声也应小心,少数癌症可能呈现非低内回声。此时应采用多普勒彩色超声,其弹性系数的检查可减少误判。
(3)乳腺癌尤其是0级乳腺癌可能呈现非肿块病变,操作时对异常的乳腺管扩张、复杂性囊肿、异常的低回声区域或异常的腋窝淋巴结等,须反复检查,以免误判。
(4)乳房超声虽然对不伴有低回声肿块的微细钙化点不是很敏感,但若适当调整灰阶,在更柔和的对比度下,某些不伴有肿块的钙化点也可能被发现。
(5)操作之前,应详细了解患者病史、手术史,并调阅其他影像学检查的结果,可减少失误。
降低乳房超声诊断的假阳性率
了解患者的病史、手术史,可避免误将前次开刀留下的瘢痕或异物诊断为怀疑的病灶,查阅以往乳房X线摄片或乳房超声的结果,也可避免武断。善用乳房超声仪器的新功能如多普勒、弹性系数检查等,也有助于鉴别诊断。
整合影像学技术,遵循诊断、筛查流程
乳房肿瘤的诊断或筛查,皆须依据患者的年龄、胖瘦、危险因子及就诊原因,选择最恰当的工具,合理地整合乳房X线摄片、乳房超声或MRI检查,列出哪项优先并规划不同检查流程,可避免不必要的检查和减少误诊。
(1)若以乳房X线摄片为初始检查或筛查工具时,应依据乳房X线摄片后的乳腺致密程度及结果分类来决定下一步的检查工具及确诊检查方法(图10-18)。乳房X线摄片后若属非致密乳腺,且诊断分级为BI-RADS1、2或3,则只需定期随访。若为致密型乳腺,则应考虑进行乳房超声(若为高危人群,可考虑MRI检查),再依据超声检查结果决定确诊的方法。
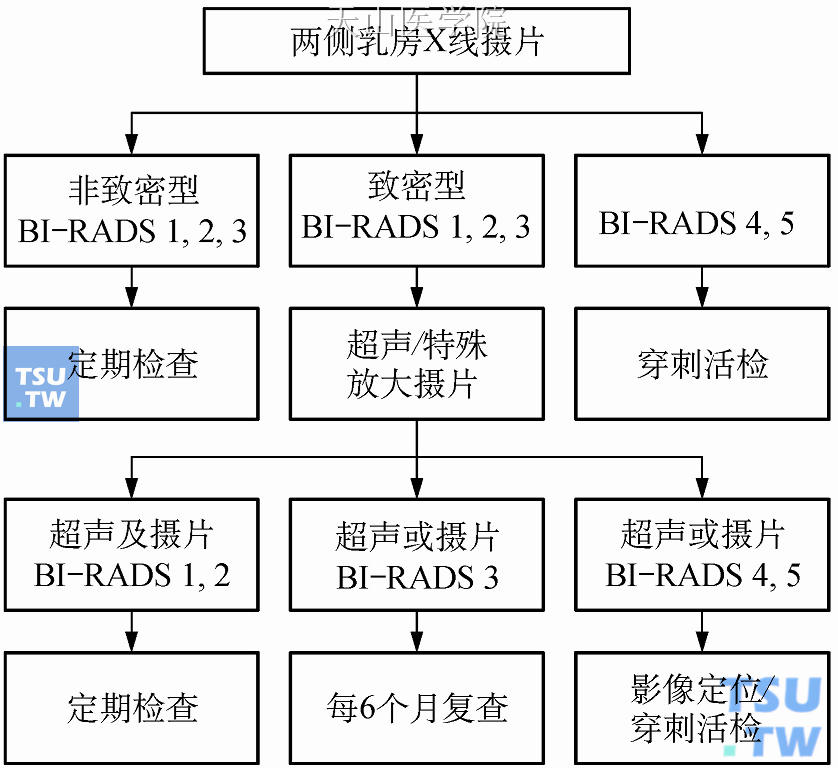
图10-18 乳房影像学检查流程
(2)若乳房X线摄片发现有肿瘤,通常再以乳房超声作为进一步检查(图10-19)。若在对应处有肿块发现,则依据超声的结果做不同的处置。
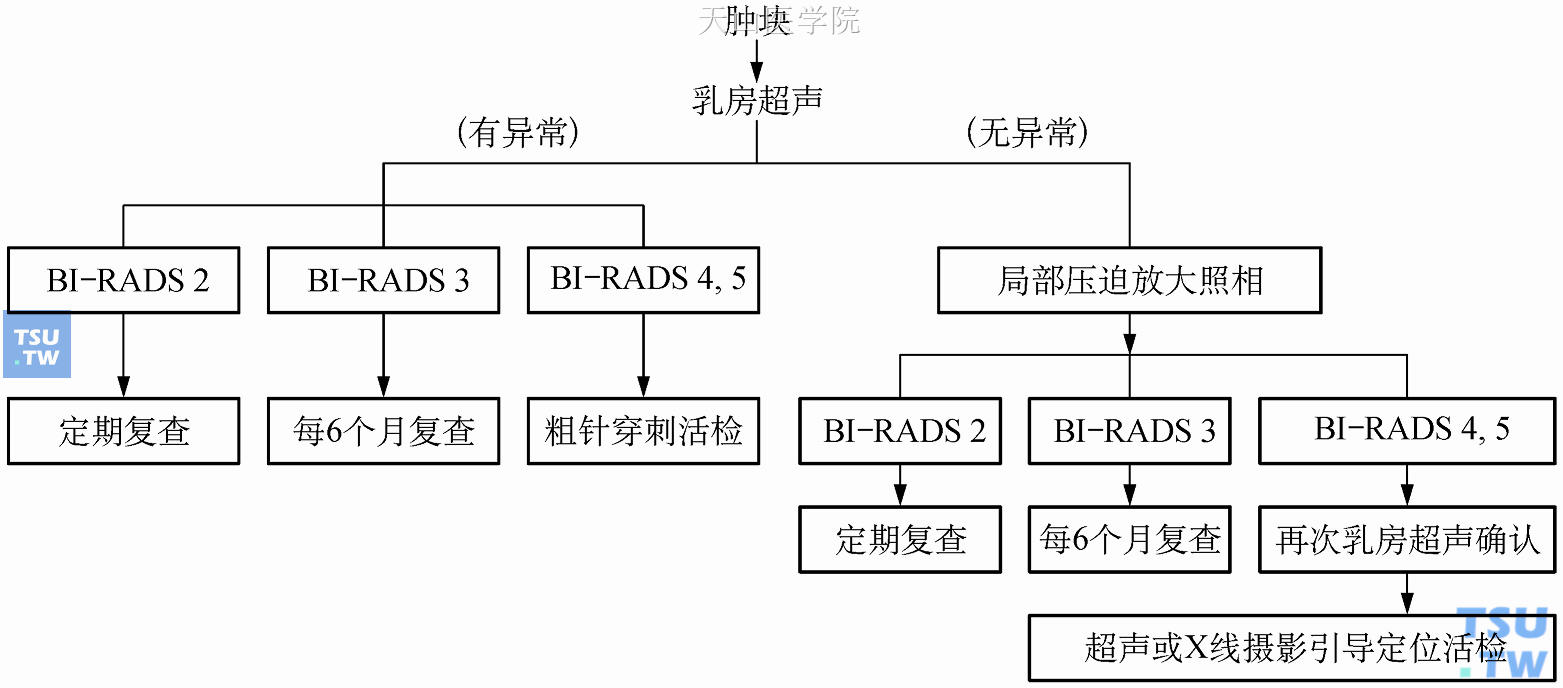
图10-19 乳房X线摄片有肿块的处理流程
(3)若乳房X线摄片发现有微细钙化点,但不伴有肿块,其流程可参考图10-20。乳房X线摄片发现异常钙化点,可使用乳房X线特殊摄片复检。特殊摄片检查结果:①分级2,即良性钙化点如血管钙化,则建议每年定期检查。②分级3,疑似良性钙化点如圆形或点状钙化,则建议每6个月定期复查,连续2年;如果情况稳定,可以归类为BI-RADS分级2。③分级4或5,疑似恶性钙化点,则应进行穿刺活检。活检标本必须以乳房X线摄片确认是否取到异常钙化点。活检结果若为良性,则要确认是否与原始影像判读相吻合。若影像判读比较偏向恶性,即表示与活检结果不吻合,则必须进行重复穿刺活检或手术切片活检。若影像判读比较偏向良性,仍要注意6个月后复查。针对异常钙化点,若特殊摄片复检为分级4或5,疑似恶性钙化点时,超声检查有时可视为另一种选项。如果超声检查可以发现异常钙化,则可以进行超声导引穿刺活检。活检的标本必须经乳房X线摄片确认是否取到异常钙化点。
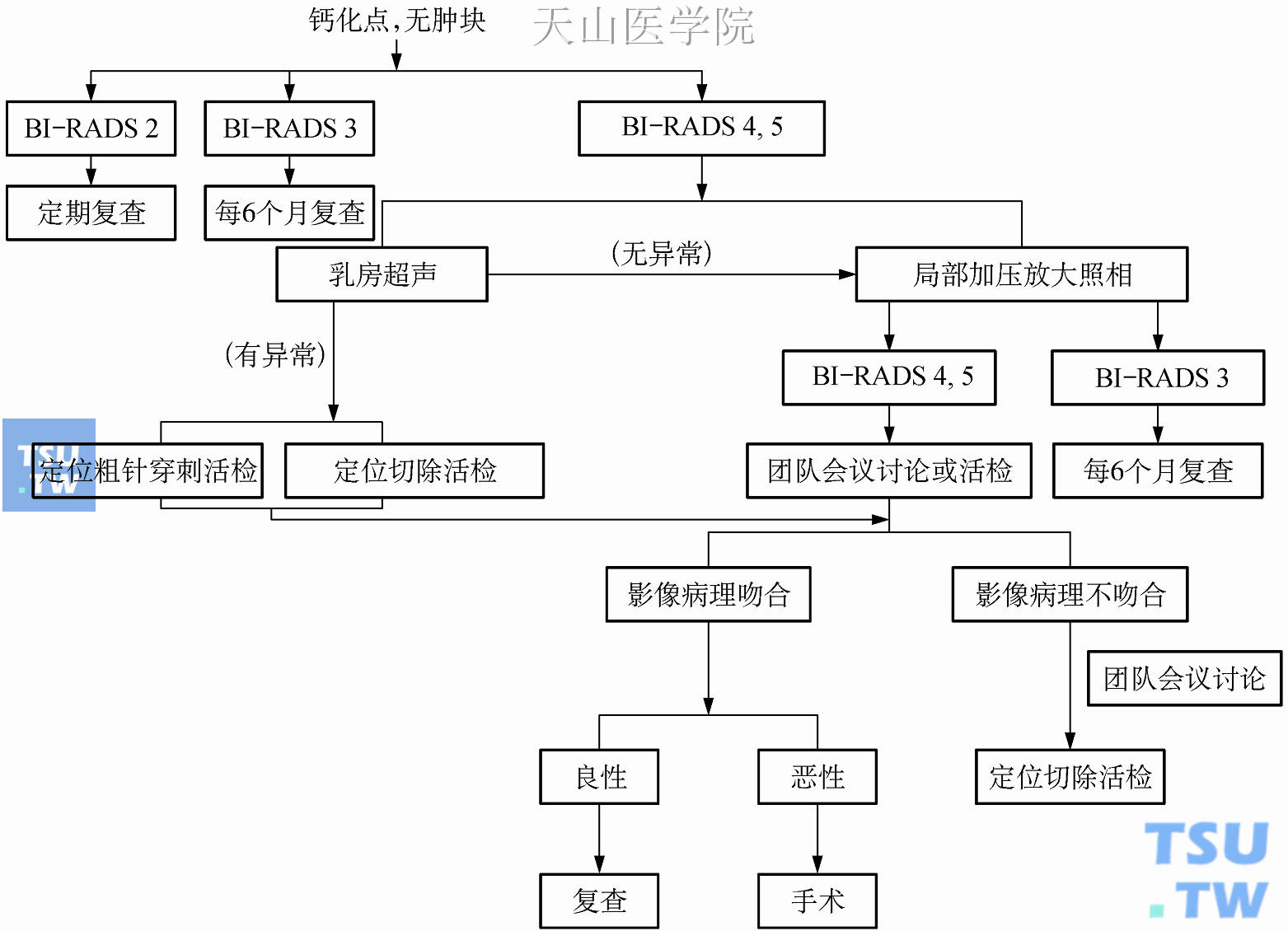
图10-20 乳房X线摄片有钙化点的处理流程
