肿瘤的大小、淋巴结转移情况及其组织病理学特征是目前乳腺癌病理学评估中最常用的,也是普遍公认的3个预后指标。此外,组织学分级、脉管浸润、肿瘤坏死等也具有重要的预后价值。
肿瘤大小
肿瘤标本大小已被反复证明为乳腺癌重要的预后指标之一。许多文献研究表明,乳腺癌患者生存期因肿块体积的不同而呈现一种台阶式的改变:肿块越大,生存期越短。肿瘤的大小还与腋窝淋巴结转移以及远处转移的情况直接相关。病理学工期,肿块<1cm的患者其20年无瘤生存率为88%,而肿块为1~2cm患者为75%~80%。
由于许多乳腺癌呈不对称生长,因此通常采用肿瘤的最大径来表示肿瘤的大小。正因为如此,Rosen等认为不必要强调将完整无缺的肿瘤送病理科检查。但是,大体标本的测量应在显微镜下核实。由于肿瘤的导管内成分以及周围组织的反应性改变也会成为大体测量的一部分,而只有肿瘤的浸润性部分才能作为镜下测量的对象。所以,镜下测量对于评估肿瘤大小,尤其是<1cm的病灶十分重要。
腋窝淋巴结转移情况
腋窝淋巴结的转移与否以及转移数量是乳腺癌重要的预后指标之一。生存期、局部复发、复发时间、远处转移以及治疗失败都与腋窝淋巴结转移的数目密切相关。腋窝淋巴结阴性患者10年无瘤生存率在70%~80%,而腋窝淋巴结阳性者10年无瘤生存率则在30%以下,生存率随阳性淋巴结数目的增多而降低。
腋窝淋巴结清扫术所获得的淋巴结数目变异极大,而获得淋巴结的数目越多,对预后的估计就越精确。目前建议病理医师至少应镜检10个淋巴结以了解其是否有转移。很多方法可以帮助获取更多的淋巴结标本,例如将巨检标本浸泡在特定的溶液中以去除脂肪。但这类操作非常繁琐费事,不适合常规应用。
腋窝淋巴结镜检的结果一般根据预后由好到差将患者分为如下几组:无淋巴结转移;1~3个淋巴结转移;4~9个淋巴结转移;10个以上淋巴结转移。
习惯上将腋窝淋巴结转移灶<2mm称为微转移灶,它可以在常规组织切片中发现,但有作者认为镜下发现的转移灶不及肉眼发现的淋巴结转移灶对预后的影响大。常规病理切片不能发现,而在连续切片或采用免疫组化法发现的淋巴结转移灶被称为隐性淋巴结转移灶,其预后意义存在分歧。一部分研究认为隐性淋巴结转移会缩短患者无瘤生存期及总生存期;另一部分研究则不支持这一结果。从成本-效益分析来看,对所有的淋巴结行连续切片或免疫组化测定以检测隐性淋巴结转移灶显然是不值得的。近年来随着前哨淋巴结活检的开展,此类精确的检测手段也逐渐被列入前哨淋巴结的常规检测项目,从而更准确地推测腋窝淋巴结转移情况。
淋巴结外浸润的预后价值目前也存在着一定的争议。淋巴结外浸润较常见于腋窝淋巴结有3个或4个以上阳性的患者。来自MD Anderson癌症中心的研究认为,在有1~3个淋巴结转移的乳腺癌患者中,若伴有淋巴结外浸润,则将有较高的复发率。但对于4个以上淋巴结阳性的病例,其预后价值可能不明显。其他一些研究也提示乳腺癌的淋巴结外浸润有不同程度的预后意义。
组织病理学类型
根据WHO乳腺癌组织病理学分类(表22-1),乳腺癌可分为非浸润性和浸润性癌两大类。在浸润性癌中,导管癌较为常见,占65%~80%。其余则被称为特殊类型癌。依据预后的好坏,又可将特殊类型癌分为预后良好、中等及预后不良3个亚类(表22-2)。一旦病灶中有两个或两个以上的组织病理学类型共存,通常对其预后的评价取决于预后最差的那个成分。
表22-1 WHO乳腺癌组织病理学分类

表22-2 乳腺癌病理学分类与预后

非浸润性癌
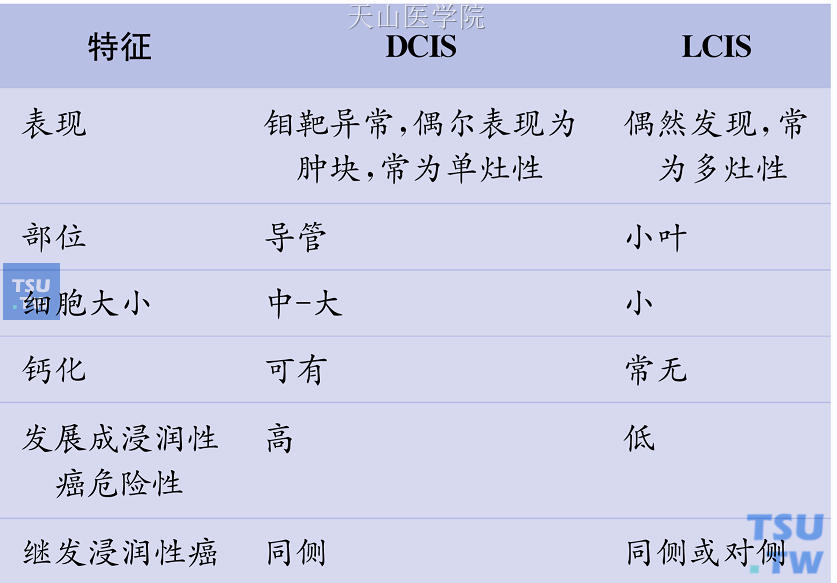
非浸润性乳腺癌是指癌细胞局限于导管基膜内的浸润前期癌,所以其预后明显好于浸润性癌。乳腺的非浸润性癌按不同组织来源可分为导管内癌(DCIS)及小叶原位癌(LCIS)。
1.导管内癌
导管内癌可以因临床扪及肿块、乳腺钼靶片发现异常钙化灶或者乳头溢液而被发现,有时可伴有乳头佩吉特病。导管内癌又分为粉刺型、筛状型和乳头状型3个亚型。其中粉刺型的预后较其他两型差,局部切除后很容易复发。导管内癌如不经治疗大部分会发展成浸润性癌,但其淋巴结转移率较低,仅为0.5%~1.5%。
2.小叶原位癌
小叶原位癌约占乳腺癌的1.5%,常在切片中偶然发现。50%~70%的小叶原位癌为多中心性,30%~40%为双侧性。镜下见小叶结构仍存在,但小叶及末梢导管内为癌细胞所充塞。小叶原位癌发展缓慢,预后良好。据统计,这类患者发生浸润性乳腺癌的概率每年约增加1%。但发生的浸润性癌可能并不在原先的手术部位,这说明小叶原位癌更像是浸润性乳腺癌的一个高危因素。
导管内癌与小叶原位癌的特征比较见表22-3。
表22-3 DCIS与LCIS的特征比较
浸润性导管癌
以往认为浸润性导管癌起源于乳腺导管的上皮组织而不是乳腺小叶。然而,目前普遍认为无论是导管癌还是小叶癌都来自于终末导管小叶单位(TDLU)。尽管如此,WHO仍然根据习惯沿用此命名。此类包括所有不符合特殊类型癌标准的原发性乳腺癌,因此该型的诊断采用的是排除法。
大体形态上,浸润性导管癌包含了一群形态不一但都具有一定程度间质反应的乳腺肿瘤。因为肿块较坚实,切开时有沙砾感。组织病理学上肿瘤细胞形成不同程度的导管结构或形成实质性巢状和索状结构向间质浸润。
浸润性小叶癌
临床上浸润性小叶癌病灶可能表现为一个肿块,与导管癌无法鉴别。也可能肿瘤难以触及而被漏诊或使活检受到影响。大约50%的浸润性小叶癌具有典型的病例学特征,由大量体积小缺乏间质的细胞以弥散方式向周围间质浸润或者形成单个条索状结构,其间可见正常的导管和小叶结构。变异型包括泡状型、多态型、印戒型和混合型。根据文献报道,典型的小叶癌与浸润性导管癌的预后无显著差异,但多数学者认为典型小叶癌较变异型特别是多态型和印戒型的预后好。此外,浸润性小叶癌双侧乳腺癌的概率较高,还具有较特殊的转移方式,胸膜、卵巢、胃、子宫以及脑膜等部位的转移常见。
特殊类型癌
特殊类型癌相对较少见,包括预后相对较好的腺管样癌、浸润性腺管小叶癌、浸润性筛状癌、黏液腺癌、分泌型癌,以及预后相对不良的化生性乳腺癌、印戒细胞癌、炎性乳腺癌、富于脂质的癌、髓样癌等。
1.预后良好的特殊类型癌
(1)腺管样癌:约占所有乳腺癌的2%,占钼靶摄片发现病例的8%~20%。大多数腺管样癌的直径不超过1cm,大于2cm者罕见。组织形态学上,它具有不规则排列的管样结构,并常形成向外凸起的轮廓。细胞的分化良好,周围有纤维间质。诊断腺管样癌必须有90%以上的肿瘤成分表现为管状结构。如果其他类型乳腺癌的成分超过了10%,则被称为混合型管样癌或变异型管样癌。腺管样癌的腋窝淋巴结转移率临床文献报道为0~25%。因此当肿瘤超过1cm时,应行腋窝淋巴结清扫术。腺管样癌的复发率是3%~10%,淋巴结有转移容易发生远处转移,但其生存率超过浸润性导管癌。
(2)浸润性腺管小叶癌:系一种兼有腺管样癌及浸润性小叶癌形态特征的特殊类型乳腺癌。通常与小叶原位癌并存。一项研究表明,多中心病灶的腺管小叶癌腋窝淋巴结转移及复发的概率大于单纯的腺管样癌。
(3)浸润性筛状癌:具有一团团小而规则的上皮细胞形成的条索状和岛样结构。该类型乳腺癌的淋巴结转移率及肿瘤复发率明显低于浸润性导管癌。
(4)黏液腺癌:占所有乳腺癌的1%~6%,常见于老年患者。黏液腺癌多表现为一种切面呈凝胶样的肿块。镜下可见间质中有大量黏液,并有成簇分化尚好的肿瘤细胞漂浮于黏液湖中。此型的诊断要求细胞外黏液成分至少为50%。黏液腺癌的腋窝淋巴结及远处转移率往往较低(4%~15%),且转移的发生较晚,预后明显好于一般的浸润性导管癌。
(5)分泌型癌:此型较为罕见,多见于儿童。镜下表现为边界清楚的肿块。儿童的分泌型癌一般属于低度恶性的肿瘤,预后较好,但其腋窝淋巴结转移也有报道。成人此型罕见,且报道的随访结果不一致。
2.预后不良的特殊类型乳腺癌
(1)化生性癌:一组有组织异质性的肿瘤,它们是由不同分化程度的上皮成分及间叶成分混合而成。通过细胞超微结构及免疫组化的研究,多数学者认为其中的肉瘤成分是由上皮化生而来。化生性乳腺癌占所有乳腺癌不到0.5%,它们大多形成巨大的肿块。其上皮成分可以是导管癌、鳞癌或者两者都有。肉瘤成分通常为高度恶性的未分化肉瘤,其中可以有骨化生或软骨化生。梭形细胞癌是化生性乳腺癌中恶性程度较低的一个亚型,主要以梭形细胞为主,有时上皮成分仅能靠免疫组化来发现。多数学者认为化生性乳腺癌倾向局部复发及具有较高的远处转移率。
(2)印戒细胞癌:它不列入WHO的乳腺癌分类中,故从文献中很难估计其发病情况。该类型可与小叶癌并存。单纯的印戒细胞癌具有明显的侵袭性,且发生远处转移的部位较特殊。
(3)炎性乳腺癌:占所有乳腺癌的1%~3%,且被认为是侵袭性最强的乳腺癌类型,发病年龄为绝经后略多。临床上此型表现为乳房皮肤的红、肿、热、痛以及厚度增加,犹如炎症改变,故而得名。其组织病理学特征为皮下淋巴管具有成簇癌细胞堵塞形成癌栓。炎性乳腺癌大部分为分化差的浸润性导管癌。临床上怀疑为炎性乳腺癌者必须进一步穿刺活检以证实。必须指出,并不是所有的病例都同时具有典型的临床及组织病理学改变。炎性乳腺癌的预后极差,多数患者在诊断后5年内死亡,行综合治疗后5年生存率仅为25%~48%。
(4)富于脂质的癌:属于一种罕见的高度恶性乳腺癌。此型的特点是大体形态缺乏恶性肿瘤的特征,常易误诊。镜下瘤体由体积大且胞质丰富的细胞组成。多数文献报道的病例在发现肿瘤时都已有淋巴结转移。
(5)髓样癌:髓样癌占乳腺癌的5%~7%,其典型的表现是一种边界清楚、质地软而均匀的肿块,与纤维腺瘤或乳内淋巴结不易区分。镜下特点为肿瘤的边界呈膨胀性生长,而不是浸润性生长;由大量的低分化癌细胞组成的实质性条索相互吻合形成一个网状结构。以往曾认为髓样癌预后良好。但最近的几项研究表明,髓样癌的生存率不高于一般的导管癌患者。当然,判断标准的不同可能是影响研究结果的重要原因。据国内4 396例乳腺癌的分析,髓样癌伴大量淋巴细胞浸润的预后较好,而无淋巴细胞浸润者预后相对较差。
乳腺癌分级
肿瘤的分级与患者预后的关系早已引起肿瘤专家的重视。乳腺癌的分化程度与预后有着十分密切的关系。但各种分级标准的差异颇大,有的按细胞核的特征进行分级,有的按组织结构分级,也有将两者结合起来。
目前常用的细胞核分级是Black和Speer等创立而经过后人不断改进的Black改良细胞核分级法。它包括了4项细胞核的特征,将肿瘤细胞分为I~Ⅲ级,级数越高其分化程度越差(表22-4)。
表22-4 Black改良细胞核分级法

乳腺癌的组织学分级包括对浸润性癌生长方式和细胞特征的评估,目前较为流行的是Nottingham乳腺癌分级法,主要从以下3个方面进行评估:腺管形成的程度;细胞核的多形性;核分裂数。每个参数均有3等,将三者合计得出总分,分级越高其肿瘤的分化越差。
在多数病例中,组织学分级和细胞核分级可以同时进行。细胞核分级的主要优点是可用于所有类型的乳腺癌,包括特殊类型的乳腺癌及导管内癌。另外,它还可以用于评价细胞学的标本,如细针穿刺(FNA)涂片。而组织学分级法只有当导管癌浸润的部分存在时方能应用。
细胞核分级及组织学分级与DNA增殖指数和DNA倍体数有关。分化好的乳腺癌DNA增殖指数低,分化差的DNA增殖指数高。利用流式细胞仪证实二倍体的乳腺癌常常是分化好的,而异倍体的乳腺癌常常是分化差的。组织学分级与生长因子受体、癌基因产物的表达也有一定关联,Ⅲ级乳腺癌常有上皮生长因子受体的表达,提示预后较差;某些癌基因产物如HER-2的表达也提示患者预后较差,常在Ⅲ级乳腺癌中出现。
总的来说,I级乳腺癌较为少见,所以有人建议将I级乳腺癌并入Ⅱ级,列入预后良好的一类,而Ⅲ级归为预后较差的一类。但这种分级的缺点是细胞核分级为I级的患者其良好的预后会被Ⅱ级患者相对一般的预后所掩盖。
目前,乳腺癌分级存在的最大问题是评估的可重复性还不够理想,即存在观察者自身以及观察者之间的不一致性。显然,现在所有的分级方法至少都包含一些主观成分,由此影响评估的重复性。加强检测者的专业培训以及不断改进方法将有助于解决这些问题。
其他组织病理学性质
1.脉管浸润:脉管浸润是肿瘤淋巴管渗透和血管浸润的统称。有研究发现,腋窝淋巴结阴性的患者如伴有肿瘤的淋巴管渗透,其局部复发率及治疗的失败率增加,而这种不良的预后与是否存在隐性淋巴结转移无关。但也有另一些报道,脉管浸润现象与腋窝淋巴结转移的情况密切相关,故认为它具有与区域淋巴结同样的预后价值。国外文献报道的癌细胞淋巴结浸润和血管浸润的发生率为4%~50%,存在如此大的差异的主要原因在于诊断标准不一致。脉管浸润的诊断必须看到癌栓位于一个内衬内皮细胞的管腔中,而且需确认所在的脉管在肿瘤附近而不是其内部。此外,组织切片中由于固定不良产生的矫饰物以及肿瘤周围的间质反应都可能带来混淆。尽管有人提出通过免疫组化染色检测内皮细胞的标记,可以区分脉管和乳腺导管结构,例如检测层粘连蛋白、Ⅳ型胶原、Ⅷ因子相关抗原等,临床试用后效果并不满意。
2.肿瘤坏死:有关肿瘤坏死在浸润性乳腺癌中预后意义的研究很多。癌组织伴灶性坏死在乳腺癌尤其是组织分级较高的导管癌中较为常见。目前大部分报道认为肿瘤坏死提示预后不良,但也有部分研究不支持这一结论。
3.癌间质:浸润性导管癌的间质成分所占的比例个体差异很大。以往发现间质的含量以及间质中有无弹性纤维存在或淋巴结细胞浸润可能与预后有关,但有关结论仍有争议。
4.癌周边界:肿瘤以膨胀性生长为主,与周围组织分界清楚或有假包膜者预后较好,反之则预后较差。
