计算机体层摄影(computed tomography,CT)是一种无创性的影像学检查方法。CT图像与一般X线摄影不同,它不是把影像直接投射到照片上,而是用X线对检查部位进行扫描,透过人体的X线强度用检测器测量,经信号转换装置和计算机处理,以完全不同于X线照片的方式构成检查部位的横断面图像。其检测器极为灵敏,因而CT对人体组织、器官有很高的密度分辨率。普通X线无法区别的相邻组织或器官,只要其X线吸收值有微小差异,用CT扫描时,就能形成对比而显影。CT检查方法简单迅速、无创伤痛苦。因此,目前CT已成为新型X线检查的重要手段,是全身各系统疾患影像诊断学的主要内容之一,尤其适用于内分泌腺病变(如垂体、肾上腺、胰腺等)的诊断和鉴别诊断。下面看看垂体CT:
垂体CT主要适用于疑有垂体疾病的诊断,常规冠状位CT增强扫描,增加病变组织与正常组织之间的密度差别,以利显示病灶。选择不同的窗宽、窗位,分别摄骨窗和软组织窗,有利于观察骨质的破坏程度和软组织肿块。
垂体大腺瘤表现为蝶鞍扩大伴占位病变
肿瘤内液化、坏死、囊变则呈低密度改变;肿瘤内出血早期呈高密度,随着病程延长,则转化成低密度。肿瘤向鞍上突出生长时,可使鞍上池闭塞。肿瘤向下生长,破坏鞍底的骨质,突入蝶窦内。肿瘤向前后方向生长时,使蝶鞍前后径扩大,鞍结节及前后床突骨质吸收与破坏。当肿瘤向两侧生长,侵犯海绵窦时,可见海绵窦内充满等密度软组织影,外缘膨隆,向外移位。增强扫描时,肿瘤可呈均匀性或环形中度增强。冠状位增强CT扫描可显示肿瘤与鞍底及视交叉的关系(下图)。
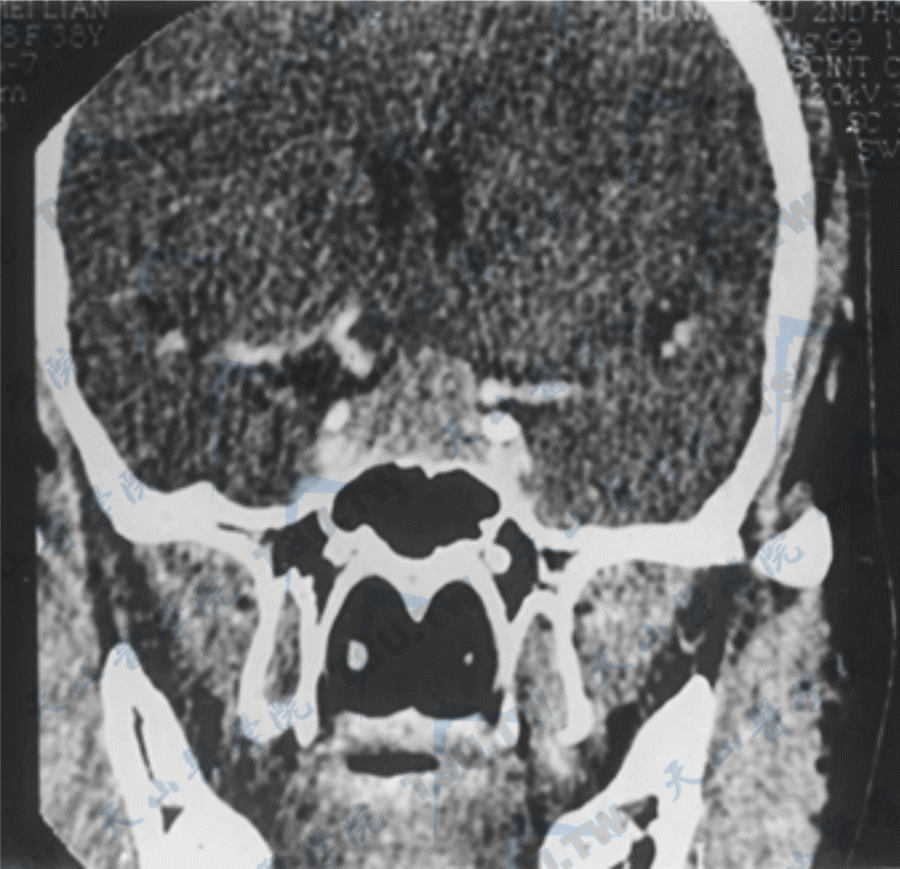
垂体大腺瘤
注:女,38岁,冠状面CT增强扫描见蝶鞍增大,鞍内可见密度增高之软组织块影,肿块影向两侧鞍旁生长,并向上突入鞍上池内致鞍上池变形,部分闭塞,肿块向下生长致鞍底压迫性骨质吸收
冠状位增强薄层CT有助于发现微腺瘤和其他病变
临床疑有垂体微腺瘤时,一般直接做冠状位增强后薄层扫描(层厚1.5~3.0mm),最好做重叠扫描(如层厚1.5mm,间隔1.0mm等),或动态多方向多切面CT扫描,以免遗漏病灶。造影剂采用快速团注法,在造影剂注射未完毕时即开始快速连续扫描。泌乳素瘤常有典型的CT表现:增强扫描早期,肿瘤表现为局限性低密度区,多数边界清楚,少数模糊,肿瘤可为圆形、椭圆形或不规则形。另外,GH腺瘤和ACTH腺瘤亦可出现类似的低密度区,但常无完整包膜,呈边缘不明确的不规则低密度区。由于伪影和部分容积效应的影响,体积较小的微腺瘤难以显示。因此,CT显示垂体正常时,不能排除垂体微腺瘤的诊断,特别不能完全排除GH瘤和ACTH瘤的诊断。多层螺旋CT的分辨率高,覆盖范围广,故较普通螺旋CT为佳。引起异位ACTH分泌的肿瘤往往很小而且部位隐蔽,一般首选CT。
垂体微腺瘤呈等密度病灶或低密度区不甚明确时,还可参考一些间接征象来帮助诊断,如鞍底局限性下陷、局限性骨质吸收破坏、垂体高度增加、垂体上缘凸出、垂体柄移位和垂体向外膨隆推压颈内动脉等。如患者有临床症状,而且血泌乳素升高,垂体高度达8mm以上者应考虑垂体微腺瘤(下图)的诊断。神经内镜下手术已经用于中枢神经肿瘤(特别是垂体瘤)的治疗。多探测器CT血管造影(multidetector computed tomographic angiography)主要用于急性卒中等中枢病变的脑血液循环和血管瘤风险的评价。
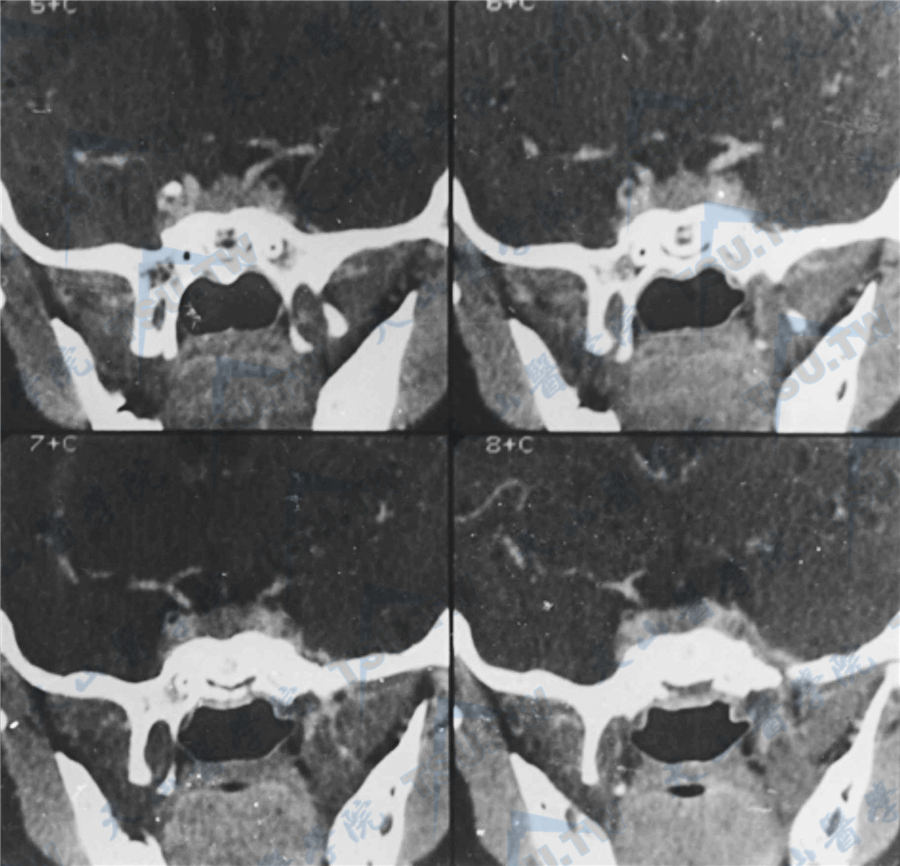
垂体微腺瘤
注:女,11岁,垂体增大,上缘膨隆,垂体柄右侧偏移,蝶鞍无扩大,骨质无破坏
此外,CT还可用于垂体坏死、炎症、空泡蝶鞍综合征及转移性病变的诊断。由于MRI具有多方位、多参数成像的功能,因此对垂体病变的诊断优于CT。非功能性垂体瘤(nonfunctioning pituitary adenomas,NFPAs)不分泌激素,所以其病情评价和疗效观察主要依赖于影像检查。
