多数患者无临床表现而被垂体影像检查偶尔发现,少数患者有头痛、视野缺损、脑脊液鼻漏、垂体功能减退等表现。
ESS导致头痛/视野缺损/脑脊液鼻漏/垂体功能减退
任何年龄均可发生空泡蝶鞍综合征(empty sella syndrome,ESS),一般好发于中年肥胖妇女,特别是多次妊娠者。
常见表现
头痛、视野缺损、视力下降和高血压见于多数患者。少数有脑脊液鼻漏,多在脑脊液压力增高时发生。ESS对视力一般无影响,但疝较大以致挤压视交叉时则可发生不同程度的视力下降、视野缺损、单侧或双侧视乳头苍白(成人34.2%,儿童6%)。复视、视野缺损或视神经萎缩(蛛网膜粘连累及视神经所致)多出现于病情严重或病期较久者,但少数部分性ESS患者于影像检查发现视觉系统在疝形成前存在视野缺损。继发性ESS多由于视交叉神经受瘢痕收缩牵拉所致,而部分性ESS可合并中央视网膜静脉闭塞。
由于垂体受压,可有程度不同的垂体功能受损,但一般不明显。少数患者出现闭经-溢乳或轻度全垂体功能减退症状,有的伴有尿崩症。颅内脑脊膜瘤、GH瘤和ESS可并存。ESS合并垂体GH瘤者可伴继发性糖尿病、继发性骨质疏松及性腺功能减退症。部分性ESS伴高PRL血症患者可能合并鞍底微腺瘤。
儿童期ESS如不给予治疗可导致严重的腺垂体功能不全,甚至视交叉受压。部分性ESS在慢性咳嗽、长期便秘等情况下,易反复加重,形成完全性ESS。ESS的主要并发症有脑脊液鼻漏(cerebrospinal fluid rhinorrhea)、视野缺损或视神经萎缩、垂体功能减退等。ESS较易导致垂体单一性ACTH缺乏,而其他腺垂体功能检查正常。患者对ACTH兴奋有反应,而用美替拉酮(甲吡酮)不能使血浆ACTH升高,说明肾上腺皮质分泌减少的原因在垂体。偶尔,ESS患者亦可表现为单一性GHD或单一性TSH缺乏症。
少见表现
在1组部分性ESS患者中,肥胖占62.7%,月经稀少16.6%,高PRL血症11.6%,溢乳14.6%,甲低9.3%,性腺功能低下4.6%,尿崩症2.3%。在Cushing病患者中,约16%伴有ESS。Akcurin等报道,在117例神经内分泌紊乱患者中,发生部分性ESS达17.9%。部分性ESS可见于生长迟缓-秃头-埋伏牙-视神经萎缩综合征(growth retardation-alopecia-pseudoanodontia-optic atrophy syndrome, GAPO综合征)患儿。
根据影像特征确诊ESS
ESS曾被认为是少见疾病,但是随着MRI检查的普及,临床上诊断ESS的病例越来越多。下列情况提示ESS可能:①顽固性头痛、头晕或视力障碍;②多种内分泌功能紊乱(尤其是腺垂体功能减退症)而无其他疾病或中枢性尿崩症;③慢性颅内高压。根据病史及临床症状可拟诊为ESS,但确诊有赖于影像检查。
X线平片与CT
可能正常或不同程度扩大,前后床突翘起或鞍背变薄吸收,但不能鉴别ESS与其他疾病造成的蝶鞍扩大。X线平片或体层摄影对诊断ESS有帮助,但敏感性不如MRI和CT。CT可显示在扩大的垂体窝内萎缩变扁的垂体和低密度的脑脊液,但颅底骨骼伪影使ESS的诊断受限,冠状位薄层增强扫描可提高诊断准确性。
MRI
具有组织分辨力高及多方位、多参数成像的优点,对ESS的诊断具有极高的准确性,矢状面、冠状面扫描可清晰显示鞍区解剖结构及信号变化:
- 蝶鞍增大或正常,鞍底下陷;
- 鞍内充满脑脊液信号,与鞍上池蛛网膜下隙相通;
- 垂体对称性受压变扁,高度<4mm,紧贴于鞍底,垂体上缘凹陷,矢状面呈新月形,冠状面垂体柄延长,上连视交叉,下接贴于鞍底的薄纸样垂体,状如“锚”样;
- 平扫及增强扫描垂体内信号无异常,也可仅见蝶鞍内均匀一致的长T1、长T2水样脑脊液信号填充,而看不见垂体信号(完全性ESS);
- 垂体柄延长直达鞍底,居中或后移(下图);
- 视神经上抬,垂体与视神经的距离延长。
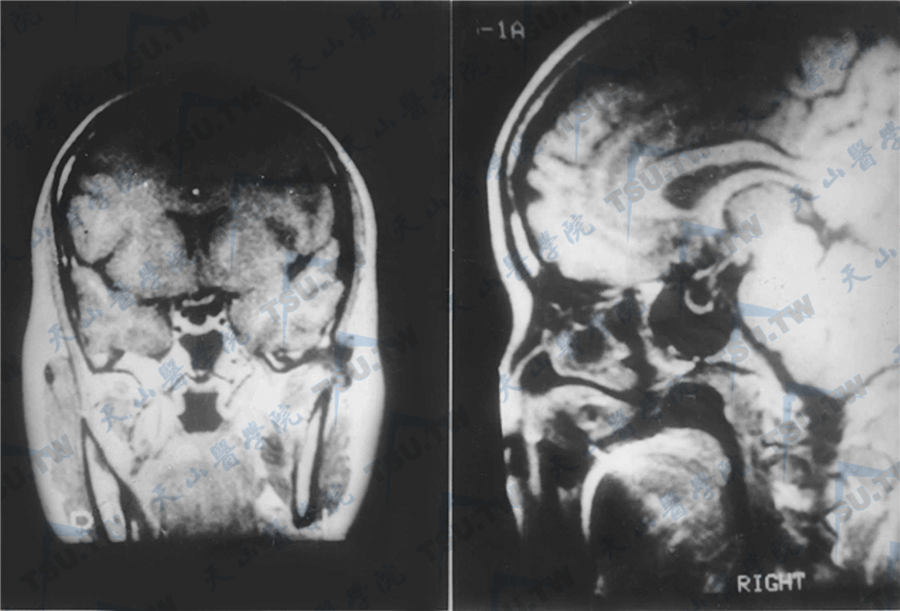
空泡蝶鞍
注:矢状位及冠状位T1W像上见鞍上呈空泡状,T1W呈低信号,垂体被压向后下方,高度低于4mm
一般MRI平扫即可对ESS作出明确诊断,扫描以冠状面和矢状面扫描为首选,T1WI可极好地显示垂体形态与鞍区解剖以及视神经和垂体柄位置;T2WI可观察垂体及鞍内信号变化。怀疑合并垂体微腺瘤时应做增强扫描。MRI不仅可以准确诊断ESS,而且可以判断其对垂体及视神经的压迫程度,在证实鞍内是否填充脑脊液方面MRI比CT更确切,对鉴别ESS和其他垂体病变具有明显优势。因此,MRI是目前诊断ESS的最可靠手段。
核素扫描
伴脑脊液鼻漏时可行99mTc-DTPA(technetium-99m diethylene triamine penta acetic acid)或铟-111- DTPA(111In-DTPA)放射性核素脑池造影检查,并注意排除自发性脑脊液漏(spontaneous cerebrospinal fluid leaks)或颅内肿瘤鉴别。
ESS的鉴别诊断包括三个方面
- 原发性与继发性ESS的鉴别:区别原发性与继发性ESS具有一定意义。一般原发性者多呈良性经过,症状轻,进展较缓慢,病情较稳定;继发性者则症状较重,病情经过较复杂。
- 部分性或完全性ESS的鉴别:关于部分性或完全性ESS的CT诊断标准尚有争议。Krysick依据106例下丘脑-垂体-卵巢轴功能缺陷的妇女,经CT测定垂体容积及凹入鞍内的蛛网膜疝的结果,提出垂体容积150mm3可作为完全性ESS的诊断标准。
- 蝶鞍扩大的鉴别:需与引起蝶鞍扩大的其他疾病尤其是垂体瘤相鉴别。一般来说,激素分泌性垂体瘤多有相应激素过多的临床表现,与ESS鉴别不难,易与ESS相混淆的是无功能垂体瘤。主要通过影像检查加以鉴别。虽然垂体瘤和ESS都有蝶鞍扩大,但形态不同,前者的蝶鞍多呈杯形或扁平形,鞍结节前移,鞍底下陷,鞍背向后倾斜,鞍口开放;后者的蝶鞍呈球形或卵圆形,鞍口闭合。MRI和CT显示垂体瘤患者的垂体增大,鞍内无水样物质,而在ESS中可发现垂体萎缩,鞍内充有水样物质,对鉴别诊断有决定性价值。垂体瘤术后或放疗后,视力障碍一度好转后又恶化,不一定都是肿瘤复发,应首先排除ESS,如疑为鞍区肿瘤,术前或放疗前亦需排除ESS。
怎么治疗?
ESS的治疗主要根据临床表现确定。无症状的成年患者不必治疗,但需严密观察和随访。儿童患者必须定期追踪内分泌功能改变和视野变化。一旦发现脑脊液鼻漏、视力障碍、颅内压增高应立即进行手术。手术方式可采用经额进入途径,或采用经蝶进入途径的空鞍包裹术,或经鼻腔镜手术治疗。ESS合并垂体瘤可先经蝶手术切除肿瘤再修补ESS。 ESS合并垂体功能低下者应用相应靶腺激素补充/替代治疗。
