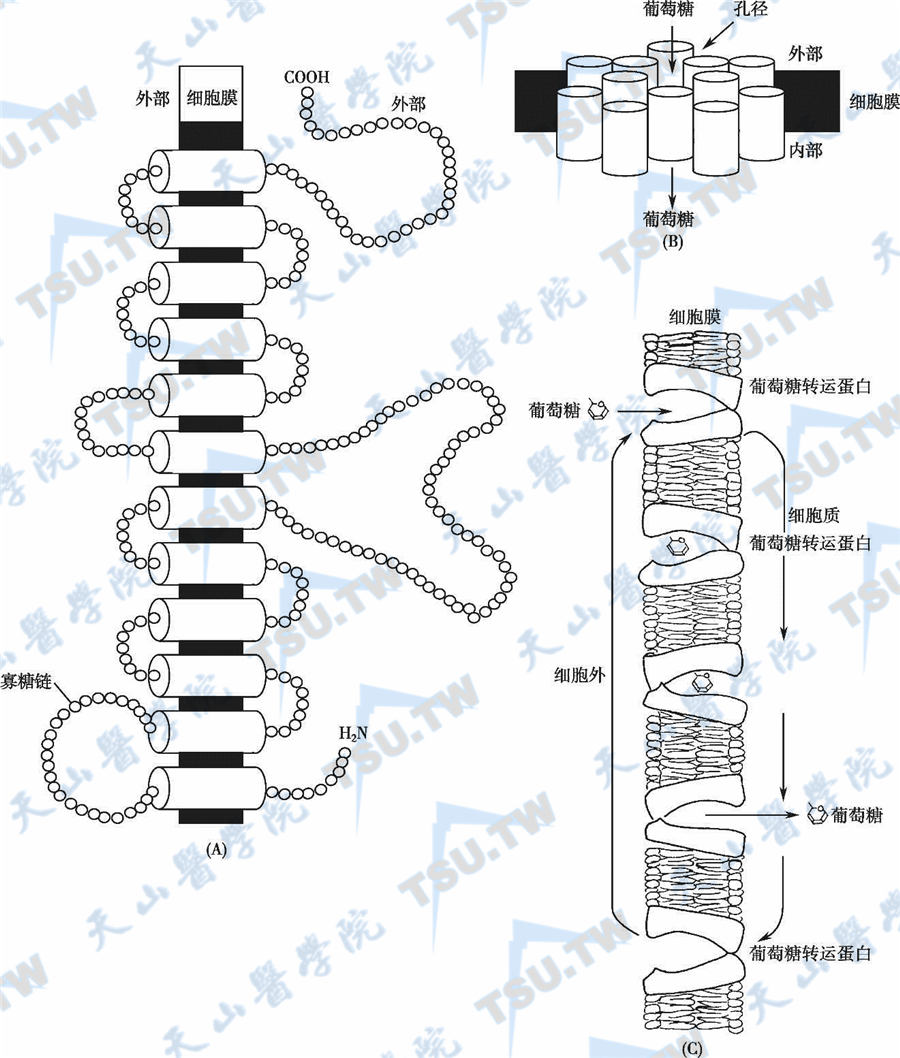
-
高渗性高血糖状态(HHS)发病机制和病理生理
高渗性高血糖状态(hyperosmolar hyperglycemic state,HHS)又称为高渗性非酮症高血糖性昏迷综合征、高渗性昏迷、非酮症高渗性糖尿病昏迷、高渗性非酮症酸中毒糖尿病昏迷和糖尿病高渗性昏迷等。HHS是糖尿病的严重急性并发症之一。
321 -
糖尿病酮症酸中毒(DKA)的治疗
DKA患者的抢救应该在专科医师的持续指导下进行。抢救的措施与病情监测项目需要做到目的明确,预见性强。DKA所引起的病理生理改变,经及时正确治疗是可以逆转的。因此,DKA的预后
322 -
糖尿病酮症酸中毒的鉴别诊断依据
DKA与饥饿性酮症及酒精性酮症鉴别糖尿病酮症酸中毒(DKA)应与饥饿性酮症和酒精性酮症酸中毒鉴别,鉴别的要点是饥饿性酮症或酒精性酮症时,血糖不升高。饥饿性酮症者有进食少的病史
323 -
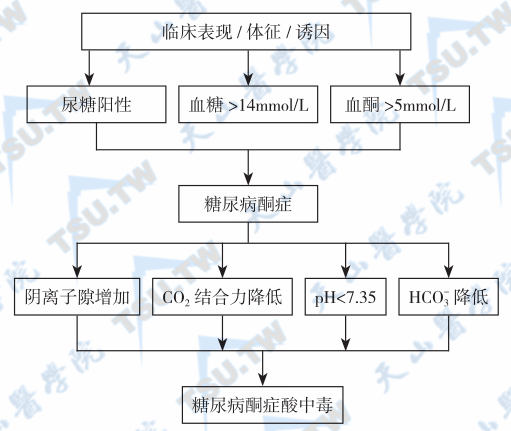
糖尿病酮症酸中毒的诊断依据
糖尿病酮症酸中毒(DKA)的诊断并不困难。对昏迷、酸中毒、失水和休克的患者,要想到DKA的可能性,并作相应检查。如尿糖和酮体阳性伴血糖增高,血pH和(或)二氧化碳结合力降低,无论有无糖
324 -
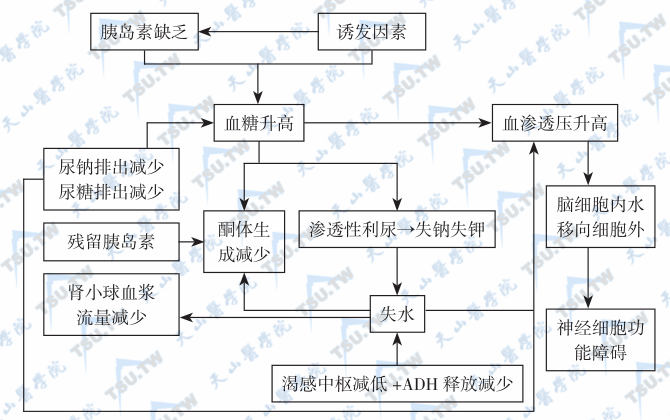
糖尿病酮症酸中毒(DKA)病因与发病机制
糖尿病酮症酸中毒(diabetic ketoacidosis,DKA)是由于胰岛素不足和升糖激素不适当升高引起的糖、脂肪、蛋白质和水盐与酸碱代谢严重紊乱综合征。DKA的发生与糖尿病类型有关,1型糖
325 -
胰岛素样生长因子受体病
IGF-1受体和受体后缺陷引起生长发育障碍胰岛素样生长因子(IGF)是一类既有促进细胞分化和增殖,又有胰岛素样作用的多肽物质,属于生长因子家族中的主要成员。IGF分为IGF-1和IGF-2
326 -
躯体疾病与糖代谢紊乱
FCPD以胰总管和其分支多发性结石伴胰腺纤维增生为特征胰腺纤维钙化性糖尿病(fibrocalculous pancreatic diabetes,FCPD)是一种非酒精性的慢性胰腺钙化引起的糖尿病,它是一种继发
328 -
继发性糖尿病:内分泌疾病与糖代谢紊乱
继发性糖尿病(secondary diabetes mellitus)是指由于已知的原发病所致的慢性高血糖状态,糖尿病是这些原发疾病的一种并发症。在需要胰岛素分泌增多的各种疾病中,胰岛β细胞
329 -
糖尿病对妊娠母亲和胎儿的影响
随着胰岛素的临床应用,妊娠合并糖尿病孕产妇死亡率已明显减少,但并发症仍较多。妊娠糖尿病患者的胎儿不良事件增加胎儿不良事件多发生于孕早期,主要见于漏诊的病例或血糖控制欠
330 -
妊娠糖尿病的流行病学和高危因素
妊娠糖尿病(gestational diabetes mellitus,GDM))是指妊娠期间才出现或发现的糖尿病或任何程度的糖耐量异常,是糖尿病分类中的一种独立类型[1]。GDM不等于妊娠期糖尿病,后者包括孕前
331 -
酮症倾向性糖尿病的临床类型与诊断
KPD包括四种临床类型KPD包括了病因和发病机制各异的不同类型的糖尿病。其中,有些类型发生DKA的原因研究得比较清楚,如自身免疫T1DM和LADA,而大多数的KPD患者病因和发病机制不清
332 -
成人隐匿性自身免疫糖尿病的临床转归与并发症
LADA由非胰岛素依赖期进展为胰岛素依赖期并最终出现酮症UKPDS表明<35岁及>55岁GADAb阳性的成人隐匿性自身免疫糖尿病(LADA)患者诊断后6年,84%及34%发展为依赖胰岛素治疗,而T2DM患
333 -
成人隐匿性自身免疫糖尿病(LADA)分型与发病机制
在1997年美国糖尿病学会(ADA)和1999年世界卫生组织(WHO)提出的糖尿病分型新建议中,成人隐匿性自身免疫糖尿病(latent autoimmune diabetes in adults,LADA)归属为免疫介导性T1DM(1型
334 -
糖尿病的早期干预治疗
早期干预预防或延缓糖尿病发生随着对T1DM大规模高危人群及临床前期患者筛查研究的进展,如何实施早期干预治疗,以预防或延缓糖尿病的发生,日益受到重视。针对T1DM的发病阶段,可将
335 -
糖尿病特殊患者群和特殊情况的处理
正确处理空腹血糖升高伴餐后血糖正常患者首先应定期检测每日中多个时间点的血糖,确定24小时内的血糖变化谱,了解血糖的变异(或波动)特点,明确血糖升高和血糖正常与降低的具体时间
336 -
糖尿病的胰岛移植治疗
T1DM和部分T2DM需终身依赖外源性胰岛素治疗。但长期使用外源性胰岛素,即使采用CSII,仍有感染、酮症酸中毒、低血糖和慢性并发症的危险,而且无法像正常人一样生活。建立内源性胰
339 -
糖尿病的其他药物治疗
同步给予降压/调脂/降血糖治疗应维持糖尿病患者的血压<130/80mmHg。降压药物首选小剂量血管紧张素转换酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARBⅡ),必要时联用钙离子拮抗剂(CCB
340