患者男性,21岁,临床诊断:风湿性心脏病、二尖瓣狭窄伴关闭不全、心力衰竭。
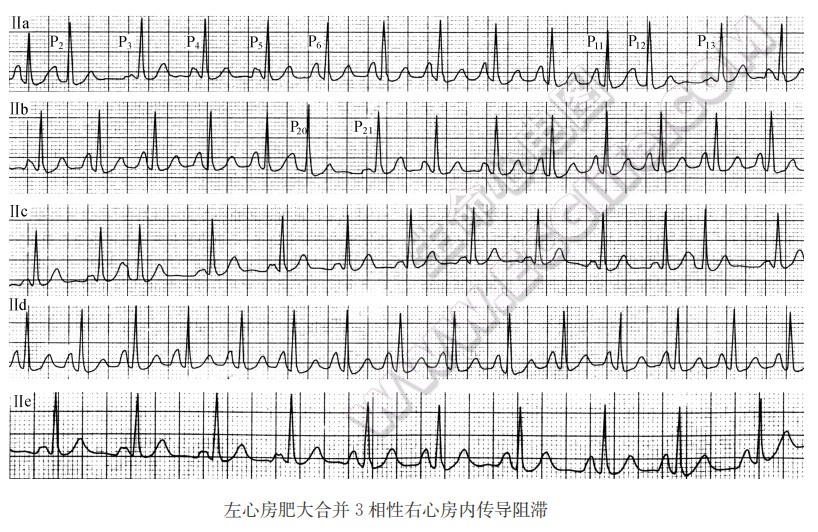
心电图特征
Ⅱa、b连续记录,窦性P-P间期0.54~0.66s,频率91~111次/min,P波形态有4种:
- P2、P12、P20提早出现重叠于T波上,偶联间期相等,为房性早搏;
- 房性早搏后第1个窦性P波(P3、P13、P21)时间0.10s,呈双峰切迹,第2峰高于第1峰,两峰距0.06s,属“二尖瓣型P波”,可能伴有心房内差异性传导;
- P1、P6~P11形态尖耸,电压0.35~0.40mV,时间0.10~0.11s,为“肺型P波”,发生在频率较快时(105~111次/min),符合3相性右心房内传导阻滞;
- 房性早搏后第2、3个窦性P波(如P4、P5)形态一致,介于P3与P6之间,时间0.10~0.11s,电压0.20~0.22mV,发生在频率稍快时(91~103次/min),可能系右心房内3相传导阻滞程度较轻所致。
Ⅱc系静卧10min后记录,P-P间期0.60~0.72s,频率83~100次/min,P波时间0.10~0.11s,呈双峰切迹,两峰距0.04s,为“二尖瓣型P波”,房性早搏后第1个P波较其他P波宽0.02s。Ⅱd系起卧活动数次后记录,P-P间期0.53~0.58s,频率104~113次/min,P波形态尖耸,电压0.35~0.40mV,时间0.10~0.11s,属“肺型P波”。Ⅱe系Ⅱd记录后静卧数分钟后记录,P-P间期0.60~0.69s,出现“二尖瓣型P波”和“肺型P波”(电压0.32~0.35mV),符合左心房肥大伴间歇性不完全性右心房内传导阻滞。
精解与讨论
本例患者经超声心动图、心脏三位片检查及手术(二尖瓣置换术)证实为左心房、左心室肥大,而右心房、右心室无明显增大。上述心电图出现“肺型P波”显然不能用右心房肥大或右心房负荷过重来解释,尤其是Ⅱe“二尖瓣型P波”的P-P间期与“肺型P波”的P-P间期均不固定,而两者相互转变时其P-P间期却规则,表明右心房内传导组织不应期出现病理性延长,呈现间歇性右心房内传导阻滞,难以用游走节律、房性异位节律及房性融合波解释。心率减慢时,如Ⅱc及Ⅱa、b房性早搏后的第1个P波均为“二尖瓣型P波”,而心率增快时(>105次/min),如Ⅱd及Ⅱa、b出现“肺型P波”,且比Ⅱe的“肺型P波”高而宽,说明窦性激动在右心房内发生较严重的3相阻滞,导致右心房除极延迟至左心房除极结束之后出现高而宽的P波,但应与下列心律失常相鉴别:
- 房性早搏后窦房结内或心房内游走节律:房性早搏逆传侵入窦房结,使原来窦性起搏点暂时受到抑制,窦房结其他部位或心房内异位起搏点取而代之,此时的P-P间期互差>0.16s,P波形态、振幅渐变和多变,P-R间期不恒定。本例房性早搏后P波不符合渐变、多变特点,结合临床、Ⅱc图形,可排除游走节律。
- 房性早搏后伴心房内差异性传导:心房内传导系统的结间束与上房间束不应期是不一致的,房性早搏在心房内传导系统可发生隐匿性传导产生一次新的不应期,使其后窦性激动的心房除极顺序发生改变引起窦性P波畸形,通常仅影响早搏后第1个窦性P波,少数可影Ⅱ向数个窦性P波。本例房性早搏后第1~3个窦性P波形态与Ⅱc窦性P波不一致,可用心房内差异性传导解释“旦以后众多的“肺型P波”实难以此解释。
- 早搏后非阵发性房性心动过速:房性早搏逆传可暂时抑制窦房结发放激动,诱发心房内异位起搏点激动发放。本例房性早搏后虽然P波频率逐渐加快直至固定,符合“起步现象”;房性早搏后第2、3个P波亦可用房性融合波来解释,但结合Ⅱc、Ⅱd图形,早搏后非阵发性房性心动过速可能性很少。
- 左心房内4相性阻滞:其特点为心率增快时窦性P波正常或“肺型P波”(右心房肥大时),而心率减慢时出现“二尖瓣型P波”,且“二尖瓣型P波”时间大于“肺型P波”时间。而本例“肺型P波”时间≥“二尖瓣型P波”时间,且临床上证实左心房肥大而无右心房肥大,显然不符合左心房内4相性阻滞。
- 右心房内文氏现象:Ⅱa、b导联P波形态由低平切迹→“肺型P波”有规律地改变,酷似文氏型右心房内传导阻滞,但因其P-P间期略有不规则,结合Ⅱe、d优先考虑3相性右心房内传导阻滞。
心电图诊断
- 窦性心律;
- 左心房肥大合并间歇性不完全性右心房内传导阻滞;
- 频发房性早搏伴早搏后心房内差异性传导;
- 3相性右心房内传导阻滞。
