提上睑的肌肉主要是提上睑肌。Müller肌和额肌是提上睑肌的协同肌。
提上睑肌起自眶尖总腱环的上方,在上直肌上方、额神经下方,沿眶上壁向前行走,且逐渐呈扇形散开,形成提上睑肌腱膜。在上睑板上缘或睑板前与眶隔纤维融合。腱膜的大部分纤维附着于上睑板前面,并延伸到睑板中1/3与下1/3交界处。提上睑肌肌腹较窄,但腱膜较宽,可附着整个睑板宽度。部分腱膜纤维经眼轮匝肌与上睑皮肤相连,而形成上睑皱襞,即重睑(双眼皮)。提上睑肌全长50~55mm,腱膜部分长15~20mm。
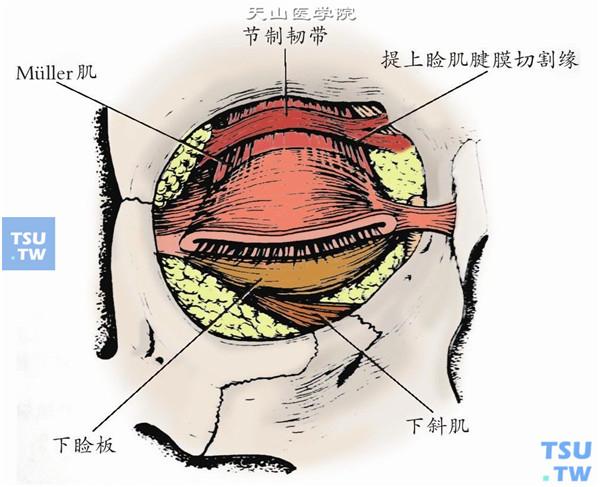
腱膜向颞侧扩展止于眶外侧缘的颧结节,为腱膜的外角,向鼻侧扩展止于后泪嵴,为内角。
提上睑肌在近上眶缘处,肌鞘增厚形成上横韧带,又称节制韧带或Whitnall韧带,位于提上睑肌前面,也可包围肌肉。韧带颞侧扩展到眶部泪腺,鼻侧与滑车筋膜相连。
手术指征:提上睑肌仍有一定功能(肌力≥4mm)的先天性上睑下垂,后天性(如外伤性和老年性)等各种类型的上睑下垂。
术前准备:遵循外眼手术术前常规准备。
麻醉:
- 0.25%~0.5%丁卡因滴眼2~3次作表面麻醉。
- 上穹窿结膜、上睑皮下及眶上缘用2%利多卡因或与0.25%布比卡因的混合液,加用1:100000肾上腺素局部浸润麻醉。
- 全身麻醉。
手术步骤:
1.用美蓝标记术眼的皮肤切开线,一般距睑缘4~5mm,或以健眼上睑皱襞为标准。
2.手术区皮肤消毒。
3.表面麻醉和浸润麻醉;上眼睑皮下浸润麻醉。
4.用眼睑拉钩翻转上睑暴露上穹窿结膜,在穹窿部结膜下(进针要浅)注入2%利多卡因0.5ml,使Müller肌与穹窿部结膜分离。在内外侧穹窿部结膜各做长5mm的纵形切口,用钝头剪刀(或虹膜整复器)伸入切口结膜下,将穹窿部结膜与Müller肌分离,置入橡皮片,穿出内外眦部结膜(图1)。
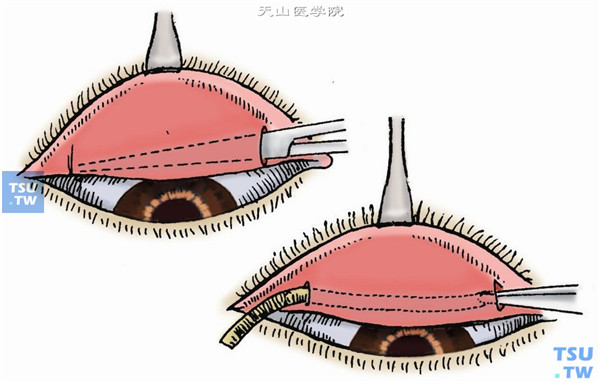
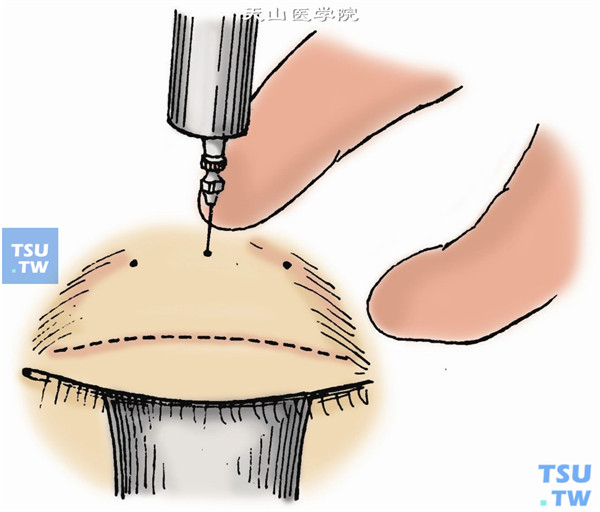
5.取下开睑钩,眼睑复位,在眶上缘内、中、外三点沿眶缘垂直进针,深达1cm,各注入麻醉液1ml,麻醉提上睑肌。上睑结膜下置入金属角膜保护板。沿预定的切开线切开皮肤及皮下组织,深达睑板(图2)。
6.在皮肤切口下唇中央穿过一牵引线,把上睑引向下方,用剪刀对着睑板分离眼轮匝肌,直至暴露睑板全长及其前面的提上睑肌腱膜的附着处(图3)。
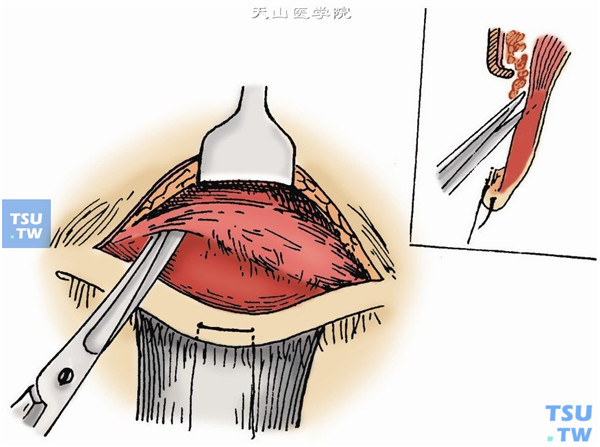
7.切除切口下唇眼轮匝肌一条。用开睑钩将切口上唇皮肌层向前牵引,可见腱膜前间隙(充满脂肪)与腱膜之间出现一沟状凹,用剪刀沿此沟向上分离,将腱膜前面与眶隔分开。如眶隔打开,有脂肪脱出,可用拉钩将脂肪压向上方,或用双极电镊烧灼脱出的眶脂。眶脂退回后,即可暴露提上睑肌腱膜。或左右打开眶隔,切除或烧灼眶脂,使眶脂后退,可清晰暴露提上睑肌腱膜(图4)。
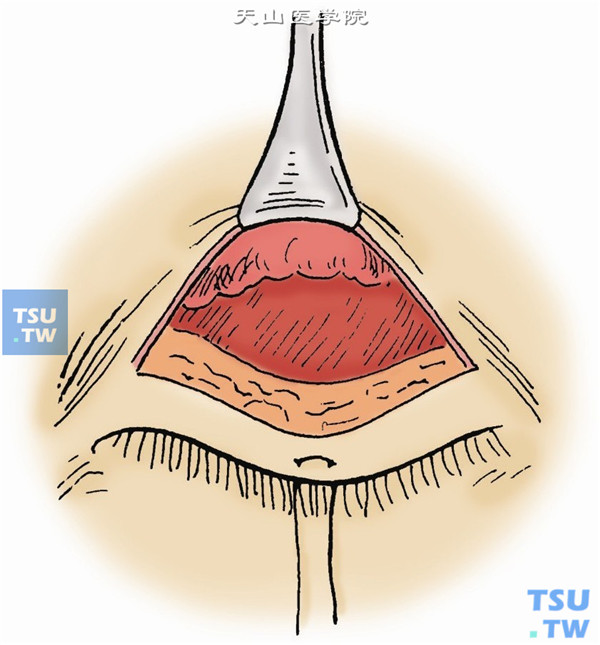
8.在充分暴露提上睑肌腱膜后,用斜视钩在睑板上缘上方从结膜面顶起提上睑肌腱膜,在近外眦部纵行切开腱膜,向后分离直至暴露橡皮条(图5)。
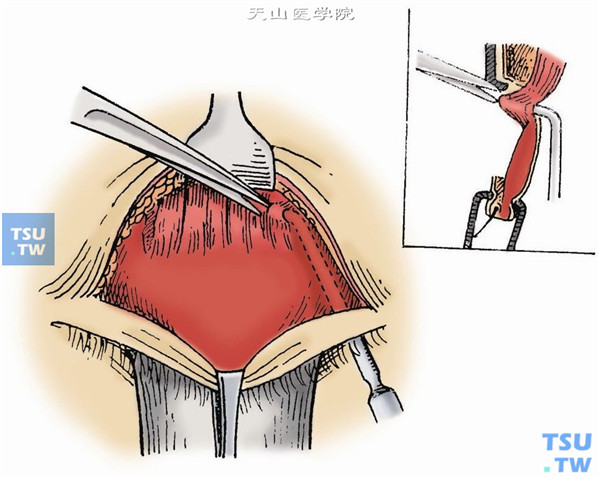
9.从外眦部腱膜纵行切口处,在橡皮条的上面伸入眼肌镊或蚊式钳的一叶,夹住提上睑肌腱膜和Müller肌。在睑板上缘与眼肌镊或蚊式钳之间切断提上睑肌腱膜和Müller肌,至暴露橡皮片,向下牵引腱膜,并剪断腱膜的内、外角(图6)。
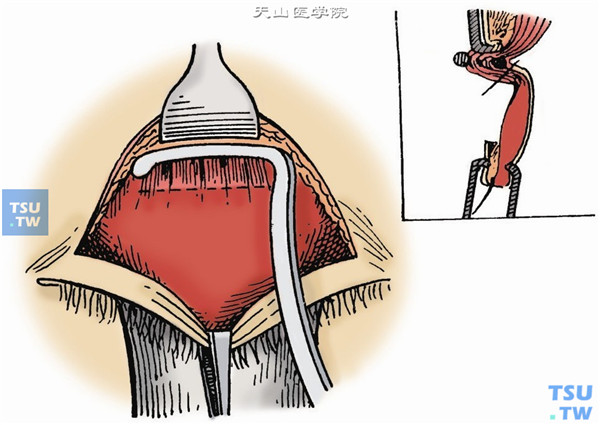
10.一边牵引腱膜和Müller肌,一边用剪刀或棉签在腱膜下向上与穹窿结膜作锐性和钝性分离至一定高度;又在腱膜前面继续向上分离,至暴露节制韧带(Whitnall韧带或上横韧带),再在韧带后面向上分离,将腱膜与之分离。同时切断内(勿伤上钭肌)外侧角(图7)。
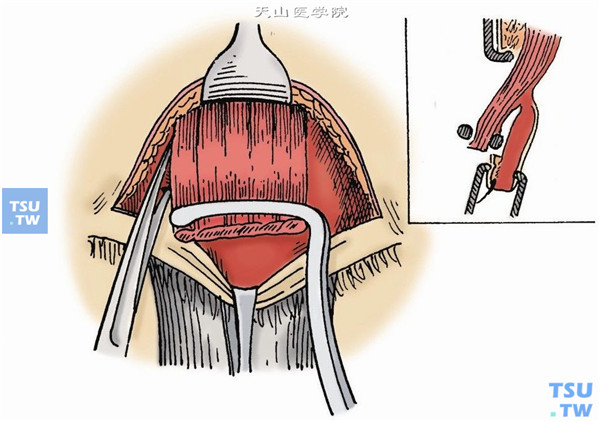
11.根据下垂程度和腱膜的弹性,决定缩短量,一般在18~25mm范围内。用卡尺量出所需的缩短量,用美蓝标记中央、内侧和外侧,可先作中央一对从后向前的褥式肌肉缝线,固定于上睑板中央上1/3处,结扎活结,观察上睑缘高度、弧度、睑缘位置及睫毛方向,如有必要可调整缝线高度在睑板的位置、结扎的松紧度。在确定上睑缘位置之后结扎缝线,在其两侧分别作2~4对褥式缝合、结扎。剪去多余的提上睑肌腱膜(图8)。
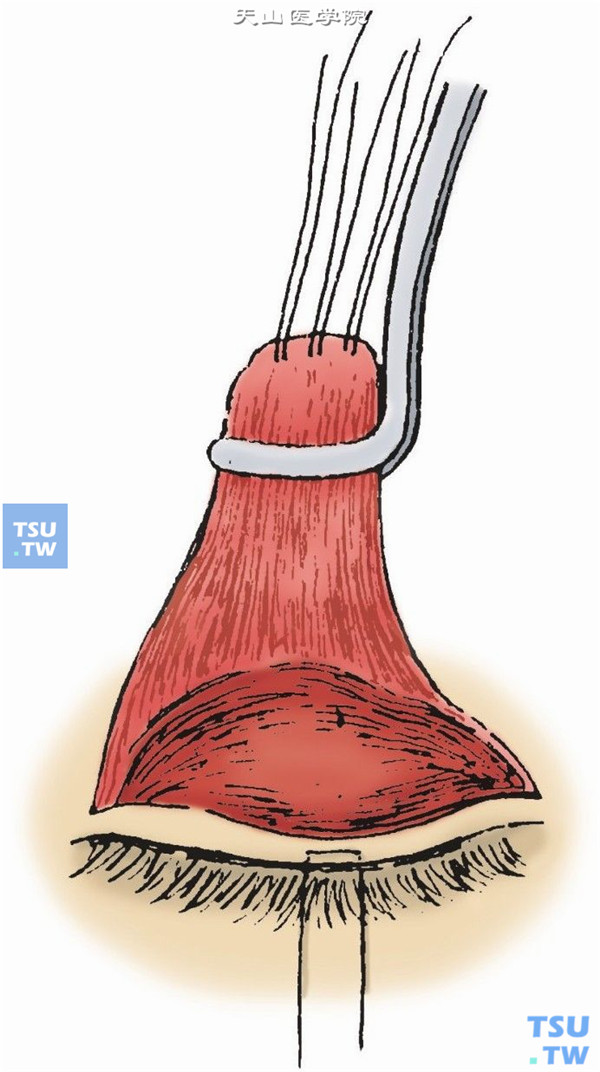
12.皮肤切口用5-0黑丝线缝合,先从中央皮肤创面开始,缝合应经皮肤创口下唇进针→睑板→提上睑肉腱膜→皮肤创口上唇出针,共间断缝合5~7针。1针在腱膜上稍高一点,利于形成上睑皱襞(图9)。
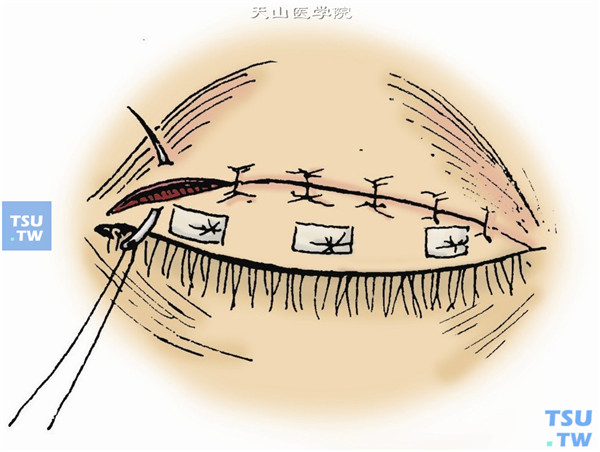
13.作下睑牵引线,结膜囊内涂抗生素眼膏,牵引线用胶布固定于额部,使睑裂充分闭合(图10)。
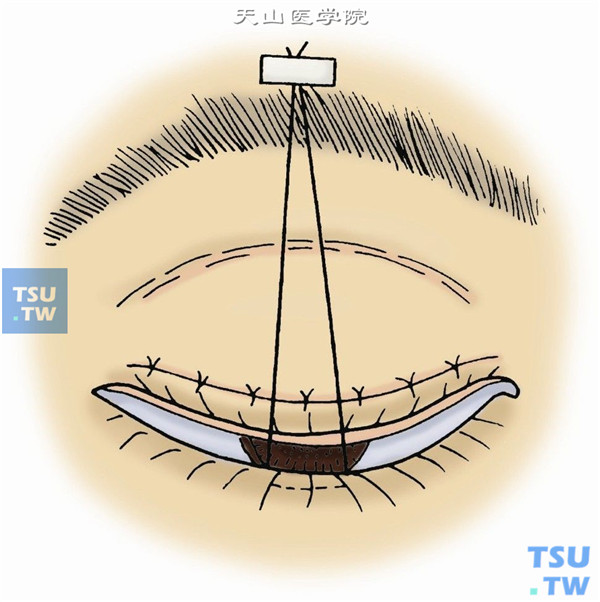
术后处理:
- 术后必须每天换药,观察角膜,结膜囊内涂抗生素眼膏。轻度压迫绷带包扎单眼或双眼。
- 术后3~5天拆除下睑牵引线,或视睑裂闭合情况而定。5~6天拆除皮肤缝线。
- 术后30天内,每天涂抗生素眼膏2~3次,保护角膜,注意防止暴露性角结膜炎。
临床经验:
一、必要时术前作相关的鉴别诊断检查:新斯的明试验,0.5~1mg肌肉注射或颞侧皮下注射,30min~1h内肌力明显恢复者可确定诊断为重症肌无力症;可卡因和肾上腺素试验或10%新福林试验,排除交感神经性下垂和测试Müller肌功能;咀嚼下颌运动试验,张口或下颌移向对侧时睑裂开大,以确定是否为Macus-Gunn综合征。
二、手术禁忌证:角膜知觉减退、未治愈的角膜疾病及较重泪液分泌功能不足等。
三、术前提上睑肌肌力测量,如<4mm,则应考虑是否选择其他术式。
四、如有上睑迟滞症,即眼球下转时上睑不能随之下垂,术后睡眠时睑裂闭合不全,因此矫正量要适当。如Bell现象消失,应慎重考虑是否手术或矫正量也应适当。如有其他眼肌麻痹,术后因原遮盖消除而复视明显,是否手术应慎重考虑。
五、术前常规检查,照相应作原位、向上注视及向下注视3个方位,作为医学资料。充分说明术后矫正状态,如:仅改善正前方睑裂大小,术后下方视睑裂较健眼大,上方视较健眼小;双眼睑裂大小不一定完全相等;双重睑高度、弧度与健眼也不一定完全相同等,以减少术后医疗纠纷的麻烦。
