-
为什么Rh血型不合的造血干细胞移植具有特殊性?
答:Rh阴性血型在我国比较少见,在汉族人中占0.3%~0.4%,因此Rh血型不合的造血干细胞移植(HSCT)较少见;并且Rh血型与ABO血型不同,其抗D抗体不是“天然存在”的。Rh血型不合的
41 -
为什么ABO血型不合造血干细胞移植会出现严重的并发症?
答:溶血反应(hemolytic reactions,HR)为ABO血型不合的造血干细胞移植(HSCT)最常见的并发症之一。当ABO血型主要不合时,受者血浆中针对供者红细胞的血型抗体可导致严重的同种免疫性
42 -
为什么需要积极应对由于ABO血型不合造成造血干细胞移植出现的诸多问题?
答:ABO血型不合造血干细胞移植(HSCT)可以引起以下诸多问题:①血型主要不合患者会引起红系延迟植入、并有发生纯红细胞再生障碍性贫血(pure red cell aplasia,PRCA)的风险;②血型主要
43 -
为什么会出现ABO血型不合的造血干细胞移植?
答:ABO血型不合的造血干细胞移植(HSCT)包括ABO血型主要不合、ABO血型次要不合和ABO血型主次均不合三种类型。首先,ABO血型主要不合是指受者体内含有针对供者红细胞ABO血型抗体,例
44 -
为什么即使ABO血型不合仍然可以进行造血干细胞移植?
答:由于人类血型ABO抗原不依赖HLA遗传,ABO抗原与人类白细胞抗原(HLA)两者相互独立存在,并且造血干细胞(HSC)表面不表达ABO抗原,故供受者ABO血型不合并不影响HSC的植活,所以ABO血型不
45 -
为什么HLA配型对造血干细胞移植成功最为重要?
答:主要组织相容性复合体(major histocompatibility complex,MHC)也被称为人类白细胞抗原(human leukocyte antigen,HLA)复合体,其基因位于人第6号染色体短臂6p21.31,DNA片段长度约为
46 -
造血干细胞移植技术的护理
预处理中的放射性治疗的护理1.放射前护理(1)向病人解释放射性治疗目的、照射经过、副作用和注意事项,消除其紧张情绪。(2)病人戴无菌帽子、口罩,穿好病衣,躺在已铺好无菌被褥的担架
47 -
造血干细胞移植后造血重建和免疫重建
造血干细胞移植(AHSCT)后造血及免疫重建受诸多因素影响,如年龄、造血干细胞来源、预处理方案的强弱、移植前化疗方案、单克隆抗体的应用、采集物中HSC数量、G- CSF的应用等。与
48 -
造血干细胞移植治疗慢性淋巴细胞白血病(CLL)
慢性淋巴细胞白血病(CLL)是一种高度异质性的恶性疾病,临床转归差异较大。无临床症状及不良预后因素的患者自然生存期可长达8~10年,且早期无需治疗;而高危(RaiⅢ、Ⅳ期;Binet C期)、具
49 -
造血干细胞移植治疗多发性骨髓瘤(MM)
自1986年以来,HDT- AHSCT逐渐成为65岁以下初治MM患者的标准一线治疗。多个随机和非随机对照研究均提示,与单纯化疗相比,AHSCT可延长初治和复发MM患者EFS和OS,序贯二次移植能够降
50 -
造血干细胞移植治疗骨髓增生异常综合征(MDS)
高危骨髓增生异常综合征(MDS)经诱导缓解化疗后,可以获得15%~64%CR率,但由于较高的复发率(RR),持续缓解时间仅为8个月。对于缺乏HLA匹配同胞供者及无关供者来源,通过化疗达CR的年轻MDS
51 -
自体造血干细胞移植治疗霍奇金淋巴瘤(HL)
大多数霍奇金淋巴瘤(HL)患者可以通过一线化疗得到治愈,但仍有15%~20%的患者初始化疗后疾病进展或复发。对于初始诱导化疗失败或复发的患者,采用各种传统挽救性治疗后缓解率低,缓解
52 -
造血干细胞移植治疗血管免疫母细胞淋巴瘤(AITL)
血管免疫母细胞淋巴瘤(AITL)为侵袭性NHL,占PTCL患者的15%~20%。传统化疗疗效较差,总体生存率仅30%左右,中位生存时间18个月。新的治疗如免疫抑制剂、抗血管新生药物等均不能显著改
53 -
造血干细胞移植治疗外周T细胞淋巴瘤(PTCL)
外周T细胞淋巴瘤(PTCL)常用类似于侵袭性B- NHL的方案化疗,但缓解率低,早期复发率高,尤其是高危PTCL患者效果更差,除去ALK+间变大细胞淋巴瘤(ALCL)的患者,5年OS仅为25%~30%。而HDT+AHSC
54 -
造血干细胞移植治疗套细胞淋巴瘤(MCL)
套细胞淋巴瘤(MCL)占成人NHL的4%~6%,虽然对诱导化疗敏感,但在短时间内易复发,复发后中位存活期仅3年左右,尚缺乏有效的治疗方法。应用抗CD20抗体治疗后疗效有所提高,但疗效仍较其他B
55 -
自体造血干细胞移植治疗滤泡性淋巴瘤(FL)
滤泡性淋巴瘤(FL)为最常见的低度恶性淋巴瘤,根据中心母细胞的数量,FL可分为3级:1~2级为低度恶性,即惰性淋巴瘤;3a及3b级为高度恶性。3a及3b患者虽然对化疗较敏感,但容易复发,首次复发
56 -
自体造血干细胞移植治疗弥漫大B细胞淋巴瘤(DLBCL)
非霍奇金淋巴瘤(NHL)近年的发病率呈上升趋势,尽管非霍奇金淋巴瘤的5年总体生存率已经从1975年的48%上升至2003年的63%,但每年仍有相当一部分患者因疾病进展而死亡。大剂量化疗后
57 -
造血干细胞移植治疗急性淋巴细胞白血病(ALL)
疗效造血干细胞移植(AHSCT)自50年前即开始用于治疗成人急性淋巴细胞白血病(ALL)患者,当时主要用于晚期患者的治疗,少数患者也能获得长期DFS。近年来文献报道CR1期成人ALL患者AHSCT
58 -
造血干细胞移植治疗急性髓细胞白血病(AML)
急性髓系白血病(AML)是最常见的急性白血病,通常采用含蒽环类药物的联合化疗方案,CR率可达60%~80%,但复发率较高。通常55~60岁以下AML患者采用联合化疗只有1/3可以获得长期DFS,其中预
59 -
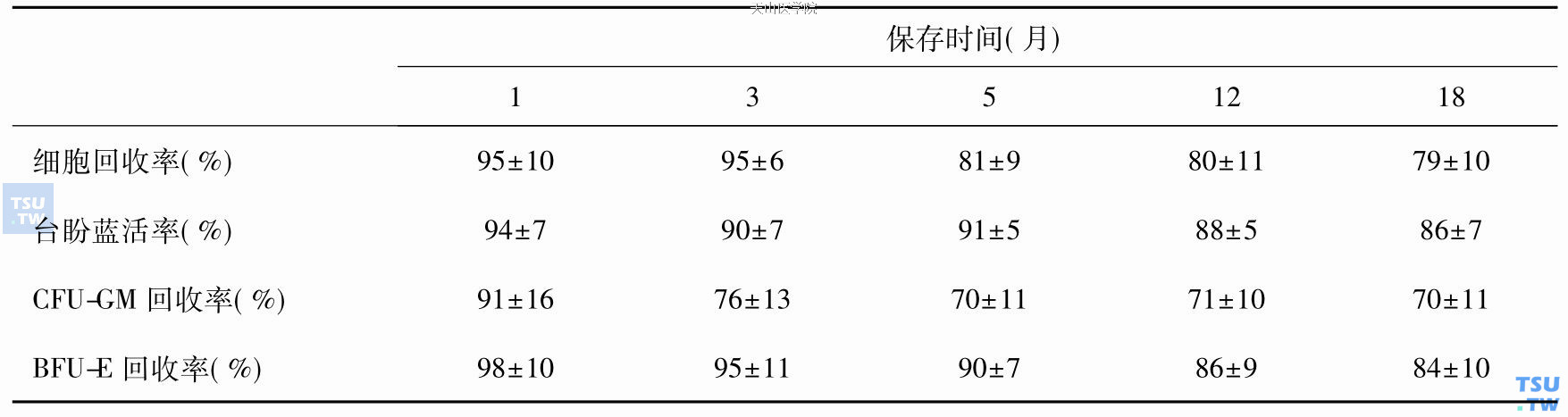
自体造血干细胞(HSC)的非冷冻、深低温冷冻保存
非冷冻保存适用于造血干细胞(HSC)的短期保存,时间从数小时至数天不等,主要用于AHSCT患者。非冷冻保存一般将BM放于4℃冰箱中,不需任何处理。BM在4℃中保存48小时后CFU- GM和BFU-
60