低血糖/糖尿病/消化性溃疡/腹泻/高钙血症是神经内分泌肿瘤的诊断线索
胰腺内分泌肿瘤可发生于胰腺的任何部位,且具有多发性和隐匿性。临床上,凡出现下列表现之一者均应考虑胰腺内分泌肿瘤之可能:①空腹低血糖;②多发性、复发性或难治性消化性溃疡;③不能解释的皮疹;④分泌性腹泻,需除外感染、Addison病、甲状腺功能亢进、糖尿病性肠病变、酒精中毒或直肠乳头状腺瘤等原因;⑤无其他原因解释的吸收不良;⑥老年人近期发生糖尿病且无家族史者;⑦无其他原因可解释的高钙血症、低钾血症、碱中毒或阵发性皮肤潮红;⑧上述一项或几项伴胆石症者。
依据临床表现和激素测定及动态试验做出诊断
激素分泌细胞发生的肿瘤与其他肿瘤不一样,这些肿瘤引起的症状主要源于过多的激素分泌,而不是肿瘤的生长或浸润;胃肠胰激素分泌肿瘤的定性诊断主要依据相关激素水平增高的实验室证据及所引起的特殊临床表现,也可借助分泌激素肿瘤的功能试验进一步确定诊断。
特征性表现
是胃肠胰内分泌肿瘤的重要诊断依据。胰岛素瘤主要表现为高胰岛素血症所致低血糖症状和精神神经症状、心血管症状及胃肠道症状。例如,胃泌素瘤则因高胃泌素血症致胃十二指肠顽固性溃疡及并发症表现(下表),而手掌黑棘皮病(tripe palms)是胃肠腺癌的重要表现。对可疑病例,应进一步测定血清中各种激素和相关物质。
常见症状和病态与可能有关的激素

注:VIP:舒血管肠肽;SS:生长抑素;PP:胰多肽;5-HT:5-羟色胺;ACTH:促肾上腺皮质激素
胰岛激素及其相关综合征
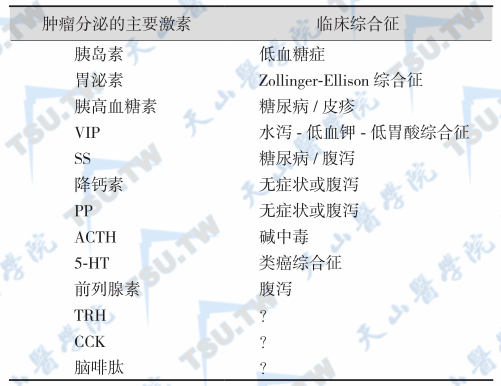
注:VIP:舒血管肠肽;SS:生长抑素;PP:胰多肽;5-HT:5-羟色胺;ACTH:促肾上腺皮质激素;CCK:胆囊收缩素;TRH:促肾上腺皮质激素释放激素;?:尚不清楚。
疑及胰岛内分泌肿瘤的症状进一步检测指标
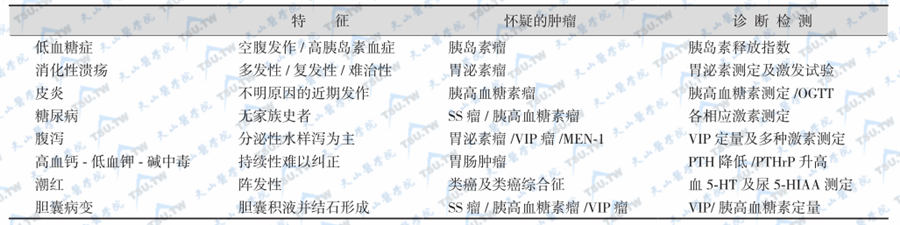
注:SS:生长抑素;VIP:血管活性肠肽;MEN-1:多发性内分泌腺瘤综合征1型;5-HT:5-羟色胺;5-HIAA:5-羟吲哚乙酸。
血清相关激素和生物学标志物测定
除胰岛素、胰高血糖素、胃泌素、VIP及P物质等相应胰腺内分泌肿瘤的特征性激素或产物外,其他一些生物学标志物对诊断亦有较高的特异性,如铬粒素A明显降低见于大多数胰腺内分泌肿瘤;而在胃内分泌肿瘤,铬粒素A表现为强烈的免疫活性(下图),可作为筛选指标。NSE是一种糖酵解烯醇化酶的异构体,可存在于APUD细胞和弥漫性神经内分泌系统的神经元中,约90%的神经内分泌肿瘤存在此酶,对胰腺内分泌肿瘤的诊断具有意义。突触素亦是良好的胰腺内分泌肿瘤标志物。Yantiss等报道93%的胰腺内分泌肿瘤syn阳性,并发现与肿瘤的侵袭性及预后有关。一般认为,NSE和蛋白基因产物(protein gene-product,PGP9.5)及其膜抗原NCAM CD56表达于低分化肿瘤,而高分化肿瘤常表达铬粒素A。
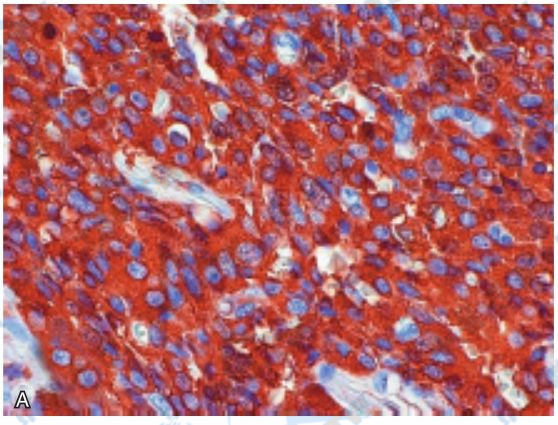
铬粒素A染色强阳性的胃体高分化内分泌肿瘤,摘自Neuroendocrinology,2004,80(Suppl 1):13 Fig 1 (A)
激素激发或抑制试验
有助于胰腺激素分泌瘤的诊断。如饥饿试验和C肽抑制试验用于胰岛素瘤的诊断,胰泌素及钙剂刺激试验用于胃泌素瘤的诊断。PP与胃泌素的饮食刺激试验对多发性神经内分泌瘤早期诊断的敏感性均可达80%。因肿瘤分泌激素呈自主性,对刺激往往呈反常性反应,而增生的APUD细胞对各种刺激剂的反应类似于正常人,故激素激发试验亦有利于鉴别肿瘤和增生。非功能性胰腺内分泌肿瘤因无特异症状,定性诊断较困难,但50%~70%的胰岛神经内分泌肿瘤均有外周血PP的增高,故可先测定血PP进行筛查。
判断肿瘤与临床症状及升高激素的吻合程度
肿瘤定位诊断对于选择和指导治疗,尤其对决定手术部位和范围有重要意义。胃肠胰内分泌肿瘤的定位诊断应包括:①肿瘤的具体位置;②肿瘤是否转移;③目前发现的肿瘤是否就是导致临床症状的肿瘤;④升高的激素是否与之吻合。
一般影像检查
定位诊断的结果取决于设备性能与肿瘤的大小和部位。胰腺内分泌肿瘤的定位诊断,首先考虑B型超声或内镜超声(endoscopic ultrasonography,EUS)、CT及MRI检查。SS受体闪烁扫描术(somatostatin receptor scintigraphy)及正电子扫描术(PET)可用于进一步定位及确定转移病灶。
选择性动脉造影
用于常规影像学检查不能发现的病例。采用选择性动脉造影(如DSA),经皮肝门静脉插管分段取血(percutaneous transhepatic portal vein sampling,PTPVS)激素测定已成功地应用于胰岛素瘤、胃泌素瘤和胰高血糖素瘤的定位诊断。分段抽取门静脉系统各段的血样,并同时抽取腹腔动脉和外周静脉血标本测定门静脉与动脉的激素梯度,门静脉内最高浓度或最大静脉-动脉梯度的部位即可能为肿瘤的部位。一般来说,胰头部肿瘤引流入后上胰十二指肠静脉并进入门静脉近端;胰颈部肿瘤引流入较远端门静脉,接近脾静脉和肠系膜上静脉汇合处;胰尾部肿瘤引入脾静脉中段。如PP瘤多发生于胰头,故在门静脉近端PP浓度最高。
如果胰岛细胞弥漫性增生成为多发性微腺瘤,则于胰静脉床的多个部位均显示激素浓度或浓度梯度增高。如怀疑肝内转移,应同时采集肝静脉血,肝内转移灶使肝静脉血中激素浓度较门静脉血为高。PTPVS测定结果需根据门脉系统和胰腺的解剖予以正确评价,如结果不符合解剖关系,可能由于肿瘤破坏了静脉系统的正常分布;有时肿瘤内有吻合支存在,以致邻近肿瘤的静脉血内激素浓度正常。
电子内镜及超声内镜
已成为诊断消化系统疾病的重要手段。根据不同部位的需要分为胃镜、十二指肠镜、小肠镜、结肠镜、腹腔镜、胆道镜和胰管镜等。应用内镜可以直接观察消化道内腔病变,如溃疡、出血、炎症和肿瘤等。急诊胃镜检查对急性上消化道出血原因及部位的诊断起确诊作用。胃镜、结肠镜结合黏膜染色、细胞病理学检查能对早期胃癌及早期肠癌作出诊断。放大内镜能将局部病变黏膜放大10~100倍,可观察胃小凹和结肠黏膜腺管开口的形态特征。放大内镜结合色素内镜更有助于提高小癌灶、微小癌灶及异型增生的检出率。窄带成像(narrow band imaging,NBI)内镜利用窄带(415nm及540nm 窄带光)成像技术完成影像处理的电子内镜系统。该NBI内镜系统提高了对食管、胃和肠道病变表面的细微观察。共聚焦内镜(confocal endoscope)将激光扫描共聚焦显微镜整合于传统电子内镜的头端,并生成共聚焦显微图像。
每一合成图像大致代表组织标本的一个光学切面,可获得消化道实时组织病理图像,被称为“光活检”。在诊断Barrett食管、上皮内瘤样变和早期癌以及胶原性肠炎等疾病时,共聚焦内镜可对可疑病变进行靶向活检,提高病变检出率。内镜光相干成像技术(optical coherence tomography,OCT)是一种对消化道腔内深层显微结构进行快速实时显影的无创成像术。发射光波照射到组织表面,通过收集反射光线,测量延迟时间成像,其分辨率极高,达到了所谓分子显像的目的。
其他定位诊断
经皮肝穿刺脾静脉分段采血或选择性动脉钙刺激肝静脉采血可提高定位诊断阳性率,但因方法复杂,创伤大,临床应用受到限制。胰腺肿瘤转移的部位多在肝脏和附近淋巴结,需排除嗜铬细胞瘤,131I-MIBG(间碘苄胍)扫描有独到效果。术中超声检查(IOUS),结合体检使定位更加准确,其定位准确率为90%。
