2002年美国国家胆固醇教育计划(NCEP)成人治疗组第三次报告(ATPⅢ)建议。代谢综合征是多种并存的、有交互影响的危险因素组合,并且在美国越来越成为普遍存在的疾病现象。其特征为单一个体身上多种代谢危险因素的集聚。代谢综合征的病根(root causes)是超重(或肥胖)、活动减少以及遗传因素,与胰岛素抵抗密切相关。有遗传因素的个体倾向于发生胰岛素抵抗,在获得性因素如体内脂肪过量和活动减少出现时,就会引起胰岛素抵抗和代谢综合征。绝大多数有胰岛素抵抗的人表现为腹型肥胖。普遍认为,代谢综合征包含下列内容:
- 腹型肥胖
- 致动脉粥样硬化的血脂异常
- 血压升高
- 胰岛素抵抗和(或)葡萄糖耐量受损
- 血栓形成前状态
- 炎症发生前状态
这些危险因素组合与代谢综合征相关程度很高,难以将其对冠心病的致病作用一一分解开。毫无疑问,这些危险因素集聚必定促使冠心病发生,无论患者LDL-c水平的高低。从群体角度看,美国人群资料发现,代谢综合征患病率的上升,部分逆转了血清LDL-c胆固醇水平降低所带来的冠心病危险性下降的益处,这种益处曾经保持了30年之久。在冠心病早发方面,代谢综合征及其相关危险因素已经具有与吸烟同等重要的致病作用。此外,胰岛素抵抗同时患有代谢综合征又是2型糖尿病发病的重要危险因素之一。因此,ATPⅢ将代谢综合征放在能使致病力增强的重要地位。
代谢综合征的治疗首先是针对根本病因的治疗,即超重/肥胖和活动减少,均与胰岛素抵抗有关。其次是干预代谢性异常指标等危险因素,如致动脉粥样硬化血脂异常、高血压及血栓形成前状态。对危险因素的临床药物干预治疗取得了极大成功。但对超重/肥胖和活动量减少的干预措施潜力巨大,ATPⅢ积极推动这方面的举措,也是对患者胆固醇治疗控制项目的启动。
循证医学证据:代谢综合征增加了LDL胆固醇升高引起的危险性,主要致病因素与之相关。临床试验表明,干预、改善代谢综合征的3个主要组分——致动脉硬化血脂异常、高血压和血栓形成前状态,能够降低冠心病发生的危险性。
建议:应该更加重视在进行LDL降低治疗时,对代谢综合征干预的重要性。代谢综合征的治疗首先是改善、逆转根病因——超重/肥胖和活动减少,其他如脂代谢和非脂代谢危险因素也应采取合理的治疗措施。代谢综合征存在时,LDL治疗达标后还应继续强化干预。
绝大多数代谢综合征患者表现为超重或肥胖。临床研究发现,腹部肥胖与代谢综合征的其他特征性组分高度相关。如血清甘油三酯水平升高与腹部肥胖密切相关,包括边缘升高(150~199mg/dl)或≥200mg/dl。更高的甘油三酯血症水平与HDL-c降低并存。男性有胰岛素抵抗时,常常有HDL-c<40mg/dl;女性患代谢综合征时,HDL-c<50mg/ dl,是诊断指标。胰岛素抵抗还与高血压有中等强度的相关性。
空腹葡萄糖受损(IFG)时,空腹血糖值为110~125mg/dl,是胰岛素抵抗存在的标志,并常与其他代谢综合征组分并存。检测超重和肥胖者的空腹血糖水平是一项合理的选择方法。IFG患者中的一部分最终将发生2型糖尿病,糖尿病是冠心病的强致病因素。2型糖尿病是代谢综合征的典型表现。其他组分如胰岛素抵抗、血栓形成前状态和炎症发生前状态无法通过常规临床手段评估确定,而腹部肥胖时,这些组分常常存在。出于上述原因,代谢综合征的识别标准(Identification)为下表中所列组分中的3或4项。
代谢综合征的临床识别标准
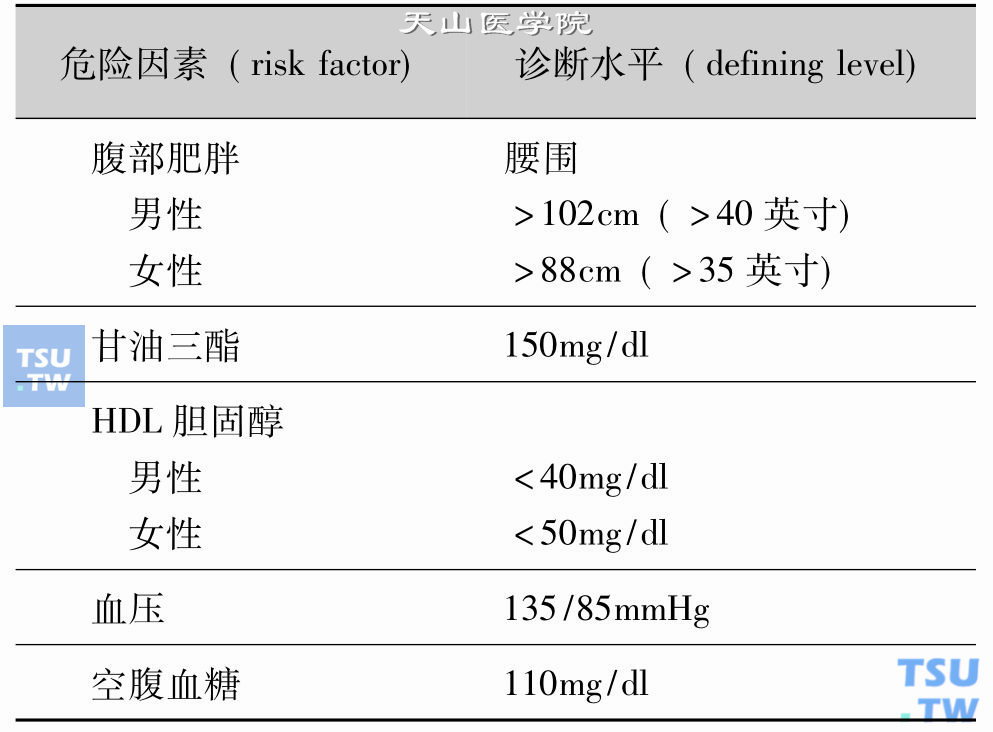
ATPⅢ专家组认为,没有充足的证据可以推荐供常规使用的方法,用于评价胰岛素抵抗(如血浆胰岛素水平)、炎症前状态(如高敏C反应蛋白,hsCRP)和血栓形成前状态(如纤维蛋白原或PAI-1),满足代谢综合征诊断的要求。一些男性,虽然腰围仅为边缘升高,如94~102cm(37~39英寸),也会发生代谢综合征的多个组分异常,这些个体主要因遗传因素产生胰岛素抵抗。同样,他们也能够从改变生活方式受益。
