病例与思考
患者,女性,50岁,因进行性呼吸困难1个月入院。该患1个月前无明显诱因出现呼吸困难,伴有咳嗽,咳白色泡沫样痰,量不多,未在意,未就诊。1个月来,患者呼吸困难症状进行性加重,现为明确诊治就诊。病程中无发热,无盗汗,无咯血,无心慌及心前区不适,饮食及睡眠良好,二便如常,发病以来体重减轻5kg。既往:否认吸烟史。家族史:其父因肺癌去世。查体:右下肺叩诊呈浊音,呼吸音弱。辅助检查:胸片:右侧胸腔积液。血常规、血沉未见明显异常。血清结核抗体阴性。
- 胸腔积液形成的机制是什么?
- 针对该患者下一步应行何检查?
- 关于胸腔积液的原因,应考虑与哪些疾病进行鉴别诊断?
组织间隙过量积液的病理现象称为水肿(edema)。当胸膜腔和腹膜腔中液体积聚过多,则分别称为胸腔积液(pleural effusion)与腹腔积液(ascites),是水肿的特殊形式。当积液中查到肿瘤细胞时,则分别称为恶性胸腔积液(malignant pleural effusion,MPE)及恶性腹腔积液(malignant ascites,MA)。本节将对水肿与胸、腹腔积液进行分别介绍。
水肿
肿瘤患者常常合并水肿,主要表现为皮肤紧张、发亮,按压后局部凹陷等,它既可以是肿瘤原发病的临床表现,也可以是手术、放疗等治疗手段后导致的并发症状。
病因
肿瘤本身或治疗导致的淋巴水肿:肿瘤细胞在生长、增殖、转移过程中,侵袭或堆积淋巴系统,形成淋巴结转移或淋巴管癌栓,导致淋巴回流受阻,引起水肿。同时,肿瘤治疗也可引起。例如,切除肿瘤的手术及放疗过程导致淋巴管和淋巴结分泌淋巴液的通路被损害,使淋巴管的运输能力明显降低,淋巴液增多,形成淋巴水肿。在美国,继发于肿瘤治疗是形成淋巴水肿的最常见原因,其中以继发于乳腺癌的淋巴水肿最为常见,约26%的乳腺癌患者可出现淋巴水肿,同时也可见于颈部、子宫内膜、外阴、头颈和前列腺等部位的肿瘤以及肉瘤和黑色素瘤治疗后。与肿瘤类型及其相关治疗相对应的淋巴水肿发生率已有报道,例如乳腺癌,如果合并手术和放疗,上肢水肿的发生率为6%~48%,如切除淋巴结的同时进行放疗,水肿的发生率将会处于上述范围的高值;而对于宫颈癌,治疗相关的淋巴水肿发生率为21%~49%。
肿瘤晚期低蛋白血症:晚期肿瘤患者由于营养不良及蛋白合成减少、分解增加常合并低蛋白血症,发生率可达30%以上,白蛋白是维持血浆渗透压的重要血浆成分,其低下将导致胶体渗透压明显降低,由此引起低蛋白性水肿。
深静脉血栓引起的水肿:肿瘤的直接侵犯、中心静脉导管的长期应用、化疗药物引起的内皮损伤、肿瘤细胞因子对血管内皮的破坏导致血管内皮受损;肿瘤患者的长时间卧床、肿瘤对血管的压迫造成血流减慢甚至停滞的血流动力学改变;肿瘤细胞促凝活性、肿瘤细胞与其他细胞相互作用导致的高凝状态均导致肿瘤患者极易发生深静脉血栓。在所有的恶性肿瘤患者中:15%的患者可能会出现有症状的静脉血栓栓塞性疾病;50%的患者可能出现无症状的静脉血栓。而血栓阻塞静脉管腔,使得局部血管内压力明显升高,出现局部软组织水肿。
其他:某些分泌性肿瘤本身也可以导致水钠潴留形成水肿,如脑垂体部位肿瘤、嗜铬细胞瘤及具有分泌醛固酮、抗利尿激素作用的其他肿瘤。
临床特点
发生水肿时,患者的皮肤(全身或局部)紧张、发亮,原有的皮肤皱纹变浅,变少或消失,或以手按压后局部发生凹陷,甚至有液体渗出。
淋巴水肿:淋巴水肿的症状和体征包括肢体感觉沉重或紧绷,疼痛或不适,活动受限,肢体围度增大(图5-10-1和图5-10-2),并且肿胀(部分或全部),肿胀可能会发生在邻近上象限的躯体部分。淋巴水肿的患者通常没有很严重的疼痛,皮色和皮温一般也是正常的。肿胀一般为单侧并包括手背和足背。皮肤的自然褶皱可能加深。患者表现为Stemmer征阳性,即手指和脚趾背部的皮肤不能提起或者只能很困难的提起。慢性淋巴水肿使局部皮肤发生淋巴纤维化,如乳突淋瘤、囊肿、瘘管以及角化过度;同时组织间隙中的体液长时间停滞会阻碍血液循环中的淋巴细胞和巨噬细胞发挥作用,发生感染的风险也大大增加,最典型的感染类型为蜂窝织炎。
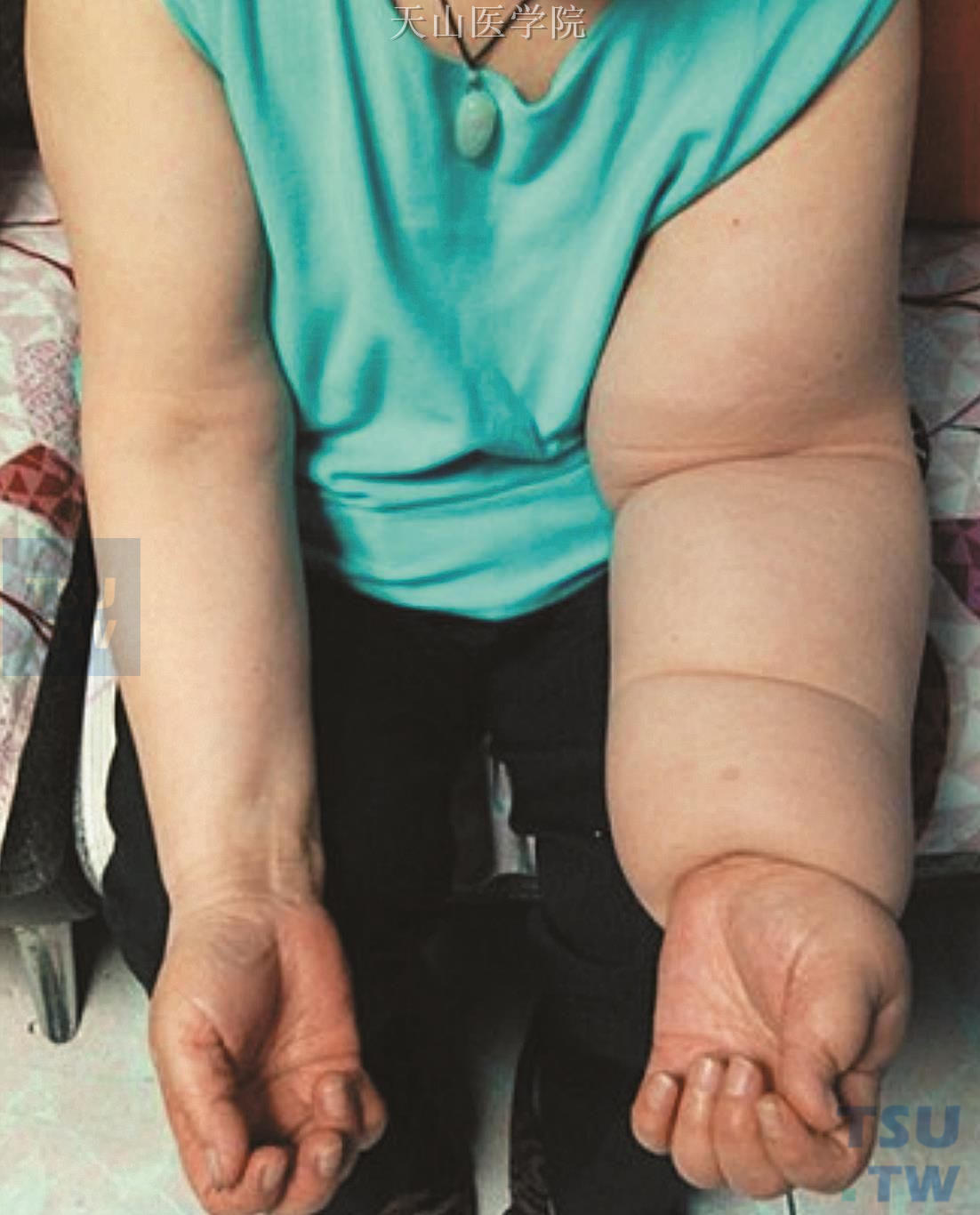
图5-10-1 上肢水肿
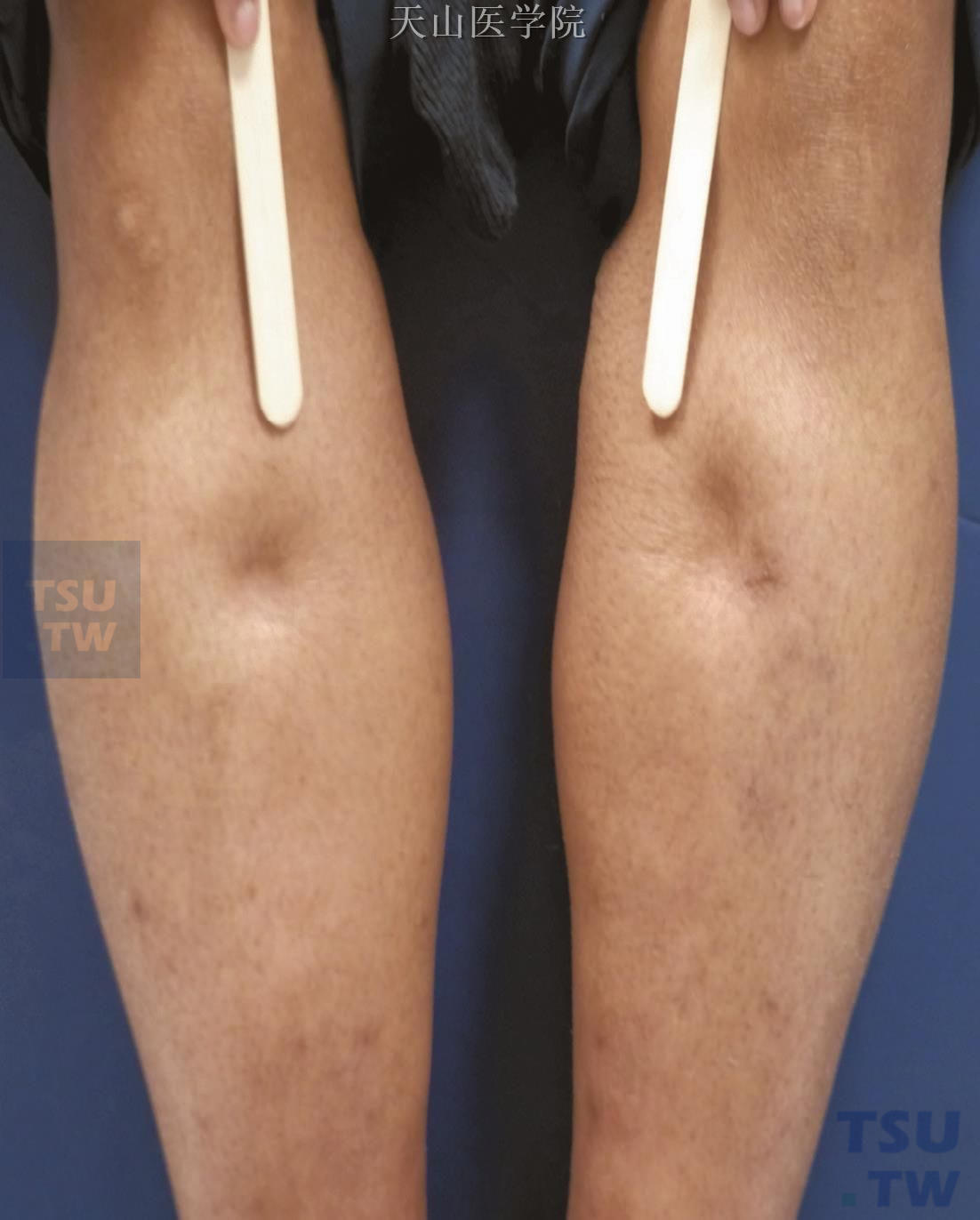
图5-10-2 下肢水肿
低蛋白性水肿:主要见于肿瘤晚期及白蛋白合成明显降低(肝癌)或大量丢失的患者。水肿的特点是先从足部开始逐渐蔓延至全身,与体位密切相关,站立位时受重力作用常常下肢水肿较重,而卧位时颜面部水肿可能较重,同时常伴有消瘦、恶液质。
深静脉血栓、肿瘤转移及肿瘤压迫引起的水肿:深静脉血栓、肿瘤转移及肿瘤压迫引起的水肿多为局部水肿,多发生于阻塞管腔的远端肢体,如四肢。深静脉血栓多伴有疼痛,也可合并出血。
诊断
根据临床表现即可诊断水肿。重点是明确水肿的原因以便进行针对病因的有效治疗。
其中,早期淋巴水肿往往容易被忽略。一般来说,对于同时接受手术与放疗,特别是大量的淋巴结被切除或者手术后的肢体感染扩散者,是淋巴水肿的高发人群。已报道的可明显增加发生胸部淋巴水肿危险的因素还包括较高的体质指数以及肿瘤的生长位置在外上象限。存在发生淋巴水肿危险的肿瘤患者应该进行包括淋巴的基线长度和体积测量的治疗前评估。评估包括对皮肤的严格检查,疼痛水平的测量,Stemmer征的检查。如果可能的话拍摄和测量淋巴的尺寸和体积并记录均有助于淋巴水肿的早期诊断。一般当淋巴积液量增长10%,淋巴水肿就有可能出现。对于肿瘤患者,发生淋巴水肿的危险是终生的。这种隐患可以在治疗时发生,也可能是几十年以后发生。无论如何,必须排除循环或代谢疾病导致的。
低蛋白性水肿可通过检测血清白蛋白水平得到明确诊断;血栓性水肿可通过血管彩超明确;肿瘤转移及肿瘤压迫所致水肿可通过相应部位影像学检查协助诊断。
恶性胸、腹腔积液
病因
总的来说,腺癌是引起恶性胸腔积液(MPE)的最常见病理类型。同时肺癌是导致恶性胸腔积液最常见的肿瘤类型,约占1/3左右,其次是乳腺癌(25%)、淋巴瘤(10%)、卵巢癌(5%)、胃癌(2%)、未确定肿瘤来源(7%)、其他情况(14%)。导致恶性腹腔积液(MA)最常见的肿瘤是卵巢癌(37%),其次是胰腺癌(21%)、胃癌(18%)、食管癌(4%)、结肠癌(4%)、乳腺癌(3%)。
发病机制
在正常人体中,血管内液体不断地从毛细血管小动脉端滤出至组织间隙成为组织液,另一方面组织液又不断从毛细血管小静脉端回吸入血管中,两者通常保持动态平衡。组织液的生成与吸收遵循Starling定律,即:
细胞外液体积=通透系数[(平均毛细血管内压力-平均组织间液压力) -(血浆渗透压-间质渗透压)]-淋巴液流量
当Starling定律中各项参数发生变化时,即可发生胸腹腔积液。
(一) 毛细血管通透性增加:肿瘤细胞侵袭毛细血管壁,炎症直接破坏或受损细胞释放各种酶、补体以及生物活性物质等,致使毛细血管通透性增加,大量含有蛋白质及细胞的液体进入浆膜腔。
(二) 毛细血管静水压增高:充血性心力衰竭、肾衰竭、大量输液超过了肾脏排泄功能等情况下,血管内液体容量增加;血栓、癌栓形成,可使局部静脉回流受阻,静脉血压增高。
(三) 血浆胶体渗透压降低:严重的肿瘤消耗、营养不良、肾病综合征等导致低蛋白血症,血浆胶体渗透压降低,引起水肿的血浆蛋白临界含量为15g/L。
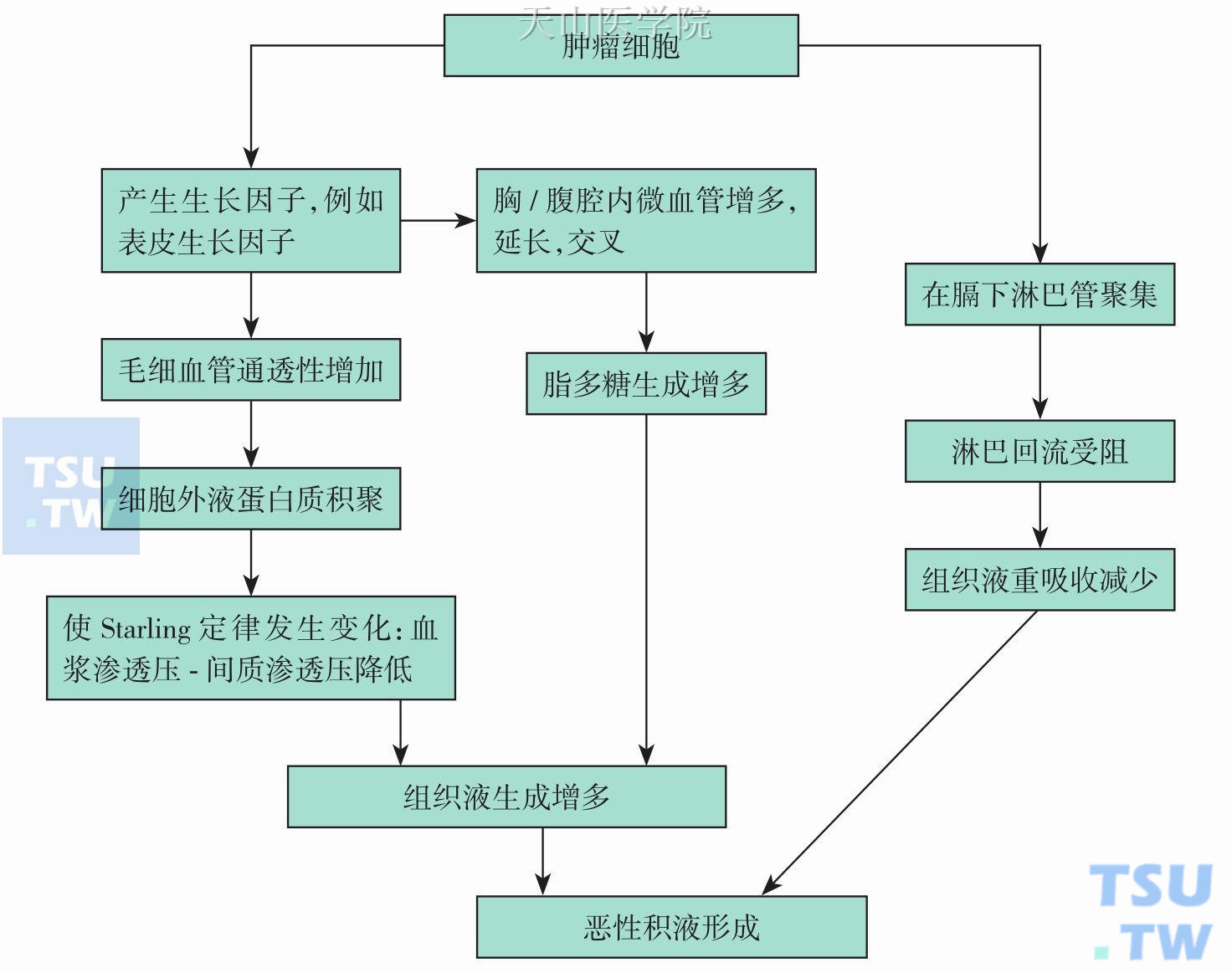
图5-10-3 恶性胸、腹腔积液发病机制
(四) 淋巴回流受阻:全身静脉高压、癌细胞阻塞淋巴管可阻止淋巴回流,加重水肿。
(五) 其他:当严重水肿,如大量胸腹腔积液情况下,循环血量减少,刺激肾素-血管紧张素-醛固酮系统,导致水钠潴留,进一步加重水肿,见图5-10-3。
临床特点
(一) 症状
1. 原发基础疾病的相应症状:胸、腹腔积液的出现多伴有基础疾病,包括肺、肝脏、心、肾等,例如原发病为肺癌时,患者可出现咳嗽、咯血、喘鸣、发热等临床表现。原发病为肝硬化时,患者存在食欲减退、乏力、腹胀、腹痛、腹泻、消化不良等消化系统症状。
2. 胸、腹腔积液引起的症状
(1) 胸腔积液:少量胸腔积液可无明显症状或仅有胸痛,并随呼吸运动疼痛加剧。胸腔积液300~500ml以上时,可感胸闷,轻度气急,活动耐量下降;随着胸腔积液增多,胸闷、气急逐渐加剧;大量胸腔积液时,可出现呼吸困难和心悸,但胸痛缓解或消失。
(2) 腹腔积液:少量腹腔积液的常见症状有腹部饱胀感、食欲缺乏或恶心等。大量腹腔积液可出现明显腹胀、腹壁紧张、呼吸困难等症状。
(二) 体征
积液体征与积液量多少有关。
1. 胸腔积液:少量胸腔积液时,可无明显体征,或仅有因胸痛所致患侧胸部运动受限,胸式呼吸运动减弱,患侧可闻及胸膜摩擦音及呼吸音减弱;中等量以上胸腔积液时,患侧叩诊浊音,呼吸音减弱,触觉语颤减弱;大量胸腔积液可引起呼吸浅快,呼吸运动受限,肋间隙饱满,气管及心脏向健侧移位。
2. 腹腔积液:成人少量腹腔积液(约500ml)须在膝肘位叩诊方能证明,腹腔积液量≥1000ml时可出现移动性浊音。腹围的定期测量有助于腹腔积液消长的判断。国际腹腔积液协会根据腹腔积液临床表现及其程度,将腹腔积液分为1~3级,见表5-10-1。
表5-10-1 国际腹腔积液协会腹腔积液分级

续表

诊断
(一) 影像学检查
1. 胸腔积液:胸腔积液超过200ml时可通过正侧位胸片检测出,肺部CT可检测出更少量的胸腔积液。而对于有经验的医生而言,胸腔积液彩超可能更优于肺部CT,可检查出少至5ml的胸腔积液。胸部MRI可用于检测存在恶性胸腔积液患者的胸壁有无肿瘤侵及。
2. 腹腔积液:腹部彩超、腹部CT、腹部MRI等均可检测出少量的腹腔积液。其中腹部彩超因价格低廉,所以最为常用。
(二) 积液检查
1. 胸腔积液:胸腔积液检查包括有细胞计数、蛋白量、乳酸脱氢酶(lactate dehydrogenase,LDH)、葡萄糖、pH、淀粉酶、胆固醇、甘油三酯以及细胞学检查。这些指标结果有助于明确恶性胸腔积液的来源,例如淀粉酶水平升高可能由于食管破裂或胰腺癌。也可以反映预后,例如葡萄糖水平<60mg/dl 及pH<7.35时可能提示预后不良,这是因为它们反映了肿瘤负荷较大。当可疑存在淋巴瘤时,还需要进行流式细胞学检测。对于间皮瘤,胸腔积液的间皮素水平是非常有用的。另外,近期一项综述提出胸腔积液生物学标志物包括癌胚抗原(carcinoembryonic antigen,CEA)、Ber-EP4以及钙结合蛋白对于鉴别间皮瘤具有非常重要的作用。
另外,针对于原发病为肺癌的患者,可针对胸腔积液细胞进行表皮生长因子受体(epidermal growth factor receptor,EGFR)基因突变的检测,可指导抗肿瘤分子靶向治疗。
2. 腹腔积液:腹腔积液检查包括有细胞计数、蛋白量、细菌培养、胆红素、淀粉酶、甘油三酯、葡萄糖、细胞学等。另外针对腹腔积液,需计算一项非常重要的指标:血清腹腔积液蛋白梯度(serumascites albumin gradient,SAAG),计算公式为:SAAG=血清白蛋白(g/L) -腹腔积液白蛋白(g/L),当SAAG数值>11g/L时,通常表明腹腔积液与门脉高压相关(约占97%),可指导利尿剂的应用。引起不同SAAG腹腔积液的病因见表5-10-2。
表5-10-2 引起不同SAAG腹腔积液的病因

(三) 活检
通过积液的细胞学检测,仍有一部分患者无法确定恶性积液的来源,需进一步行胸膜活检或腹腔镜下活检以明确诊断。通过积液检测联合活检,确诊率可升至90%以上。
小结
水肿是肿瘤患者常见的并发症,胸腔积液及腹腔积液是水肿的特殊形式。当积液中查到肿瘤细胞时,则分别称为MPE及MA。它既可以是由原发肿瘤局部压迫、侵袭引起,也可以是由肿瘤继发的低蛋白血症、深静脉血栓及内分泌紊乱等因素引发。水肿主要以皮肤紧张发亮,原有的皮肤皱纹变浅、变少或消失,手指按压后局部发生凹陷,Stemmer征阳性为临床表现。MPE及MA除存在原发基础疾病的相关症状外,随着积液量不同,表现为不同程度的胸闷、呼吸困难、腹胀等症状。可通过彩超、CT、MRI等检查确定恶性积液的存在,同时需进一步针对积液进行细胞计数、蛋白量、细胞学等检查,其中对于腹腔积液,需检测SAAG的值。必要时需行活检以明确恶性积液的来源。
思考题答案
1. 胸腔积液形成的机制是:
- 毛细血管通透性增加;
- 毛细血管静水压增高;
- 血浆胶体渗透压降低;
- 淋巴回流受阻;
- 其他:如大量胸腹腔积液情况下,循环血量减少,刺激肾素-血管紧张素-醛固酮系统,导致水钠潴留,进一步加重水肿。
2. 针对该患者,下一步应行的检查有:如血常规、凝血常规、血生化、心电图等常规检查未见异常,给予行胸腔穿刺引流术。针对胸腔积液行细胞计数、蛋白量、乳酸脱氢酶、葡萄糖、pH、淀粉酶、甘露醇、甘油三酯以及脱落细胞学检查。
3. 该患者为单侧胸腔积液,未见全身水肿,考虑为局部因素所致可能性大。故考虑病因可能有:肺结核、肺炎、肺癌、胸膜癌、恶性肿瘤胸膜转移等情况。
(贾琳 李薇)
