病例与思考
患者,男性,52岁,缘于1年前无明显诱因出现鼻塞、右耳耳鸣,就诊于当地医院,以“鼻炎”诊断治疗约半年,症状时重时轻。6个月前,患者因鼻塞、右耳耳鸣进一步加重,伴有头痛、右面颊麻木不适就诊,行鼻咽MRI及鼻咽镜活检,病理诊断为(右侧鼻咽)非角化性鳞状细胞癌,确诊为鼻咽鳞状细胞癌、双颈淋巴结转移癌,给予调强根治性放疗及同步化疗。放疗剂量为76Gy,单药紫杉醇同步化疗7次。2个月前患者因口腔疼痛,不能进食固体食物,再次入院。口腔查体:双唇红肿,舌右侧可见大片溃疡。血常规检查白细胞(WBC)0.3×109/ L,血小板(PLT)70×109/L,血红蛋白80g/L。入院时,患者烦躁、焦虑,不愿与任何人沟通,抵触口腔护理。
- 该病例中,导致患者发生口腔黏膜炎的致病因素有哪些?
- 根据WHO口腔黏膜炎分级,评估患者入院时口腔黏膜炎的严重程度?
- 对于该患者口腔黏膜炎的治疗,您还有哪些好的建议?
黏膜炎(mucositis)是一种黏膜的炎症反应,通常是指肿瘤治疗引起的口腔和(或)胃肠道的炎性病变和(或)溃疡性病变。目前被认为是肿瘤患者最难以忍受的治疗相关不良反应,也是恶液质患者常见的不良结局。黏膜炎所导致的疼痛、出血、感染、溃疡等相关症状,严重影响患者的生活质量,阻碍患者的营养吸收,妨碍肿瘤治疗方案的完成,同时延长患者的住院时间,造成医疗资源的浪费(图6-7-1)。流行病学研究显示,肿瘤患者中口腔黏膜炎的发生率为30%~40%,接受放疗的恶性头颈部肿瘤患者黏膜炎的发生率为80%,接受大剂量化疗和造血干细胞移植患者口腔和胃肠道黏膜炎的发生率为100%,营养不良及有烟酒嗜好的肿瘤患者黏膜炎的发病风险较高。
发病机制
化疗及放疗所引起的黏膜炎有相似的细胞学发展过程,但二者生物学途径却并不相同。化疗是全身性的治疗,而放疗只影响特定的身体部位。此外,化疗与放疗在治疗的动力学方面也有明显差异,这些差异直接影响临床治疗的过程。化疗所诱导的黏膜组织损伤倾向于急性过程,一般在化疗后的4~7天出现,2周内可恢复,而放疗诱导的黏膜炎发生于放疗累积剂量达15Gy(放疗10天左右),在累积剂量达30Gy时,出现严重的黏膜损伤,持续数周甚至数月。
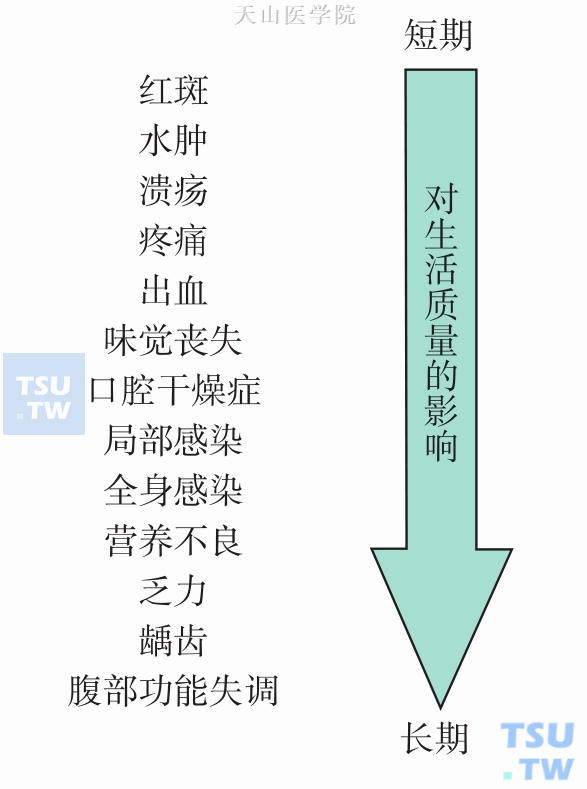
图6-7-1 口腔黏膜炎对患者生活质量的影响
头颈部肿瘤的患者接受放化疗联合治疗后,口腔黏膜炎(oral mucositis,OM)出现时间早,持续时间长,严重程度更高。目前认为黏膜炎是一个以黏膜损伤为基础的复杂的病理生理过程,Sonis及世界其他口腔健康专家经过了多年的研究及总结,提出了黏膜炎发生及发展的理论模型,将黏膜炎的发展分为五个阶段(图6-7-2):
(一) 启动期(initiation)
是黏膜炎发生的第一阶段,放化疗直接导致DNA的损伤,或间接通过活性氧簇造成细胞的损伤。
(二) 信号的产生及上调期(upregulation and message generation)
在活性氧簇、化疗、放疗的作用下,NF-κB的转录上调,炎症因子被激活,如TNF-α、IL-1、IL-2和IL-6等,酸性神经磷脂酶和神经酰胺合酶活化,黏膜下内皮细胞和成纤维细胞的凋亡。
(三) 放大和信号转导期(Signaling and amplification)
最初受损伤细胞释放的炎症因子通过激活TNF-α、NF-κB和神经磷脂而破坏更多的组织。
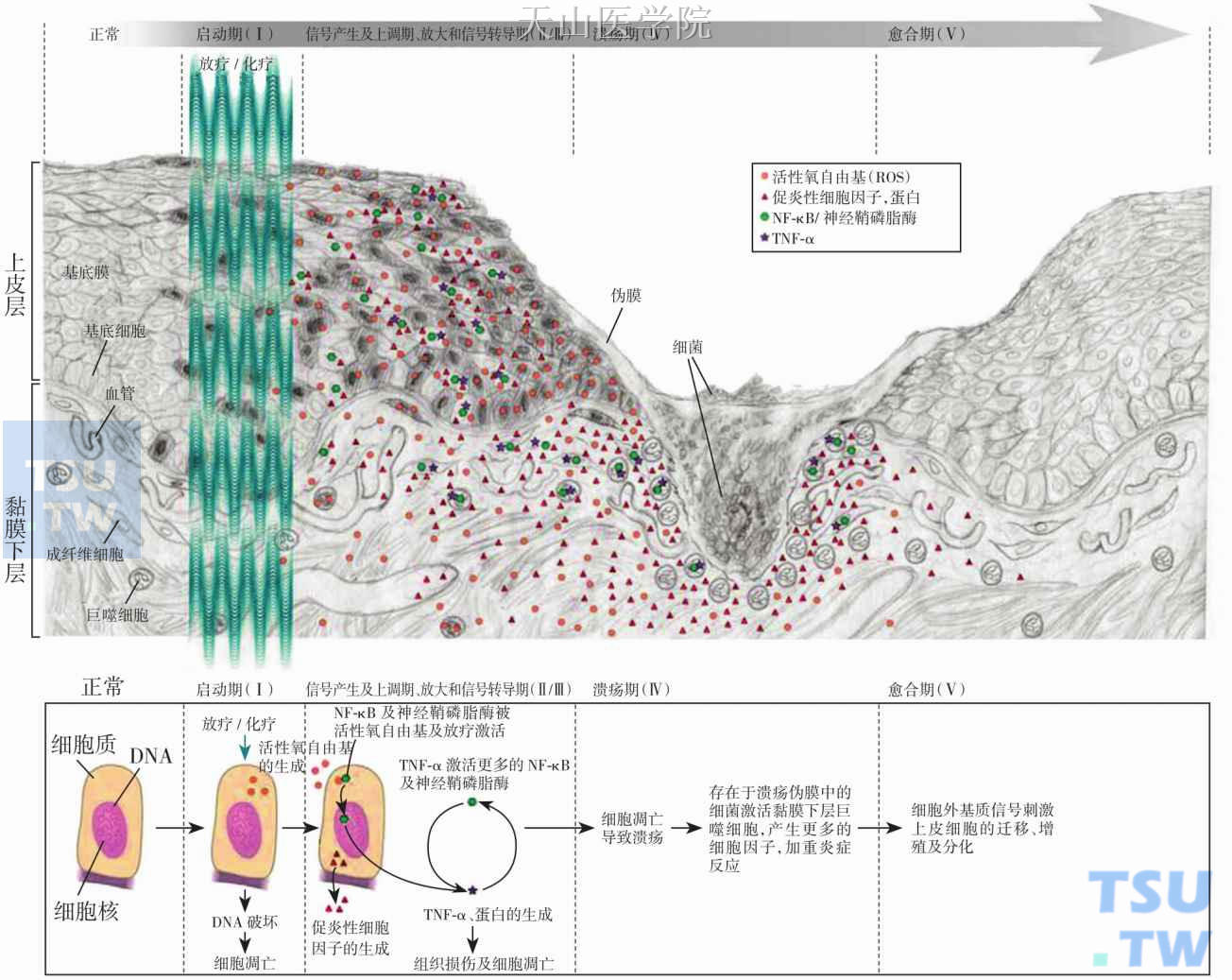
图6-7-2 黏膜炎病理生理过程的五个阶段。黏膜炎病理生理过程可分为五个阶段:启动期、信号产生及上调期、放大和信号转导期、溃疡期、愈合期
(四) 溃疡期(ulceration)
炎症反应及组织的损伤进一步 导致了溃疡的发生。口腔细菌定植并侵蚀结缔组织和细胞壁成分,激活巨噬细胞,产生了额外的炎症细胞因子,形成了由炎症细胞因子介导的组织损伤的恶性循环。
(五) 愈合期(healing)
上皮细胞迁移覆盖溃疡面,黏膜恢复正常,但是周围环境已经改变并且不能够恢复至最初的正常状态。
以上5个阶段可同时或周期性的发生,而黏膜组织在经历了上述过程后,即使溃疡完全愈合,再次发生相关并发症的风险也随之增加。对于白细胞减少症的患者,上述过程可导致细菌侵入到体循环内,形成菌血症或败血症。
危险因素
黏膜炎的发生、发展是许多相关因素共同作用的结果,目前的研究成果已经确认了其中的一些危险因素,而更多的危险因素仍有待于更进一步的研究。目前已经被确认的危险因素主要分为两类,包括患者相关因素及治疗相关因素。
患者相关因素
患者相关危险因素包括患者的年龄、性别、身体的营养状况、口腔的健康与清洁、唾液腺分泌功能、肾功能、吸烟史、患者早期治疗的情况及是否存在其他合并症等。43%~53%的肿瘤患者存在长期的营养物质摄入不足,同时肿瘤细胞的高代谢,蛋白质消耗增加,导致负氮平衡,不能进行充足的蛋白质合成以维持组织细胞的更新,而更新速度较快的胃肠黏膜组织将首当其冲受到影响,引起胃肠道黏膜上皮细胞DNA含量减少,蛋白质合成及细胞增生减弱,黏液层变薄,导致黏膜萎缩及继发性黏膜酶活性下降。肠黏膜及其分泌消化液的腺体将受到影响,出现黏膜水肿、消化吸收不良等不良症状及体征。此外,胃肠道黏膜亦需要充分的营养物质来维持其完整性,发挥其屏障功能,而营养物质匮乏时则容易导致屏障功能减退、细菌移位,进而加重炎症反应。
近年来的研究更加关注基因因素在黏膜炎发生过程中的重要作用。目前最广泛的研究显示,黏膜炎发生的遗传学危险因素与化疗代谢相关基因有关。Schwab等人评价了与氟尿嘧啶毒性代谢相关的三种多肽,他们发现即使黏膜炎患者的二氢嘧啶脱氢酶(dihydropyrimidine dehydrogenase,DPYD)的敏感性较低(仅7.7%),但DPYD仍与口腔黏膜炎的发展明显相关,其他的临床研究也有相似的发现。
治疗相关因素
导致黏膜炎发生及影响黏膜炎严重程度的治疗相关危险因素包括治疗的种类、药物的剂量、全身化疗的时间表、放疗的照射部位及照射剂量,以及放化疗的联合应用等。一些化疗药物对于黏膜具有严重损害作用,例如蒽环类和紫杉类等烷化剂以及以叶酸为基础的甲氨蝶呤等。影响DNA合成的化疗药物对胃黏膜具有特殊的毒性,40%患者在接受氟尿嘧啶治疗后出现口腔黏膜炎,并且10%~15%的患者可发展为Ⅲ~Ⅳ级炎症反应。含有美法仑的化疗方案与较高的口腔黏膜炎发病率相关,中性粒细胞开始减少的中位时间为细胞毒性治疗开始的12天,此时出现的黏膜炎最严重。而最严重的黏膜炎与中性粒细胞的最低点无明显相关性。研究显示,造血干细胞移植后黏膜炎的发生率为85%~95%,异基因移植患者较自体移植患者发生的黏膜炎更加严重。头颈部肿瘤患者黏膜炎的发生率大于50%,当联合化疗或造血干细胞移植后,黏膜炎的发生率明显增加。
此外,肿瘤本身的生物学活性也是口腔黏膜炎发生的危险因素。肿瘤的实质与间质中的分子可直接影响细胞的行为。肿瘤衍生的多肽及蛋白质产物可以直接改变正常细胞对放化疗的反应。而肿瘤与宿主之间的相互作用,如肿瘤如何造成毒性风险,及治疗过程中肿瘤细胞凋亡的产物如何影响肿瘤患者等过程仍有待于进一步研究。
评估
对于口腔黏膜炎的预防及治疗来说,准确、充分的口腔状态的评估至关重要。Jaroneski研究结果显示,适当的评估是对口腔黏膜炎患者最重要的临床干预手段。口腔状态的评估是一个持续性的过程,评估结果是制订治疗方案的重要依据。肿瘤患者的常用的口腔状态的评估工具包括世界卫生组织评分标准(World Health Organization Grading System,WHOGS)、口腔评估指南(Oral Assessment Guide,OAG)、口腔黏膜评估等级(Oral Mucosa Rating Scale,OMRS)、口腔黏膜炎指数(Oral Mucositis Index,OMI)及口腔黏膜炎评估量表(Oral Mucositis Assessment Scale,OMAS)等,其中WHO分级标准最为常用,见表6-7-1。由于医护人员直接观察患者的胃肠道黏膜损伤存在较大困难,因此放、化疗所导致的胃肠道黏膜炎发病机制尚未完全阐明,目前尚缺乏统一的评定标准。
表6-7-1 WHO口腔黏膜炎分级

口腔黏膜炎的评估工具很多,但没有任何一种评估工具能够得到广泛的认可。Barry Quinn等人分析了目前可选用的口腔黏膜炎评估工具,形成了对口腔黏膜炎的综合评估建议:口腔黏膜炎应该有一个全面的基线评估工具;应当使用一个标准化的评估工具或几个评估工具的联合使用进行常态化的评估;评估内容应包括躯体层面、功能层面及主观层面的相关因素;主观层面的评估优先于躯体层面的评估;关注患者的自我感觉,联合应用疼痛评估法;评估工具应该是被验证过的,易于使用的,且对患者来说是舒适的;使用评估工具的训练及监测是成功监测口腔黏膜炎的关键要素。
临床表现
黏膜炎是最易导致机体衰弱的细胞毒性副作用,黏膜损伤不仅累及口腔,甚至侵犯全消化道黏膜及其他的黏膜组织,导致患者生活质量的明显下降。疼痛是口腔黏膜炎常见的症状,自体干细胞移植后最困扰患者的症状亦是黏膜炎引起的口腔疼痛。疼痛源于上皮细胞的剥落、溃疡以及水肿。口腔疼痛常导致进食及吞咽困难、口干、感染、溃疡、出血、味觉丧失、语言表达障碍等。胃肠道黏膜炎常导致腹痛、腹胀、恶心、呕吐、腹泻等,亦可引起脱水、电解质紊乱,进而引起营养状态的进一步恶化并增加药物肾毒性,症状严重者将被迫终止化疗甚至继发感染导致死亡。图6-7-3为Ⅲ度(WHO分级)口腔黏膜炎。
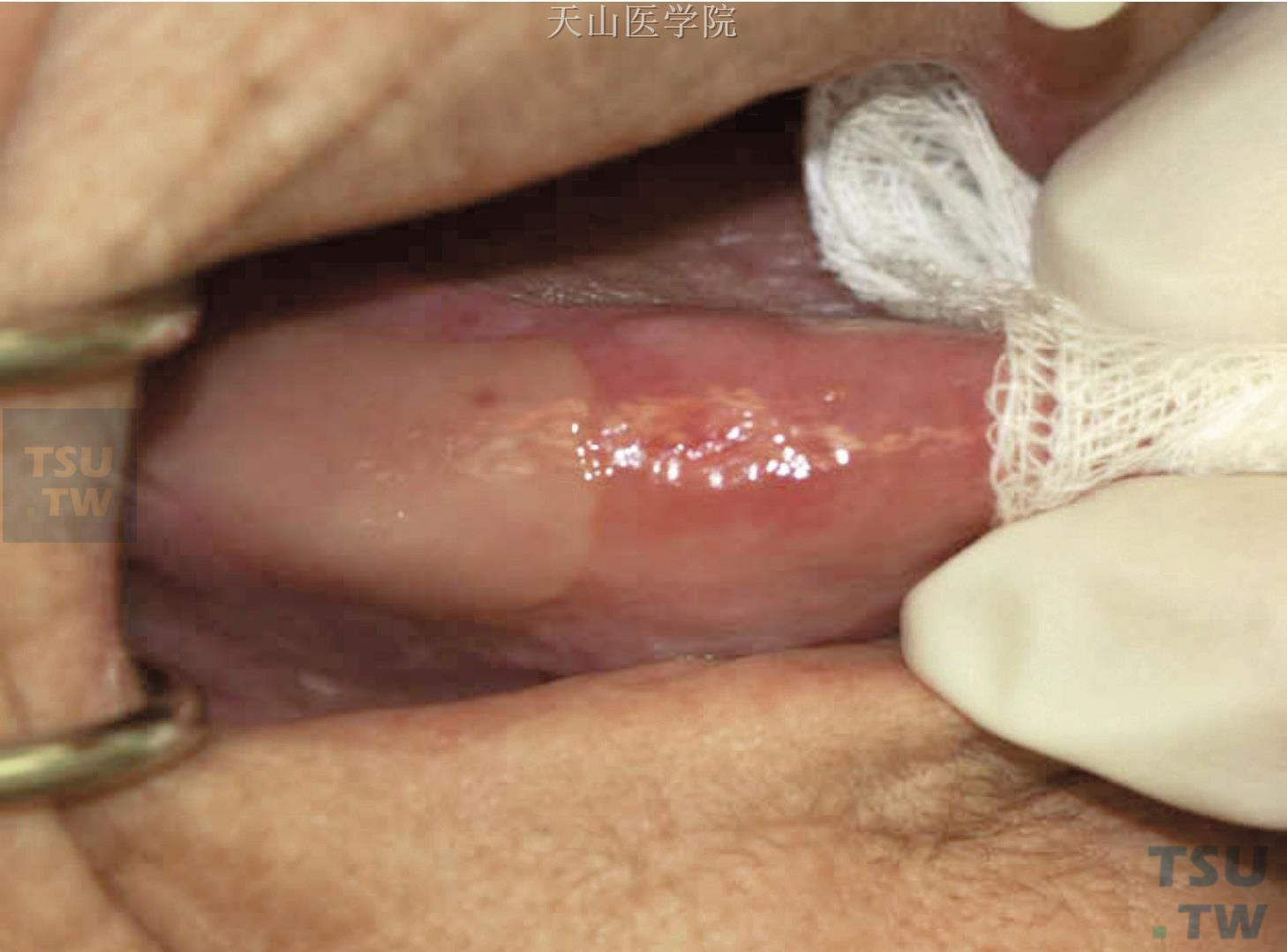
图6-7-3 口腔黏膜炎患者,舌右侧可见被覆伪膜的大片溃疡,舌左侧也有相似的改变。患者不能进食固体食物,根据WHO分级原则属Ⅲ度口腔黏膜炎。此改变出现在接受大分割放疗后的3个月
临床观察发现黏膜萎缩和毛细血管扩张增加了疼痛和(或)坏死的风险。黏膜炎导致系统性的免疫抑制,常常是感染入侵的门户,超过70%的接受骨髓抑制性或重度骨髓抑制性方案治疗的患者,因黏膜屏障削弱、溃疡和局部微生物移生而发生全身性感染,后者既有骨髓抑制又有Ⅲ~Ⅳ级黏膜炎的不良预兆。Elting等人的研究明确阐述实体肿瘤伴有口腔或胃肠道黏膜炎的患者较未出现黏膜炎患者感染及感染相关的死亡率增加3倍。
预防与治疗
在全面评估肿瘤患者黏膜炎发生的危险因素及黏膜炎严重程度的基础上,积极进行黏膜炎的预防与治疗,对于提高肿瘤患者生活质量及延长患者生存期均有积极意义。
预防措施
对于具有黏膜炎发生的高危因素的患者,需针对患者情况制定1份标准的预防程序。抗癌治疗前的预防要点包括:①治疗龋齿和其他牙齿疾病;②对患者进行健康教育;③制定每日口腔护理常规。抗癌治疗开始后的预防要点包括:①由患者和专业照护人员规律地检查口腔;②根据患者情况选用软毛牙刷或棉签,每餐后和睡觉前清洁牙齿和牙龈,刷牙后使用不含乙醇的漱口液(如生理盐水)漱口;③每2~3小时用生理盐水漱口,以保持口腔湿润;④每日使用牙线,血小板减少患者除外;⑤如有义齿,每日取下清洗,入睡前取下义齿;⑥避免刺激,例如烫的食物和饮料、辛辣食物及烟酒等;⑦提供舒缓保护性措施,如润滑嘴唇、局部麻醉和镇痛;⑧积极治疗黏膜炎的症状和口腔感染;⑨保持良好的营养状态。
局部治疗
1. 抗菌制剂
黏膜炎的发生导致患者局部和(或)全身感染发生的概率增加,至今仍没有足够的证据支持口含抗菌制剂对口腔黏膜炎有预防作用。目前的研究结果证实多黏菌素(多肽类抗生素)、妥布霉素(氨基糖苷类抗生素)、两性霉素(抗真菌类抗生素)糊剂或锭剂(PTA)及碘附溶液等抗菌制剂对口腔黏膜炎有确切作用,能够广泛清除口腔微生物,预防和治疗感染。
2. 黏膜保护剂
(1) 硫糖铝:硫糖铝是一种蔗糖的铝盐,需要在酸性的环境下才能激活,临床常用于治疗胃及十二指肠球部的溃疡。从1985年起,8项随机临床试验报道了应用硫酸铝治疗头颈部肿瘤患者治疗过程中出现的黏膜炎,但在近期的随机对照研究中发现应用硫糖铝治疗放疗相关性的黏膜炎并未获益,与微粒化的硫糖铝、盐及苏打水之间无差异。2013年,MASCC/ISOO黏膜炎指南(MASCC/ISOO Mucositis Guidelines)中建议硫糖铝漱口液不用于预防及治疗肿瘤患者化疗相关性口腔黏膜炎(Ⅰ级证据),但也同时建议硫糖铝灌肠可以用于治疗放疗导致的出血性的直肠炎(Ⅲ级证据)。
(2) 蜂蜜:蜂蜜具有高黏滞性,呈酸性,高渗,吸水性强,富含矿物质及维生素,其中的葡萄糖氢化酶能将葡萄糖转化为葡萄糖酸和过氧化氢,因此,蜂蜜具有抑制细菌生长和促进伤口愈合的作用。Melanie Charalambous等人对蜂蜜治疗放疗诱导的口腔黏膜炎的疗效的相关研究进行了综合的分析,结论指出:蜂蜜使用简单、耐受性好、价格低廉,对口腔黏膜炎有明显疗效,但目前仍需要大规模的多中心的随机试验来支持这一结论。
3. 冷冻疗法
研究表明在静脉注射5-Fu时,口含冰块30分钟,可使口腔迅速冷却,局部血管收缩,血流量减少,从而减少细胞毒性药物对局部黏膜的损伤。2013年MASCC/ISOO指南推荐30分钟的口腔冷冻疗法可用于预防静脉注射5-Fu化疗导致的口腔黏膜炎(Ⅱ级证据),并建议将口腔冷冻疗法用于预防应用大剂量美法仑导致的口腔黏膜炎(Ⅲ级证据)。
4. 激光治疗
低强度激光治疗是预防、治疗口腔黏膜炎,并能够有效缓解口腔疼痛的治疗方式。治疗机制尚未明确,可能与低强度激光治疗能够减少导致黏膜炎的活性氧簇或者前炎症反应因子的释放有关。Heliton S. Antunes的Ⅲ期临床试验结果表明,接受联合放、化疗治疗的头颈部鳞状细胞癌患者,预防性的进行低强度激光治疗,可以有效降低Ⅲ~Ⅳ级黏膜炎发生的风险,提高患者的生活质量。Figueiredo AL等人的Meta分析结果也证实低能量激光治疗对Ⅲ级以上的口腔黏膜炎具有明显的预防作用。
5. 细胞集落刺激因子(GM-CSF)
GM-CSF是人体细胞产生的糖蛋白,包括一些造血环境中的细胞,如成纤维细胞、内皮细胞及免疫系统细胞等。在4项研究中GM-CSF对于口腔黏膜炎的作用是相冲突的,然而,在一项接受大剂量化疗的移植患者预防性应用GM-CSF漱口液的随机对照研究中和一项应用GM-CSF治疗口腔黏膜炎的研究中发现,GM-CSF对于口腔黏膜炎无明显治疗作用。2013年MASCC/ISOO指南指出,对于进行造血干细胞移植的患者不建议应用GM-CSF漱口液预防口腔黏膜炎。
全身给药
1. 重组角质细胞生长因子(recombinant keratinocyte growth factor,KGF/帕利夫明)
帕利夫明是一种最新型的制剂,被批准用于预防黏膜炎的发生。帕利夫明可刺激胃肠道上皮细胞的增殖、分化及迁移。目前帕利夫明被美国FDA批准仅用于准备接受干细胞移植的恶性血液病患者接受骨髓细胞清除(myeloablation)治疗时。也有一些证据可以证明帕利夫明对其他病因所导致的黏膜炎也有效,如头颈部肿瘤的患者,及使用5-Fu及四氢叶酸治疗的肿瘤患者。
2. 谷氨酰胺(glutamine)
谷氨酰胺是一种细胞有丝分裂所必需的氨基酸,为黏膜上皮细胞主要的能量来源,并可通过减少致炎细胞因子及与其相关的凋亡而抑制黏膜屏障损伤。它也可以通过成纤维细胞和胶原的结合力而增加黏膜的修复能力,从而加快黏膜保护屏障在创伤后的愈合。Jody E. Noe对L-谷氨酰胺在预防及治疗黏膜炎及恶液质方面的作用进行了分析并得出结论,口服谷氨酰胺是一种安全、有效的治疗措施。Stephanie Beutheu等人的研究也证实谷氨酰胺可以用于预防甲氨蝶呤(MTX)诱导的肠黏膜屏障的破坏。
3. 氨磷汀(amifostine)
氨磷汀是一种有机的硫代磷酸盐,进入体内后形成WR-1065。WR-1065对正常组织有更高的选择性,进入正常细胞后能灭活氧自由基、活化的铂类及烷化剂,可作为细胞毒性治疗之间的正常组织的保护剂。1999年,氨磷汀被美国FDA批准用于头颈部肿瘤术后放疗导致的口干症的预防。Veerasarn等人的临床试验证实氨磷汀可以明显减少急性及慢性口干症的发生。对于接受标准剂量放疗的直肠癌患者,在每日放疗前给予静脉注射氨磷汀(≥340mg/m2)能够预防放射性直肠炎。
对症支持治疗
1. 疼痛治疗
局部处理可使用镇痛性漱口液(利多卡因、苯佐卡因等)含漱。低强度激光能引发黏膜细胞内的光化学反应,能促进创口愈合并减轻疼痛。全身性用药一般采用阿片类止痛药物、非阿片类止痛药物或联合应用的方式。研究证实,吗啡可用于治疗造血干细胞移植患者出现的口腔黏膜炎相关疼痛,也有指南建议芬太尼透皮贴剂能有效治疗接受大剂量化疗患者的口腔黏膜炎相关疼痛。心理疗法一直被倡导与药物疗法联合使用,松弛和想象训练能有效降低患者的疼痛程度。
2. 口干的治疗
接受放化疗的肿瘤患者常常出现一过性或永久性的口腔干燥和唾液分泌减少。唾液分泌减少可加重组织的炎症反应,增加局部感染的风险,导致咀嚼困难。以下措施可减轻患者口腔干燥的症状:①饮水对于减轻口腔干燥是必需的,可使用人工唾液等;②将1/2茶匙碳酸氢钠和(或)1/4或1/2茶匙精制食盐溶于1杯温水中,每日漱口,可以清洁口腔,改善口腔环境;③咀嚼无糖口香糖刺激唾液分泌;④必要时使用类胆碱能药物。
3. 腹泻的治疗
盐酸洛哌丁胺可用于预防和治疗腹泻,有研究表明口服柳氮磺吡啶500mg/次,2次/日,能降低放疗引发的肠病的发生频率和严重程度。当盐酸洛哌丁胺未能控制化疗引发的腹泻时,应使用至少100µg/次,2次/日的奥曲肽,但其黏膜保护作用尚未肯定。循证医学证据提示5-氨基水杨酸、美沙拉嗪和奥沙拉秦不能够预防胃肠黏膜炎。
4. 营养支持治疗
由于放化疗除杀伤肿瘤细胞外,对正常的细胞及组织亦有杀伤作用,导致或加重口腔黏膜病变,因此必须重视和改善全身营养状况,给予相应的营养支持。及时给予蛋白质、维生素E及锌制剂有助于肿瘤患者口腔黏膜炎的预防与治疗。Shao-Xiong Wu等人的Ⅲ期随机多中心试验结果显示,肿瘤化疗患者静脉注射爱维治(Actovegin,小牛血清提取物)可以有效预防口腔黏膜炎的发生,且预防效果优于治疗效果。维生素E是一种脂溶性维生素,又称生育酚,它是人血中最重要的天然抗氧化剂。锌是保障人体各种器官组织及免疫反应发挥正常功能的重要元素。2010年,Watanabe等人研究显示,聚普瑞锌能够有效预防头颈部放疗所致的口腔黏膜炎,改善该类患者的生存质量。
展望
近年来对于口腔黏膜炎的研究也已经有了许多新的突破,有关恶性肿瘤放化疗患者口腔黏膜炎的防治策略非常丰富,而且国外相关领域已经积累了一定的循证证据基础。但是,我国肿瘤放化疗患者口腔黏膜炎的防治领域尚缺乏审慎、明确、明智地将科研结论与临床经验、患者愿望相结合所获取的最佳证据。因此,借鉴国外最新权威指南和系统评价,研制并建立适合我国国情的防治口腔黏膜炎的临床实践指南,是肿瘤治疗领域亟待解决的重要课题。
小结
黏膜炎是肿瘤患者最难以忍受的治疗相关不良反应,也是恶液质患者常见的不良结局。黏膜炎所导致的疼痛、出血、感染、溃疡等相关症状,严重影响患者的生活质量,阻碍患者的营养吸收,妨碍肿瘤治疗方案的完成,同时延长患者的住院时间,造成医疗资源的浪费。放、化疗所致的黏膜炎的发展分为五个阶段:启动期、信号的产生及上调期、放大和信号转导期、溃疡期及愈合期。对于口腔黏膜炎的预防及治疗来说,准确、充分的口腔状态的评估至关重要,WHO分级标准最为常用。在对患者进行全面评估的基础上,采取预防为主,联合其他治疗,并注意治疗过程中的营养支持,可有效控制黏膜炎的发生与发展。
思考题答案
1. 该患者为老年男性,1年前起病,6个月前明确诊断为鼻咽鳞状细胞癌,由于肿瘤细胞的高代谢,蛋白质消耗增加,可导致机体的负担平衡,患者可出现消化吸收功能不良等相关症状及体征,是患者发生口腔黏膜炎的危险因素之一。
同时,患者治疗过程中,接受了调强根治性放疗及同步化疗,放疗剂量为76Gy,单药紫杉醇同步化疗7次。研究显示,放疗的照射部位及照射剂量,以及放化疗的联合应用均为导致黏膜炎发生及影响黏膜炎严重程度的危险因素。也有研究结果显示,紫杉类化疗药物本身对黏膜具有严重的损害作用。因此,以上治疗过程均可能为该患者发生口腔黏膜炎的致病因素。
此外,进一步了解患者本身的营养状况、口腔健康与清洁情况、吸烟史等相关信息,也对分析导致患者发生口腔黏膜炎的致病因素有积极意义。
2. 2个月前患者因口腔疼痛,不能进食固体食物入院,入院时查体可见:双唇红肿,舌右侧可见大片溃疡。根据WHO口腔黏膜炎分级原则,患者出现舌体大片融合性溃疡,影响进食固体食物,属口腔黏膜炎Ⅲ级。
3. 患者为Ⅲ级口腔黏膜炎,口腔内大片溃疡及疼痛严重影响患者的生活质量,入院后在仔细、动态的口腔黏膜评估的基础上,加强了口腔的护理,并在治疗过程中考虑到患者合并白细胞减少,积极使用GM-CSF进行治疗,同时给予了适当的营养支持及心理照顾,使得患者的口腔黏膜炎迅速恢复。
黏膜炎导致系统性的免疫抑制,常常是感染入侵的门户,超过70%的接受骨髓抑制性或重度骨髓抑制性方案治疗的患者,因黏膜屏障削弱、溃疡和局部微生物移生而发生全身性感染。该患者入院时骨髓抑制现象明显,局部及全身性感染发生的危险性明显增高,根据目前的研究结果,可考虑使用多黏菌素、妥布霉素等抗菌制剂,帮助清除口腔致病微生物,预防及治疗感染的发生。
患者以口腔疼痛为主述,疼痛直接影响了患者日常进食、语言表达,甚至导致患者出现烦躁、焦虑等不良情绪,因此,该患者治疗过程中应考虑局部(镇痛性漱口液,如利多卡因等)及全身性的疼痛治疗(阿片、非阿片类止痛药),缓解患者的痛苦症状,并配合心理治疗等,提高患者的生活质量。
蜂蜜具有抑制细菌生长和促进伤口愈合的作用,对放疗诱导的口腔黏膜炎疗效明显,且使用简单、耐受性好,价格低廉,易被患者及家属所接受,因此,蜂蜜可考虑应用于该患者的口腔黏膜炎的治疗。
此外,该患者治疗过程中可考虑尝试冷冻治疗、激光治疗,或应用重组角质细胞生长因子等新型药物等治疗方式,进一步改善该患者的营养状态,提高患者生活质量,延长患者生存期。
(孟莹 李薇)
