患者,女性,50岁,因进行性呼吸困难1个月入院。该患者1个月前无明显诱因出现呼吸困难,伴有咳嗽,咳白色泡沫样痰,量不多,未在意,未就诊。1个月来,患者呼吸困难症状进行性加重,现为明确诊治就诊。病程中无发热,无盗汗,无咯血,饮食及睡眠良好,二便如常,发病以来体重减轻5kg。既往:否认吸烟史。家族史:其父因肺癌去世。查体:右下肺叩诊呈浊音,呼吸音弱。辅助检查:胸片:右侧胸腔积液。血常规、血沉未见明显异常。血清结核抗体阴性。
- 该患者下一步行何种治疗手段?
- 胸腔穿刺引流量有何限制?
- 经胸腔穿刺引流后,胸腔积液中查到腺癌细胞,下一步该如何治疗?
水肿
淋巴水肿的治疗
治疗的目的是尽可能地减轻水肿,使水肿肢体保持在最小的体积。这样可以减少组织内的滞留液体,可以预防和阻止感染的发生。治疗原则:早期预防,一经诊断立即积极治疗,维持终生。
患者表现为轻度凹陷性水肿不伴有组织纤维化时,淋巴水肿是“可逆的”。治疗的第一步是安排一个理疗专家去测量淋巴水肿的数量,然后建立一个基线,以此评价疗效。治疗包括治疗期和维持期,一旦淋巴液容量的降低速度进入平台期,即提示治疗进入维持期,维持期是终生的,所以,患者对治疗的坚持与否对于维持期的疗效是至关重要的。目前,完整淋巴水肿治疗(complete decongestive therapy,CDT)是治疗淋巴水肿的金标准治疗方法,它包括皮肤和指甲护理、被动淋巴引流(manual lymph drainage,MLD)、压力绷带包扎及治疗性锻炼四部分,该方法对于控制上肢淋巴水肿有效率达59.1%,控制下肢淋巴水肿有效率达67.7%。其中,压力绷带包扎联合治疗性锻炼的疗效价值是肯定的,但MLD是否有效尚存在争议。有报道称低水平的激光治疗及高压氧治疗可作为淋巴水肿的辅助理疗手段。如患者对于CDT的反应效果不佳,显微外科淋巴静脉吻合术可能有效。
肿瘤压迫引起的水肿
对于肿瘤压迫引起的水肿,治疗原发病,解除压迫是根本手段。可根据肿物情况进行手术或化疗,切除或缩小病灶体积,以达到解除压迫的目的。
低白蛋白性水肿
静脉补充白蛋白后应用利尿剂是目前临床上较为常用的纠正低蛋白性水肿的方法,但对于肿瘤晚期恶液质的患者往往效果并不理想。此类患者中三磷酸腺苷(adenosine triphosphate,ATP)-泛素-蛋白酶体途径激活是引起细胞内蛋白降解增多的主要途径,而对该途径进行干预的药物如白介素(interleukin,IL)-5和福莫特罗(formoterol)均能缓解肌肉蛋白的降解,从而从本质上解决蛋白丢失的问题,是目前研究的热点。
血栓性水肿
1. 预防血栓的发生 2010年美国国立综合肿瘤网络(National Comprehensive Cancer Network,NCCN)指南推荐:所有肿瘤患者在没有抗凝禁忌证的情况下住院期间均需要进行预防性抗凝药物治疗±机械性抗凝治疗,某些高血栓风险的患者推荐术后或出院后延长预防性抗凝治疗时间。一般常用低分子肝素5000U每日一次皮下注射,阿司匹林每日81~325mg口服,也可应用华法林预防,但由于需要长期监测凝血功能,为患者带来不便,现在已较少使用。
2. 发生血栓后积极治疗,应用溶栓药物、抗凝药物治疗血栓。
其他
1. 药物治疗
药物治疗在癌性水肿的治疗中并不占主要地位,特别是对于淋巴水肿疗效有限。然而,抗生素在对于淋巴水肿发生蜂窝织炎的治疗中是必不可少的,利尿药物(呋塞米、氢氯噻嗪、螺内酯)对于减轻水钠潴留引起的水肿疗效显著,临床应用广泛。孕激素在卵巢癌、乳腺癌晚期的姑息治疗中可起到减轻水肿的作用。
2. 闭控皮下引流法
对于传统治疗方法无效或癌性水肿反复复发,特别是下肢静脉血栓及淋巴水肿的患者,闭控皮下引流法可有效控制水肿。通过在水肿下肢的足背、脚踝、大腿低位进行皮下留置血管导管(20~22号)引流淋巴液(如图9-10-1),可有效减轻水肿,且皮肤感染及并发症较少,但此方法尚在研究阶段。
图9-10-1 闭控皮下引流法治疗下肢水肿
恶性胸、腹腔积液
病因治疗
胸腹水通常为局部或全身疾病的合并表现,其病因治疗尤为重要。例如原发病为恶性肿瘤,一旦确诊为恶性胸腔积液,属于晚期肿瘤,已不是手术根治的适应证,但可行肿瘤减灭术,对于化疗敏感的恶性肿瘤,可考虑全身性化疗。当病因得到有效控制后,会缓解胸腹腔积液的产生。
恶性胸腔积液的治疗
恶性胸腔积液的治疗需基于原发病因、患者一般状态、症状以及预计生存时间。因胸腔积液的治疗为姑息性治疗,不能延长生存期。所以,大部分的内科医生在患者未出现胸腔积液相关症状前,不会给予干预。
胸腔穿刺引流
对于恶性胸腔积液患者,胸腔穿刺引流是治疗的第一步,因为胸腔穿刺引流不仅能够缓解症状,同时还可以协助诊断。但是约100%的恶性胸腔积液患者会在30天内胸水重新聚积。对于有症状的胸腔积液患者,目前认为最有效且最为患者接受的治疗方法仍然是胸腔排液治疗。对于终末期胸腔积液患者而言,留置胸腔引流管是最为经济实用的治疗手段。如果胸腔积液量较少且生长缓慢,可行胸腔穿刺抽液。穿刺引流的常见并发症为出血、气胸、感染、内脏损伤、低血压等。一项meta分析结果显示,胸腔穿刺引流所致气胸的发生率约占6%,但通过行超声引导下胸腔穿刺引流则可大大降低气胸的发生率。胸腔每次抽液量以≤1000ml为宜,抽液过快可导致胸膜腔内负压增大,引起肺水肿甚至穿刺后休克。而反复的抽液可引起胸腔积液纤维分隔形成包裹性积液,并有胸壁种植及侵犯的风险。中到大量胸腔积液者,首先考虑胸腔置管引流术,彻底引流胸腔积液,使肺组织逐渐膨胀。胸腔引流速度及引流量≤150ml/h,24小时引流量以2000ml为宜,对于老年、体弱患者引流速度及量需酌情减少,一般控制在24~48小时内排尽积液。当胸片或胸部彩超证实肺已复张,胸腔积液基本排尽,可给予胸腔内注药控制胸腔积液。
胸腔注药
(1) 抗肿瘤化疗药物:其目的使促使胸膜粘连或杀灭肿瘤细胞,局部作用较强,且相对全身化疗不良反应较轻。主要适用于胸水中癌细胞检查为阳性的患者,不适用于因肿瘤原发病灶或转移灶压迫血管和淋巴管引起的胸水。常用的抗肿瘤药物有:博莱霉素60mg、顺铂40~80mg、阿霉素30mg、丝裂霉素10~20mg、5-氟尿嘧啶750~1000mg。其中目前最常使用的抗肿瘤药物为博莱霉素,因为其具有较好的疗效,且不良反应轻,但其价格昂贵。最近开展的两项关于胸腔内注入多西他赛(50~125mg/m2)治疗恶性胸水的 Ⅰ、Ⅱ期临床试验,均取得较好效果,胸水控制有效率达90%左右,且不良反应轻,为胸腔内应用抗肿瘤药物提供新思路。胸腔内应用抗肿瘤化疗药物常见不良反应为发热、胸痛、恶心等,有文献报道胸腔内应用丝裂霉素C及阿霉素可引起肺纤维化。
(2) 生物制剂:可抑制恶性肿瘤细胞增殖,增强淋巴细胞局部浸润及活性,并且能使胸膜粘连。常用药物有:IL-2 40~60万U/m2,干扰素数万单位至上百万单位不等,短小棒状杆菌疫苗5~10mg,沙培林3~5KE用5ml生理盐水稀释。但实验证明生物制剂的抗癌作用弱,与化疗药物联合应用有协同作用。常见不良反应为发热,部分此类药物可引起轻度胸痛。
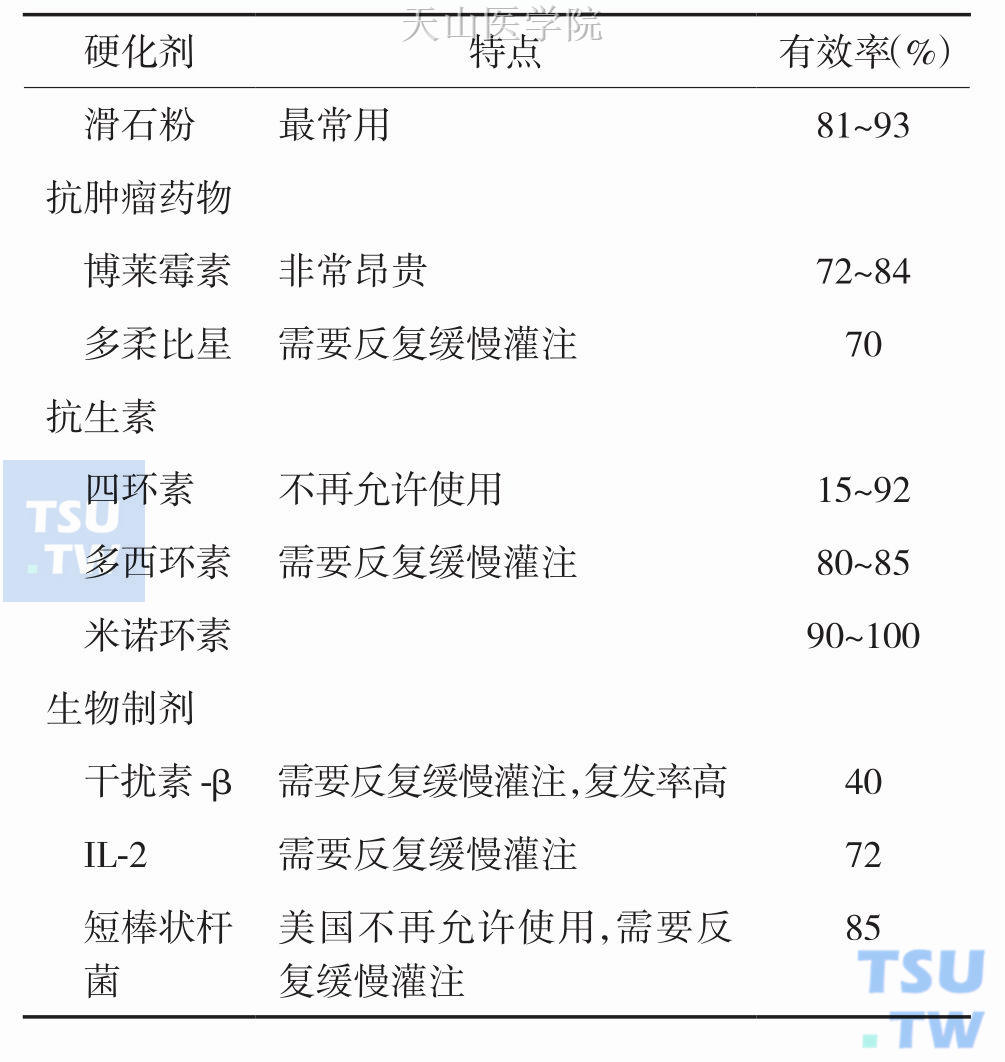
(3) 硬化剂:通过引流管向胸腔内注入,或经由内镜向胸腔内均匀喷洒,目的是通过炎症反应使胸膜粘连,胸膜腔封闭,避免胸腔积液产生。有研究表明,对于预计生存期较长的患者,床旁的胸腔内应用硬化剂是最为经济实用的。常用药物有:滑石粉(每次5g)、多西环素(500mg),有meta分析数据提示滑石粉效果较佳。此类药物最大副作用是疼痛,故而通常与利多卡因联合应用,见表9-10-1。
表9-10-1 胸膜腔硬化药物的相关研究
热疗
人体正常细胞可以耐受47℃持续1h的高温,而癌细胞在43℃持续1h可出现不可逆损害,癌细胞膜的结构与功能破坏,胞浆外溢,癌细胞死亡。并且肿瘤细胞的血管与血流存在下列特点:①血管形态异常,扭曲杂乱;②毛细血管壁脆弱,在高热高压条件下易破裂;③血管内皮间隙大,细胞增生向腔内突起引起阻塞;④肿瘤毛细血管在温度升高后血流并没有明显增加;⑤肿瘤血管对温度感受差。加热同样温度时,肿瘤和周围正常组织温度均有升高,但正常组织有良好的血液循环,可充分散热,温度升高不显著;而肿瘤组织由于以上血管特点,散热困难,能量积聚。基于以上特点,医学工作者开始应用热疗来治疗肿瘤。热疗即通过加热使肿瘤组织的温度达40~44℃,引起肿瘤细胞生长受阻与死亡的一种治疗方式。当与放疗、化疗联合应用时,可发挥协同作用。且有研究证明胸腔内灌注化疗药物联合热疗其疗效优于单用灌注化疗药物组。
局部放疗
对于继发于纵隔淋巴结或淋巴管阻塞的恶性胸腔积液,在内科治疗基础上,联合放疗,远期有效率可达80%。当出现乳糜性胸腔积液时(大多数由非霍其金淋巴瘤侵犯胸导管所致),纵隔放疗可适当控制乳糜胸,放疗有效率接近70%。
手术
(1) 胸腔分流术:原理是将胸腔积液引流入腹腔,通过腹膜吸收,达到控制胸腔积液的目的。适用于存在顽固恶性胸腔积液,仍有一段生存时间,用一般治疗方法无效的患者。主要目的在于缓解呼吸系统压迫症状,有效率可达95%。但在15%的患者中可发生皮损、感染及分流管阻塞等并发症。
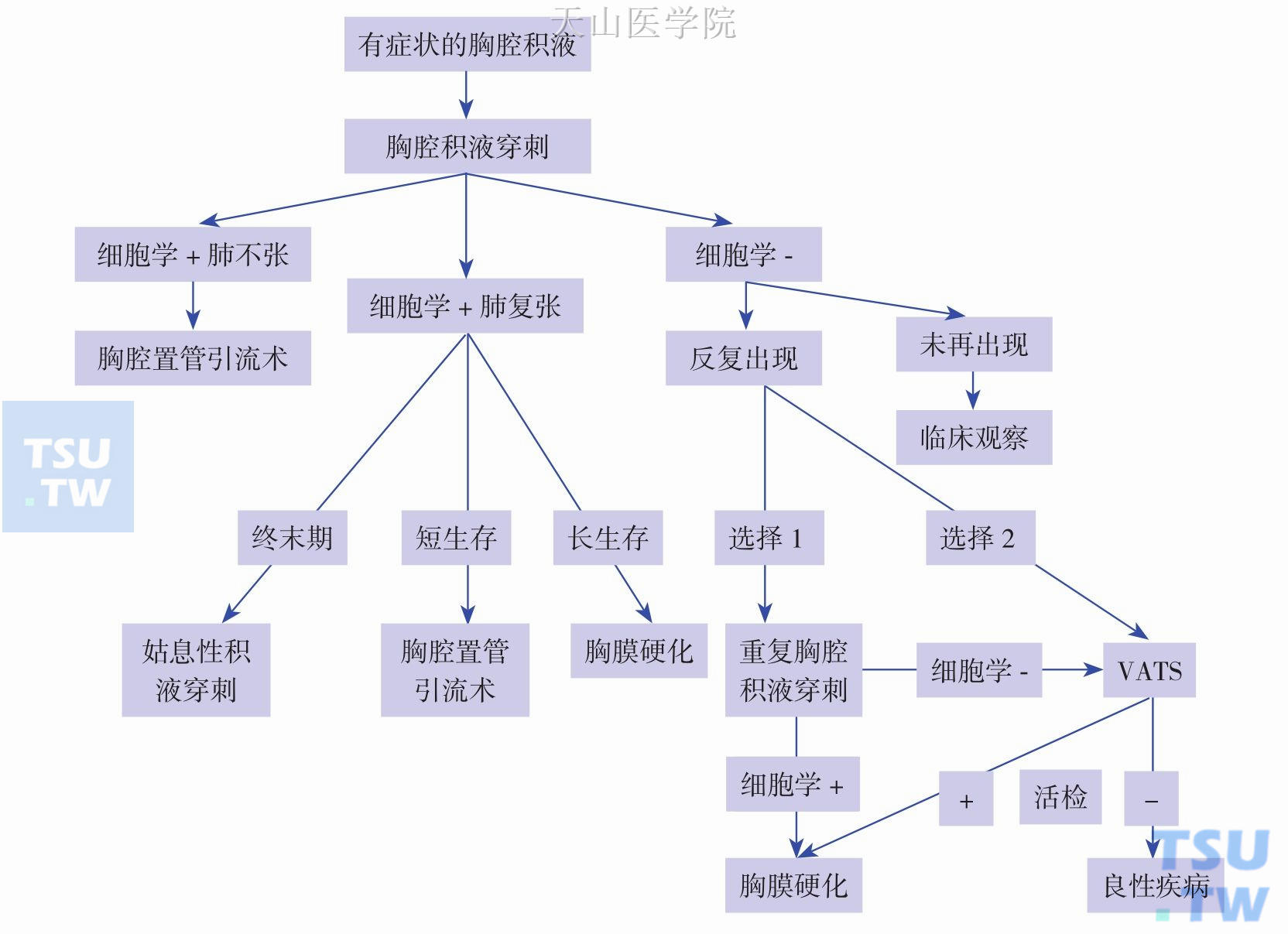
图9-10-2 恶性胸腔积液的治疗流程
(2) 胸膜切除术:仅限于其他方法无法控制的恶性胸腔积液,如局限性胸膜间皮瘤。一般不作为首选,应酌情慎用。
(3) 电视辅助胸腔镜手术(video-assisted thoracoscopic surgery,VATS):对于评估胸腔积液非常有效,诊断胸膜腔恶性肿瘤的敏感性高达90%。通过VATS进行胸腔注药或胸膜切除的有效率极高。
表9-10-2 胸腔积液治疗方法及有效率

恶性腹腔积液的治疗
一般治疗
首先是低盐饮食(每日盐摄入量低于2g),合理控制液体量(水分摄入量每天控制与尿量同等水平),可减轻钠水潴留,延长无症状生存期。其次饮食上需保证能量供给、维生素及蛋白质摄入量[1g/(kg•d)除非严重脑病或代谢异常]。最后需注意卧床休息,减少活动。
利尿剂的应用
是临床医生常用治疗方法,但是由Pockros及他的同事们进行的一项前瞻性的临床研究表明:应用利尿剂是否有效取决于一项关键性指标——血清腹水蛋白梯度(serumascites albumin gradient,SAAG),计算公式为:SAAG=血清白蛋白(g/L) -腹水白蛋白(g/L)。当SAAG数值>11g/L时,通常表明腹水与门脉高压相关(约占97%),此类患者应用利尿剂有效;而血清腹水白蛋白梯度<11g/L的患者无效。首选的利尿剂为口服螺内酯联合呋塞米,二者比例通常为100∶40。治疗起始剂量为螺内酯100mg,呋塞米40mg/d,每日最大剂量分别不超过400mg 及160mg。如利尿效果不佳,可加用第3种,甚至第4种利尿药,例如双氢克尿噻25mg/d等。一旦全身水肿情况得以控制,则需控制每日尿量小于750ml,以预防发生氮质血症及电解质紊乱。经给予饮食控制及利尿治疗未得到控制的腹水,则称为难治性腹水,需行腹水引流、经颈静脉肝内门体静脉分流术、腹腔静脉分流术等有创操作治疗。
穿刺及置管引流
有文献认为,新近出现的、有临床症状的腹水患者均应行腹腔积液穿刺引流,因10%~27%在院腹水患者可能合并腹腔感染,而其中大部分无临床表现。如能够早期诊断,早期抗炎治疗,可显著提高患者生活质量,延长生存期,表9-10-3为穿刺对于腹水症状缓解情况。引流量取决于患者的状态及病情,少至几升,多至20L。
McNamara等人做的一项前瞻性研究表明,平均引流出5.3L(范围为0.8~15L)腹水时,患者因腹部高压所致的症状会得到缓解。美国肝病组织制定治疗腹水指南为:①张力性腹水,一次性给予引流4~6L腹水,随后给予限盐饮食及口服利尿剂。②难治性腹水,如有需要,可反复引流腹水,当引流腹水量超过5L时,需间断输注白蛋白。如若引流出腹水10L,患者腹水至少需要15天才会重新出现。Fisher等人报道腹腔穿刺引流常见并发症有:继发腹膜炎、肺栓塞及低血压等。
表9-10-3 穿刺对于腹水症状缓解情况

腹腔内化疗
其治疗恶性腹水的理论基础为:①可直接作用于腹腔积液中的肿瘤细胞,并在腹腔积液中提供持久恒定的化疗药物浓度。②腹腔内化疗药可被脏腹膜吸收,通过淋巴管及静脉进入门静脉,防治肝转移。③化疗药物可杀灭腹腔内炎症细胞和血小板,减少生长因子的释放,阻断其对肿瘤细胞增殖的促进作用。
拥有以下特点的药物可作为腹腔内化疗的首选:①药物能直接或通过组织内代谢转化物杀灭肿瘤细胞;②具有较低腹膜通透性,如大分子化疗药物、脂溶性小;③血浆清除速度快,因而全身毒副作用相对较小。
为预防或减轻腹腔应用化疗药物后的腹痛、腹泻等症状,可给予腹腔内注入地塞米松或利多卡因以减少局限于腹腔内的毒性反应的发生。而为预防化疗药物刺激引起的肠粘连,有文献报道采用含透明质酸、人体清蛋白的卡铂复合液,既能明显抑制胶原合成,又能保持卡铂的抗癌作用。
腹腔内化疗的有效率为33%~85%,取决于化疗药物及肿瘤的种类。例如卵巢癌对于腹腔内化疗最为敏感,有效率可达65%以上。
目前临床常用的腹腔内化疗药物有顺铂(75mg)、5-氟尿嘧啶(5-fluorouracil,5-FU)(1.0g)、丝裂霉素(10mg)、阿霉素(40~50mg)、羟喜树碱(20mg)等,其中应用最多的为顺铂及5-FU。
腹腔热灌注化疗
是在腹腔化疗的基础上,把注入腹腔的化疗药物稀释至1500~2000ml,并加热至42~44℃,快速灌注入腹腔,能有效地杀灭腹腔内游离肿瘤细胞及微小癌转移灶。腹腔化疗易引起腹腔内粘连及药物分布不均,而腹腔热灌注化疗,能够使腹腔内的微小癌转移灶更充分地与化疗药接触,可减少腹腔粘连,同时灌注过程中化疗药物对游离的癌细胞起到机械性清除作用,因而腹腔热灌注化疗较单纯腹腔化疗更具优势。腹腔热灌注化疗的常见并发症有肠壁损伤、出血、腹腔脓肿、胸腔积液、电解质紊乱以及低血压。
腹腔内免疫疗法
常用的生物制剂包括有IL-2(10×105U)、沙培林(5KE,加入60ml生理盐水稀释)、肿瘤坏死因子(tumor necrosis factor,TNF)(1500万U溶于40mL生理盐水)、干扰素(α2b干扰素600万U)等。生物免疫调节剂与腹腔内化疗联合应用疗效较好。
腹腔静脉分流术(peritoneovenous shunts,PVS)
有文献报道腹腔静脉分流术对于治疗恶性腹水有效率达70%左右,且较腹腔引流可明显提高患者生活质量。具体机制为:利用装有特殊压力感受器单向阀门或瓣膜的硅胶管,一端插入腹腔的腹水内,另一端沿腹、胸部皮下插入颈外静脉,抵右心房附近的上腔静脉。利用胸腹腔内的压力差,使腹水随节律性呼吸流入颈内静脉至血循环。最初曾有观点认为恶性腹水者应用腹腔静脉分流术可引起肿瘤播散转移,但经过临床大量研究证实腹腔静脉分流术后肿瘤转移很少见,因此,认为腹腔静脉分流术会导致肿瘤转移这一想法证据不足。因而目前腹腔静脉分流术已广泛应用于恶性腹水。其适应证为:药物方法治疗无效的大量、顽固性恶性腹水,估计生存期超过1个月的患者。禁忌证:腹膜炎、败血症、心肝肾功能不全、腹水分隔、黏稠、大量血性、蛋白含量过高等。总的来说,PVS非首选治疗方案,在应用利尿剂、腹腔穿刺引流术等方法无法控制腹水的情况下考虑此法。
放射性同位素
有2项临床试验研究表明,通过腹腔内注射放射性胶体金和(或)磷酸盐,控制恶性腹水的有效率可达50%左右,但此治疗措施尚未广泛应用(表9-10-4)。
表9-10-4 放射性同位素控制恶性腹水有效率

分子靶向治疗
(1) 伊马替尼:Jurja等人报道伊马替尼可通过抑制Abl相关基因(Abl-related gene,Arg),从而有效预防内皮屏障功能失调以及水肿形成。这一发现提示伊马替尼是治疗渗透性水肿的一种非常有前景的治疗药物。同时也提示Arg可作为水肿治疗的一个靶点。
(2) 抗血管内皮生长因子(vascular endothelial growth factor,VEGF)治疗:因恶性腹腔积液患者具有VEGF高表达的特点,因此抗VEGF抗体、抗VEGF受体抗体以及金属蛋白酶抑制剂可用于治疗恶性腹腔积液。El-Shami等人报道腹腔内应用抗VEGF分子贝伐单抗可迅速减少腹腔积液。TK-787作为VEGF受体的抑制剂对卵巢癌引起的恶性腹水有较好的疗效。这为恶性腹水的治疗提供一个崭新的思路。
(3) 基质金属蛋白酶(matrix metalloproteinase,MMPs)抑制剂:基质金属蛋白酶参与一部分肿瘤血管新生的过程,因而如基质金属蛋白酶被相应抑制剂拮抗,同样可抑制肿瘤生长。Beattie等所做的一项前瞻性研究:23例恶性腹水患者,在腹腔穿刺放液后腹腔内注射MMPs抑制剂巴马司他(batimastat,BB294),其中5例腹水消失,未再复发,生存期达112天;7例死亡,但腹水同样未复发。在BB 294治疗后24小时内出现恶心、呕吐,但均可忍受,未见急性腹膜反应发生。但Low等研究认为:MMPs抑制剂BB294可使肿瘤细胞聚集,抑制肿瘤细胞分散,对比对照组,并不能减少腹水的产生。因此,在MMPs抑制剂大量应用于临床前,仍需进一步大规模的临床试验证明其有效性及安全性。
(4) 卡索妥单抗:是一种抗CD3和上皮细胞黏附分子(epithelial cell adhesion molecule,EPCAM)的小鼠双特异性抗体,在欧盟获得批准用于EPCAM阳性肿瘤的恶性腹水患者。Pietzer等人在2012年美国临床肿瘤学会(American Society of Clinical Oncology,ASCO)年会上公布一项关于卵巢癌患者腹腔内应用卡索妥单抗的研究报道,结果显示接受卡索妥单抗组3年生存率显著高于对照组。其主要不良反应为发热、恶心、腹部疼痛以及呕吐。
(5) 放射免疫疗法:Ward B等人通过腹腔内注入I131标记的单克隆抗体,在治疗恶性腹水取得一定成就。接受足量放射免疫治疗患者中,大约3/4患者可保持6周左右无腹水状态。此疗法对于乳腺癌及卵巢癌所致恶性腹水治疗效果较佳。
(6) 奥曲肽:奥曲肽可以减少肠黏膜分泌液体,促进水及电解质吸收,因而被广泛的应用于肠梗阻、难以控制的腹泻以及瘘等情况。Cairns等人发现奥曲肽可以减少腹水的产生,但其具体机制及适应证需进一步的研究证明。
小结
水肿的治疗以病因治疗为主,可通过补充白蛋白,溶栓抗凝,解除压迫来减轻水肿。针对淋巴水肿,完整淋巴水肿治疗(CDT)是目前的金标准治疗方法,而激光、高压氧等理疗手段可作为辅助治疗,外科的淋巴静脉吻合术和闭控皮下引流法尚在研究阶段。
恶性胸腹水的治疗,同样以治疗原发病为主,针对胸、腹腔积液,以缓解症状,改善生活质量为主要目的,目前尚无确切的治疗指南。最常用且最有效治疗措施为穿刺引流术,其他治疗措施包括应用利尿剂(SAAG评估尤为重要)、胸/腹腔内注药(常用顺铂、博莱霉素等)、热灌注治疗、放射性同位素治疗(胶体金)、手术治疗等,但其有效性尚需临床试验进一步研究证实。
思考题答案
1. 该患存在呼吸困难,故下一步首选胸腔穿刺引流术以缓解该患症状。
2. 胸腔引流速度及引流量≤150ml/h,24小时引流量以2000ml为宜。一般控制在24~48小时内排尽积液。
3. 如胸腔积液中查到腺癌细胞,该患可诊断为恶性胸腔积液,首先将胸腔积液引流干净,行肺部CT等检查以明确原发病灶位置,如明确诊断,针对胸水行EGFR基因突变检测,如为阳性,给予口服分子靶向药物,如阴性,可给予全身系统化疗。同时针对该患恶性胸腔积液,可给予胸腔内注入化疗药物以防止胸腔积液复发。
(贾琳 李薇)
