血常规/血清钙磷/肌酸激酶正常
软组织上的骨组织学分析和正常骨骼相同,肌电图检查无异常,在进展期内,血沉可增快。Kaplan等认为在本病的进展期,患者尿中碱性成纤维细胞生长因子(bFGF)可增高,可作为抗软骨内骨化治疗的一种生化基础。
X线或核素扫描确定病变部位和活动性
X线照片上可见肿胀肌肉中的骨化圈内有一透亮中心,大部分异位骨组织存在髓腔,常有骨桥形成,此为异位骨化的特征性改变。典型的X线特点是软组织内骨柱形成,颈部软组织易受累,其次为腰、背、胸部和四肢。CT及MRI也有诊断价值。CT表现具有特征性,一般为肌腱附着点处大片样、斑片状的高密度影像,其内可见致密骨与骨松质形成,并可见骨小梁不规则排列。BMD测定对该病的诊断意义不大。
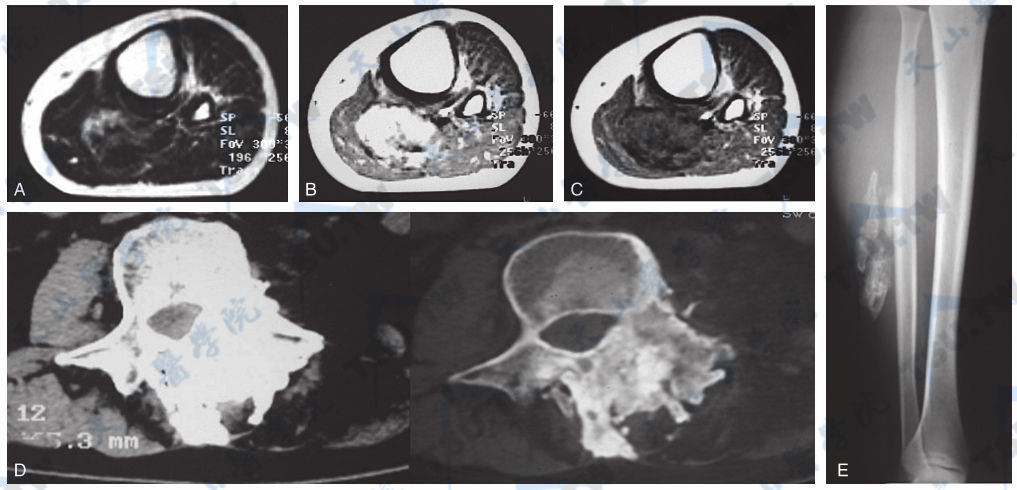
骨化性肌炎(MRI)
注:A、B、C:男性,25岁,左小腿后组肌群骨化性肌炎MRI。与肌肉比较,病变(↑)T1WI呈等、高混杂信号,T2WI呈高、低混杂信号,主要病变周围肌肉信号亦增高。增强后T1WI病变及周围肌肉均有轻微强化。D:男,35岁。左图为软组织窗,右图为骨窗,两侧骶脊肌均有钙化及骨化,以左侧明显。E:男性,32岁,右小腿后组肌群骨化性肌炎平片。示腓骨外后部区域下部有大块形态不规则的骨化影,其边缘密度高,呈线状,中心区密度较低,已接近成熟骨块形态。
软组织骨化
局部软组织影像学表现为软组织肿物,随后,肿物缩小,3~4周后钙化而出现点状条带状密度增高影,并逐渐增深增多融合骨化。典型表现为在背部、下颌、颈部和四肢形成“斑点帷幕”状骨性阴影。病变如累及筋膜、韧带及肌腱可形成“假性骨软骨瘤”,与皮质骨结构不延续,是其与骨软骨瘤的鉴别点。
项韧带骨化发生率高,范围广,上起枕外隆凸,下可与棘上韧带骨化相连续。骨柱可呈发瓣状或骨枝状,并连成髓腔。胸壁肌骨化多呈结节状或片状。骶棘肌骨化多呈骨枝状并连成髓腔。背部的背阔肌和骶棘肌骨化的骨柱常向外隆起形成“鸟翼状”或分枝状,有的在中线形成所谓“第三脊柱”。骨盆韧带骨化不规则或呈交错绳索状。四肢近端骨化多呈索条状(上图E),有的骨化从背部开始,向外水平行走达肱骨的三角形附着处附近并与肱骨相连,骨柱的一端或两端与骼骨相连续,或两端游离。全身广泛骨化呈“绳索捆绑状”。
多数病例均出现脊柱后方软组织(棘上韧带、棘间韧带、项韧带及椎旁肌肉)钙化,最后导致椎体融合,并可出现脊柱侧弯,多由于一侧软组织钙化牵引形成。在颈椎,椎弓根被拉长类似于椎管增宽,椎体由于停止生长而扁平,棘突变短、增宽。在胸椎及腰椎由于负重减少,而出现“狗椎”表现(椎体高度大于宽度)。骶髂关节也可融合。
骨骼先天畸形
该病常伴有指趾畸形,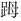 趾畸形多在生后即对称出现,并随全身症状加剧而加重。最常见的畸形类型为
趾畸形多在生后即对称出现,并随全身症状加剧而加重。最常见的畸形类型为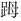 外翻合并短趾、趾骨发育不全及趾间关节融合等。第一骨常有远端关节面变圆、无骨骺及发育不良等畸形。Connor和Evans将
外翻合并短趾、趾骨发育不全及趾间关节融合等。第一骨常有远端关节面变圆、无骨骺及发育不良等畸形。Connor和Evans将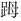 趾畸形分成4类:
趾畸形分成4类:
- 趾骨短小,缺一节趾骨,跖趾关节外翻;
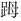 趾长度正常,但有跖趾及趾间融合畸形;
趾长度正常,但有跖趾及趾间融合畸形;- 外形正常,但随全身症状出现而融合畸形;
- 其他类型异常,第一掌骨通常短小,近端指骨骨骺呈楔形,或发生骨骺融合。
其他骨骼系统的先天性异常包括: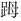 趾外翻畸形、股骨颈增宽、股骨颈粗短、第五中节指骨短小、胫骨双侧皮质骨变薄、双肘提携角异常及脊柱裂等。患儿的骨骺多出现继发性肥大。骨骼最具特征的畸形是
趾外翻畸形、股骨颈增宽、股骨颈粗短、第五中节指骨短小、胫骨双侧皮质骨变薄、双肘提携角异常及脊柱裂等。患儿的骨骺多出现继发性肥大。骨骼最具特征的畸形是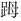 趾畸形,短小,对早期诊断本病有重要意义。
趾畸形,短小,对早期诊断本病有重要意义。
