皮肌炎是以红斑、水肿为皮损特点,伴有肌无力和肌肉炎症、变性的疾病,主要累及皮肤和血管,常伴有关节、心肌等多器官损害,各年龄组均可发病。儿童皮肌炎多发生在10岁以前,常伴钙质沉积,预后相对较好,成人皮肌炎在40~60岁时高发,常伴恶性肿瘤。女性发病约两倍于男性。
病因及发病机制
病因至今尚不十分明确,最近的研究表明,肌肉用力过度和忧郁可诱发皮肌炎。也有证据表明,本病发病可能与弓形虫感染有关,因在皮肌炎病人中可发现有高滴度抗弓形虫的IgM抗体。关于其病因及发病机制,主要有以下几种学说:
一、自身免疫学说
本病临床上与SLE及硬皮病有许多共同之处,亦可测出某些器官非特异性自身抗体如类风湿因子等。有作者认为多发性肌炎患者的肌肉损害由针对肌肉自身抗原的细胞免疫引起,而皮肌炎患者的皮肤和肌肉损害主要涉及体液免疫。在皮肌炎/多发性肌炎患者体内可检测到多种肌炎特异性自身抗体(下表),这些肌炎特异性自身抗体是皮肌炎肌病的因还是果目前尚不清楚。在皮肌炎病人自身抗体中,最常见是一组以各种氨酰转移RNA合成酶为靶抗原的自身抗体,简称为“抗合成酶自身抗体”(antisynthetase autoantibodies),如皮肌炎最常见的自身抗体Jo-1(20%典型皮肌炎病人,30%~40%成人多发性肌炎病人阳性)就是抗组氨酰转移RNA合成酶的自身抗体。这组具有抗合成酶自身抗体的病人在临床上常表现为:发热、间质性肺炎、多关节炎、雷诺征和对治疗的抵抗,有人将这类病人称为“抗合成酶综合征”(antisynthetase syndrome)。
表:皮肌炎/多发性肌炎患者的自身抗体
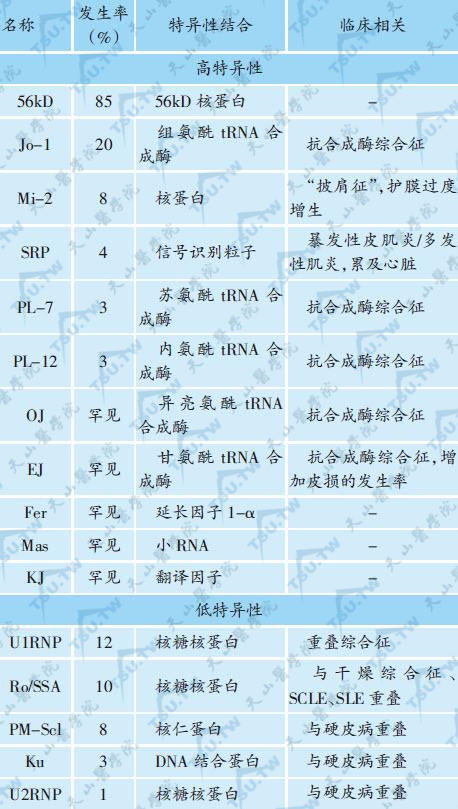
除自身抗体外,70%的皮肌炎/多发性肌炎病人可发现有循环免疫复合物的存在。在病人的骨骼肌、表真皮连接处、真皮微血管壁中可见到免疫球蛋白和补体(C5-C9)的沉积,这些沉积即为免疫复合物,有人称之为后期补体成分参与的膜攻击复合物(memberance attack complex),有人发现皮肌炎病人皮损中补体的沉积比LE皮损中还要多见,提示CIC造成的肌肉和皮肤内的血管损伤与本病发病有关。
并发恶性肿瘤的患者,高球蛋白血症与恶性肿瘤常同时存在,提示本病可能与对肿瘤的异常反应有关。将其自身瘤体浸出液作皮内试验呈阳性反应,被动转移试验亦为阳性。故认为肿瘤组织可作为机体自身抗原,与皮肌炎病人的肌纤维、腱鞘、血管等有交叉抗原性,与相应的抗体发生交叉抗原抗体反应而发生病变。
近来有人发现,皮肌炎和多发性肌炎的发病可能是一种淋巴细胞介导的超敏反应。在病人受累肌肉的浸润细胞中有大量的T淋巴细胞,病人外周血中的Ts/c(T8)细胞数量明显减少,在体外用肌肉抗原刺激病人的淋巴细胞可见以淋巴细胞转化为反应指数的增高与病情活动一致。患者外周血淋巴细胞对胎儿骨骼肌具有细胞毒作用,对照者无此效应。已有实验证明,以淋巴细胞为介导的对肌组织的细胞毒作用可被抗淋巴细胞血清及免疫抑制剂所抑制。在豚鼠动物实验中反复注射肌匀浆和Freund完全佐剂也可产生组织病理学上与成人多发性肌炎相似的肌炎。Dankins发现活动性肌炎患者杀伤性T淋巴细胞在单层鸡胚肌肉上直接杀死肌细胞。
二、感染学说
已有报道提出,本病发病与病毒感染有关。有人在包涵体肌炎病人中已分离出腺病毒,也有在病人肌肉中经免疫组化证明有流行性腮腺炎病毒抗原存在。还有人在多发性肌炎病例中发现有微小RNA病毒的结晶排列,也有人在某些成人及儿童病例中获得了病人新近有柯萨奇病毒感染的血清学证据。对本病患者皮肤及肌肉的电镜研究,发现细胞核内、血管内皮细胞、血管周围的组织细胞及成纤维细胞的胞质和核膜内有管状结构小体,颇似黏病毒。认为病人的肌肉和皮肤的炎症常伴有针对环境中亲肌性感染因子(myotropic infectious agents)异常的自身免疫反应的发生。这些亲肌性感染因子包括:RNA病毒,如柯萨奇病毒、埃可病毒、人类逆转录病毒(HIV)和非病毒致病因子如弓形虫等。
三、遗传
皮肌炎病人中某些HLA抗原,尤其是HLA位点B8与DR3的频率高,Jol抗体与HLA-DR3有密切的关联。尽管本病的家族聚集发病现象非常少,但仍可以认为在皮肌炎和多发性肌炎的发病中可能有遗传倾向存在。
症状表现
本病为一原发性炎症性肌病,可看作是一疾病谱,从孤立的炎症性肌炎(多发性肌炎)到仅有皮肤表现的皮肌炎(无肌病皮肌炎)。临床上以皮肤和肌肉病变为主,但两者并不平行,即皮肤病变可以比肌肉病变显著或反之。
皮肌炎有多种分类方法,以往的分类方法中大多不包括无肌病皮肌炎,在本节中,我们将把无肌病的皮肌炎归类到皮肌炎中介绍(下表)

本病多为逐渐发病,少数急性发病,迅速发展。早期症状常为全身乏力及肌肉疼痛,次为雷诺现象、关节痛等。病初皮损可与肌炎同时出现;或首先出现皮损而无显著肌炎。也可以无皮损而只有肌炎,则称为多发性肌炎。皮损与肌炎的临床表现程度各不相干。
皮肤损害
皮肌炎(包括无肌病的皮肌炎)的标志性皮损见下表。在这些皮损中,Gottron丘疹(Gottron's papules)和Gottron征(Gottron's sign)是皮肌炎特有的。
皮肌炎的典型皮损

Gottron丘疹:为掌指/指(趾)关节伸侧的紫红色丘疹,其中心可发生萎缩并有色素减退和毛细血管扩张。一般发生在疾病后期,约见于1/3患者,皮损消退遗留皮肤萎缩、毛细血管扩张和色素减退(下图)。
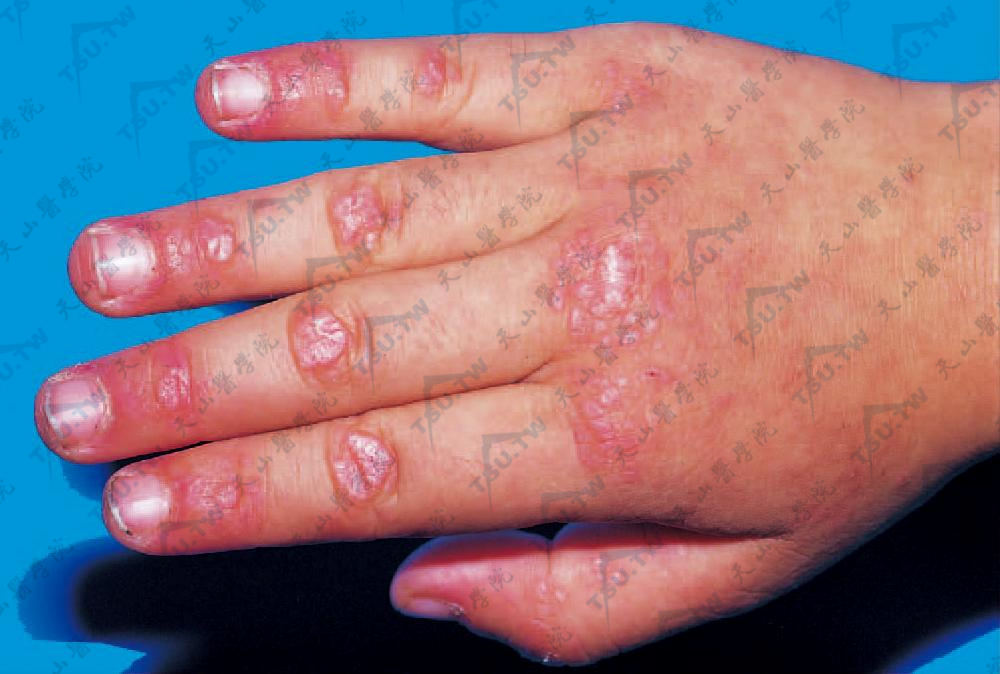
图:Gottron丘疹 指关节伸侧红色斑及扁平隆起丘疹,附细小鳞屑
Gottron征为掌指/指(趾)关节伸侧、膝、肘关节伸侧及内踝对称融合的紫红色斑,伴或不伴水肿。
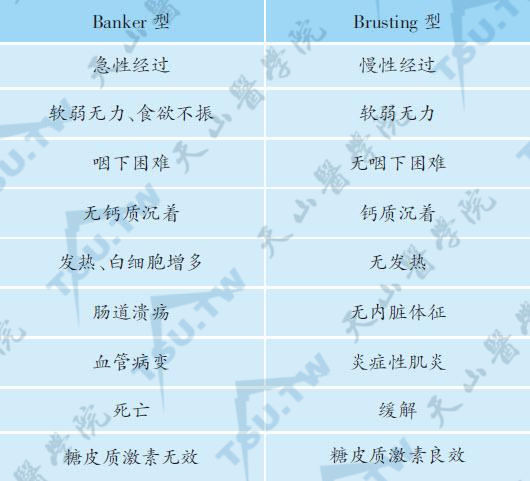
面部以上眼睑为中心特殊的水肿性紫红色斑和甲周毛细血管扩张也具有诊断意义。皮肌炎的早期皮损为高度特征性的对称融合的紫红色斑,常发生于面部,特别是眼睑、上颊部、额部和颞颥部(下图),可有毛细血管扩张,红斑有时融合成蝴蝶形,很像SLE。上述皮损可累及手背和指背、手臂伸侧、三角肌区、肩后部和颈部(披肩征),颈前和上胸部V字区(V征),头皮。躯干皮疹呈弥漫性或局限性。通常皆无瘙痒、疼痛、感觉异常等自觉症状。皮疹严重时水肿明显,可发生水疱、大疱,与接触性皮炎相似。
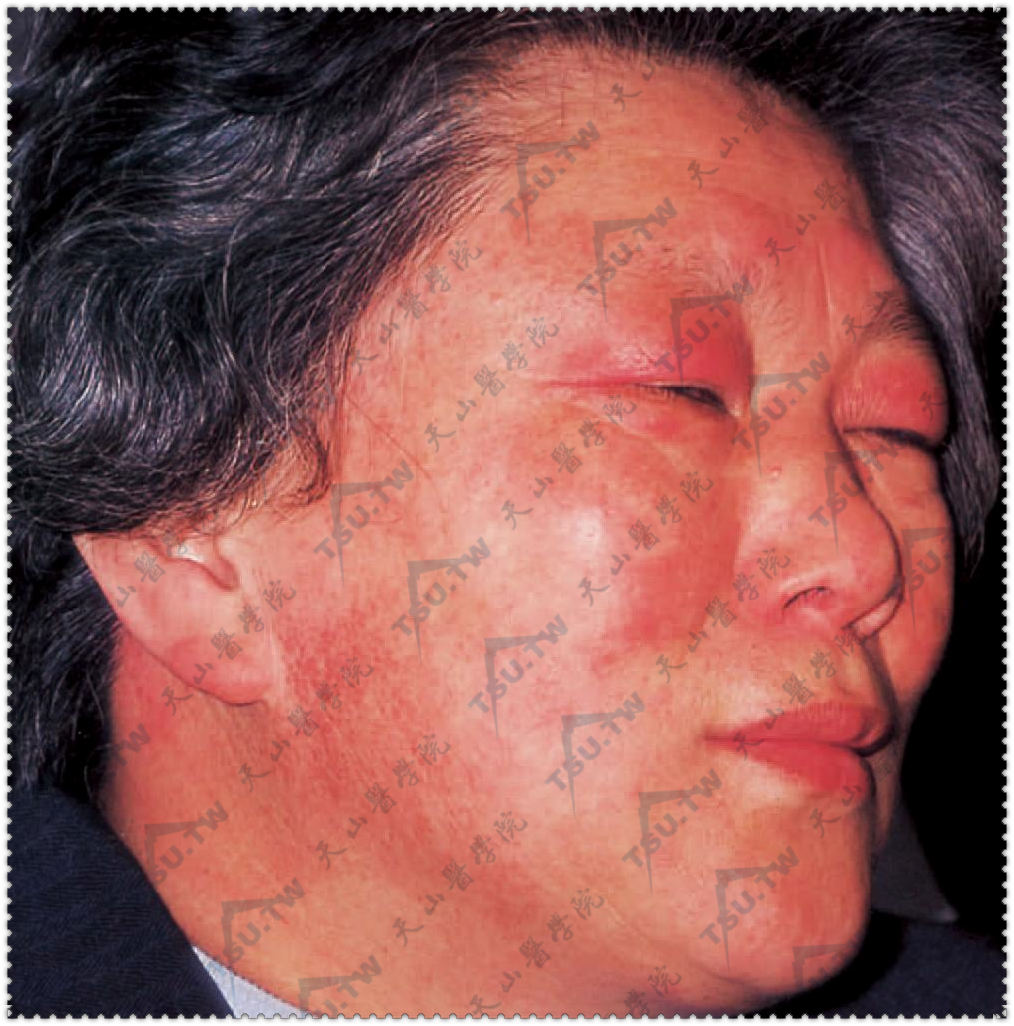
图:额及颞颥部对称实质性、水肿性红斑。以眼睑为中心有特殊水肿性紫红色斑
慢性病例中,除眼睑周围有水肿性红斑外,皮疹干燥,上有糠状鳞屑,轻度瘙痒,发生褐色色素沉着,点状色素脱失,点状角化,轻度皮肤萎缩,毛细血管扩张等皮肤异色病样改变,这种病例称为异色性皮肌炎(poikilodermatomyositis)(下图)。有些患者在6个月或3年后,发生皮肤硬化等硬皮病表现,称为硬化性皮肌炎(sclerodermatomyositis)。
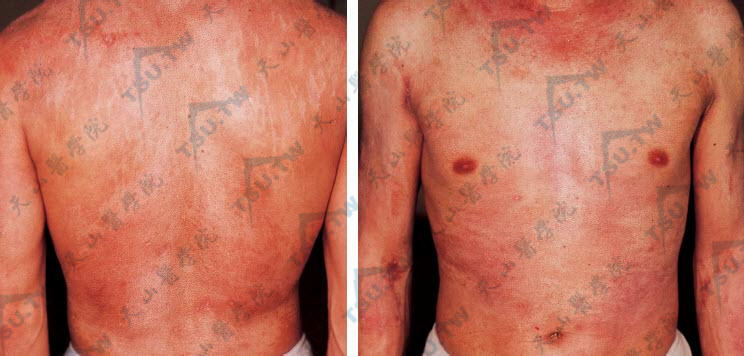
图:皮肌炎 躯干及上肢皮肤异色病样皮损
甲周皱襞可有弥漫发红、毛细血管袢扩张、不规则扭曲。融合时,可见网状毛细血管扩张性红斑,问有萎缩和瘢痕、淤点,有时色素沉着和脱失,外观似射线皮炎,亦具有特征性。有时护膜角化过度,不规则增厚。
其他一些皮损也具有特征性。机工手(mechanic's hand)皮损表现为非瘙痒性、角化过度性皮损伴鳞屑、龟裂和色素沉着,外观类似手工劳动者结了茧的手。皮损沿拇指尺侧和手指的桡侧对称分布;示指和中指较明显,偶可扩展至掌面。这种皮损与抗合成酶抗体如Jo-1和活动性肌炎密切相关。在皮肌炎/多发性肌炎患者中还可见到集中在掌指弯曲褶皱部的黏蛋白状斑块。
非典型皮疹有一过性红斑、多形红斑、荨麻疹、结节性红斑、光感性皮炎、血管炎引起的皮肤溃疡等。头皮可发生红斑伴弥漫性脱发。还可有多毛症、多汗症、指甲凹陷等皮损。30%患者有雷诺现象,有时它可为本病的最早症状。
某些患者,特别是儿童及青年可以发生皮肤、皮下组织、关节周围及肌肉的钙沉着症。
肌炎
对称性近端肌无力是肌炎的主要临床表现。起病可在数月或数年之内逐渐发生,也可以突然发生并迅速进展。急性期由于肌肉炎症、变性等而引起肌无力、肿胀、罹患肌肉自觉痛和压痛。任何部位横纹肌均可受累,多为对称性。四肢近端肌肉先受累,以后再累及其他肌肉,偶可局限于某一群或一单独肌肉。肌肉侵犯往往和皮疹部位无关。最常侵犯的肌群为肩胛带肌、四肢近端肌群、颈部肌群、咽喉部肌群,出现相应症状如举手、下蹲、上台阶、抬头、吞咽困难及声音嘶哑或带鼻音等。
根据受损肌肉不同,还可以引起其他不同的症状,如肋间肌和膈肌受累则发生呼吸困难;外侧眼肌受累引起复视;舌肌及面肌受累使咀嚼困难;肛门及膀胱括约肌受累致大小便失禁;心肌受损发生心肌炎,重者可致心力衰竭;消化器官的平滑肌病变发生食管蠕动减弱、肠道功能紊乱等。
肌肉症状的轻重因病程及病变范围而不同,初起症状较轻,可只觉软弱无力而不觉疼痛;进而由于肌力下降,呈现各种运动功能障碍;若病变进行数月乃至数年,罹患肌肉萎缩、挛缩或呈纤维化而发硬,可致运动功能丧失。肌肉萎缩和挛缩的程度不仅取决于肌肉的炎症和坏死,也与是否进行有效的物理疗法有关。某些急性患者肌肉病变急速发展,广泛的肌肉无力伴急性肿胀和疼痛,甚至短期内卧床不起,自主运动完全丧失。
儿童皮肌炎
与成人型相似,但较少伴发恶性肿瘤,较多钙质沉着。又分两型:Ⅰ型:Banker型(致死型);Ⅱ型:Brunsting型(比较良性型)。Winkelmann(1979年)列出了儿童皮肌炎的分型比较(表3-12-10):Brusting型是一种比较良性型;而Banker型的最显著特点是累及小动脉、毛细血管和皮肤、肌肉、皮下组织及消化道静脉的广泛的血管炎。
儿童皮肌炎分型
皮肤钙化在儿童皮肌炎中的发生率高于成人皮肌炎。儿童皮肌炎的钙沉着有四型:
- 浅表型:表现为皮肤中的小的坚实的丘疹和结节;
- 局限型:表现为关节周围的皮下结节;
- 播散型:沿肌肉筋膜的钙沉着;
- 严重的“外骨骼”型:钙沉积在皮下组织。
在儿童皮肌炎的晚期,皮内钙沉着和肌肉肌腱的钙沉积更常见。
无肌病的皮肌炎
无肌病的皮肌炎(amyopathic dermatomyositis),在皮肌炎病人中,对那些没有皮肤表现而只有肌炎症状的病人称为“多发性肌炎”。病人先有典型的皮肌炎的皮损,在3~6个月后再出现肌病,也并非少见。但近来发现,部分有典型皮肌炎皮损的病人在有典型皮损后2年或更长的时间并不出现肌病,或只有轻微的一过性的肌病。Pearson在1979年首次提出将其命名为“无肌病的皮肌炎”(amyopathic dermatomyositis)。
最近有人将本病分为三型:Ⅰ型只有皮病而无肌病,为真性无肌病的皮肌炎;Ⅱ型病人除皮病外,临床上只有肌痛而无肌酶的变化;Ⅲ型病人除皮病外,临床上没有肌力减退,而在病程中有时有实验室的肌酶改变。
在皮肌炎病人中约有11%(10%~20%)符合上述诊断标准的无肌病的皮肌炎。病人的平均年龄51.2岁,男性与女性病人之比为1:1.6,平均病程3.8年(2~8年)。
病人的皮损可以始于指节间、面部和躯干上部。主要皮损除Gottron丘疹外,有面部、颈部、上胸部和背部的紫红色斑疹(下图),在指间关节或肘、膝、肩关节伸侧有红斑或紫红色的斑疹或丘疹,还有甲周红斑或(和)毛细血管扩张、皮肤异色病、头皮的炎症表现及非瘢痕性脱发等。
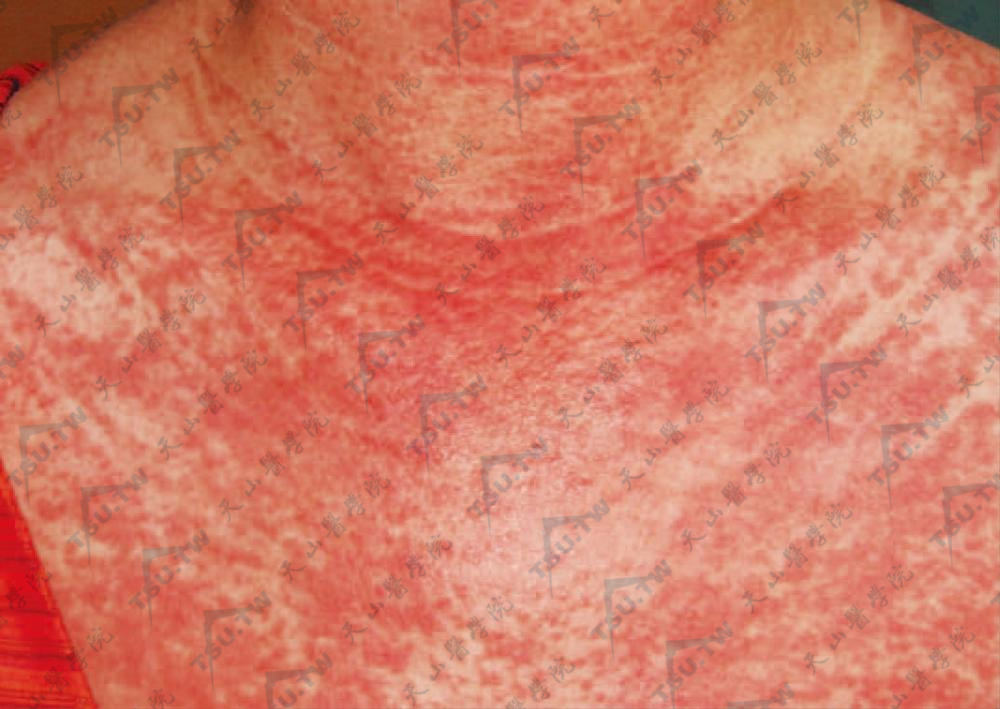
图:无肌病性皮肌炎 颈前三角区密集紫红色斑,呈网状
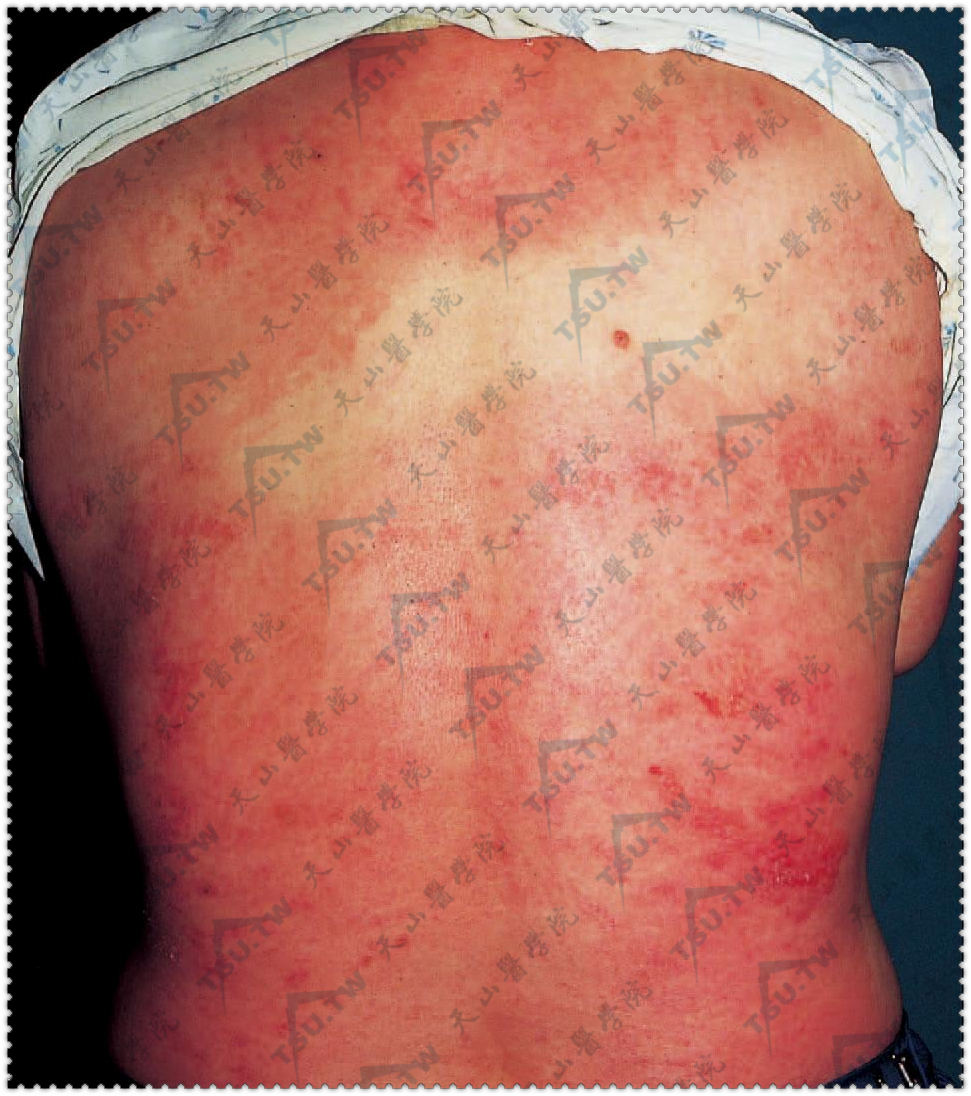
图:无肌病性皮肌炎 背部皮肤异色病样皮损
主要临床症状可有中度到重度的瘙痒,光敏感,昏睡,疲乏和关节痛。本病病人尚未见伴有内脏恶性肿瘤的报道。
包涵体肌炎
包涵体肌炎(inclusion body myositis,IBM)本病是一种慢性炎症性肌病。其主要病理特点是肌浆或肌核内有管状细丝包涵体。临床并不少见,约占炎症性肌病的15%~28%。男性好发,男女比例为3:1。
起病隐匿,缓慢进展,首发症状约70%为下肢近端无力,也可为下肢远端、上肢或四肢均匀无力起病。肌无力可对称或不对称,随着病情进展,远端肌无力可达50%,但仅有35%其远端无力的程度达到或超过近端无力。最易受累的肌肉是肱二头肌、肱三头肌、髂腰肌、股四头肌和胫前肌,而三角肌、胸大肌、骨间肌、颈屈肌、腓肠肌及足趾屈肌受累较轻。腱反射常减低,尤以膝反射减退最为常见。少数患者可有感觉异常。吞咽困难较常见,约50%患者就诊时已发现了吞咽困难,后者多由食管上段和环咽部肌肉功能障碍所致。
其他
1.关节病变:40%~60%的多发性肌炎和皮肌炎病人可出现关节痛或关节炎,伴有晨僵。受累的关节有手指、腕、膝、踝、肩。偶有关节畸形出现,由于肌肉痉挛造成,X线并不出现骨关节的破坏。
2.肺部病变:
- 肺间质病变:病人有发热、干咳、呼吸困难、肺部少许啰音及X线检查有肺间质病变;
- 吸入性肺炎:由于呼吸肌麻痹和咽部肌肉无力而引起;
- 胸膜炎:常出现少量胸腔积液。其他肺部病变包括继发感染、肺不张及肺气肿等。
3.心脏病变:半数病人有心悸、心前区不适及呼吸困难等。可有心律失常、二尖瓣脱垂和心包积液等。
4.消化道病变:可出现吞咽困难、食管反流及经鼻反流等,在重症病人更多见。少数病人可出现胃肠道溃疡和出血。另外可出现腹泻、便秘及肠吸收不良等。
5.肾脏病变:肾脏受损并不多见。在病情活动时,可出现蛋白尿,随病情缓解而消失。有持续的肌红蛋白尿者,可以出现肾功能不全。
6.恶性肿瘤:皮肌炎病人的恶性肿瘤并发率较高,34%的病人恶性肿瘤可发生于皮肌炎之前,肿瘤与皮肌炎同时发生的占26%,有40%的病人皮肌炎先于肿瘤出现,总的并发率为29%。主要在40岁以上的患者,并发恶性肿瘤的可达40%,同年龄组的男性患者的恶性肿瘤并发率则更高,可达66%。所以对40岁以上的患者应警惕潜在的内脏肿瘤。
并发的恶性肿瘤较多发生于胃肠道、食管、肺、乳腺、前列腺、卵巢、子宫、肾、睾丸、鼻咽。比较少见的是胆囊、肝、腮腺、胸腺、扁桃体、甲状腺、膀胱、汗腺肿瘤以及黑素瘤。此外,有网状细胞肿瘤,包括霍奇金病、淋巴肉瘤、网织细胞肉瘤、粒细胞性白血病和类白血病反应。
病人的恶性肿瘤切除或治疗后皮肌炎可好转。伴有恶性肿瘤的患者,其皮肌炎红斑损害更为明显,这种红斑称恶性红斑(malignant erythema)。
实验室检查
1.常规检查:可有贫血、白细胞增多、蛋白尿和血沉增快。无肌病的皮肌炎约有60%的病人血沉加快。
2.免疫学异常:可有α2和γ球蛋白升高,血清IgG、IgA、IgM和循环免疫复合物(CIC)增高,部分患者细胞免疫功能降低。病人中有三种特异性较高的自身抗体,即抗Mi、PM1和Jo1抗体可被检出,但阳性率都不高,在10%~20%之间。无肌病的皮肌炎如用Hep-2细胞作底物,约有一半的病人可有ANA阳性,核型不定。抗DNA、SSA、SSB、Sm和u1RNP抗体未见有阳性报道。
3.血清肌酶谱检查:血清中与肌肉有关的各种酶的活性与肌肉病变的范围、轻重大致平行。具特异性的有:肌酸激酶(creatine phosphokinase,CK)、门冬氨酸氨基移换酶(AST)、丙氨酸氨基移换酶(ALT)、乳酸脱氢酶(lactate dehydrogenase,LDH)和醛缩酶(aldolase,ALD)显著增高。它们都是肌肉损伤的敏感指标,特别是CK和ALD是横纹肌组织内含有的酶,特异性高。这些血清酶值的增减常和本病肌肉病变的消长平行,可反映疾病的活动性,一般在肌力改善前3~4周降低,临床复发前5~6周升高。但有例外,一些患者虽病情相当活动而血清酶类如AST可正常。包涵体肌炎血清CK水平可正常或轻度增加,一般不超过正常值的10~12倍。
4.尿肌酸排泄增高:24小时排泄量>200mg,常达400~1200mg,伴肌酐排泄量减少。正常人肌酸在肝脏内合成,大部分由肌肉摄取,并在肌肉内脱水形成肌酐,再从尿中排泄。患本病时,由于肌肉病变,摄取肌酸减少,故血中肌酸增加,并从尿中大量排泄,同时尿中肌酐排泄减少。有作者认为定期测定24小时尿肌酸是观察疾病活动性的指标,但在慢性和局限型病例,尿肌酸可不增高或稍增高。
5.肌电图:在皮肌炎诊断上主要是用以证明为肌原性而不是神经元性病变。一般在低电压时,可见振幅缩小、单位减少,多数出现多相性单位,单位持续时间缩短等。常见下列三种变化:
- 失神经纤维性颤动,即在罹患肌肉中产生失神经现象,结果呈现不规则、不随意的放电波形,安静时的附着电压也变化。
- 随意收缩时可见低电位,即收缩不良性。正常电位为1.5~2.0 mV,皮肌炎时多半在1 mV以下。
- 出现短时波乃至复合波。
预后
本病病程大部分病例为慢性渐进性,在2~3年趋向逐步恢复,仅少数死亡;少数发作急性呈显著乏力的病例,多数预后不良,常由于并发感染死亡。另有小部分病例呈反复发作,加剧与缓解交替进行,最终获得缓解。
肺间质纤维化伴感染并周围性呼吸衰竭是本病最主要的死亡原因,其他常见的死亡原因有膈肌、肋间肌病变引起呼吸衰竭,病变累及心肌后产生心力衰竭,咽、食管上部等病变导致吸入性肺炎,蛛网膜下腔出血等,合并恶性肿瘤者往往以恶病质或肿瘤转移影响重要脏器而致死,此外常可死于并发症如肺炎、真菌性脑膜炎、长期应用糖皮质激素所致消化道出血和胃肠道穿孔等。
影响预后的因素:年龄大、有吞咽困难、起病急、治疗晚者预后差。包涵体肌炎的预后差,皮肌炎预后较多发性肌炎好,重叠于SLE者较重叠于硬皮病者好。从自身抗体而言,有抗SRP抗体者预后差,抗Mi-2抗体阳性者较抗Jo-1抗体阳性者预后好。一般儿童较成人预后为佳。
组织病理
皮肤红斑、水肿、脱屑期病理变化类似SLE;末期类似硬皮病的病理改变。
肌肉为局灶性或弥漫性炎症,淋巴细胞、浆细胞、组织细胞和巨噬细胞主要环绕于肌纤维和小血管周围。肌纤维肿胀,横纹消失,肌浆透明化,可呈不同程度的变性,严重时肌纤维断裂,呈颗粒状及空泡变性以及巨噬细胞吞噬退行性变肌肉的碎片。晚期肌纤维结构消失,被结缔组织替代。有时见钙沉着。间质示血管扩张,内膜增厚,管腔狭窄,甚至栓塞。有时肌膜细胞再生显著,见肌细胞核增殖,新生肌原纤维增生等(下图)。
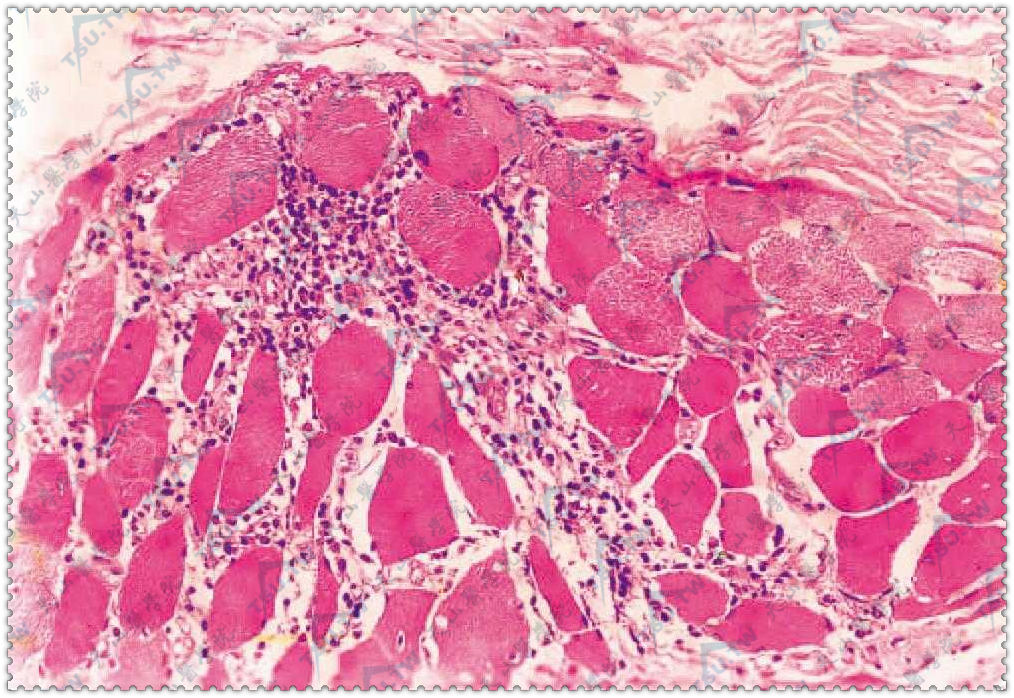
图:肌纤维束变性,纤维束间淋巴细胞浸润(HE染色×400)
无肌病的皮肌炎皮损的组织病理与皮肌炎基本一致,包括角化过度,基底细胞液化变性和血管周围的淋巴组织细胞浸润。皮损直接免疫荧光有时可见在表真皮连接处有较弱的IgG和IgM线状阳性,有时也可在表皮下见到荧光染色阳性的胶样小体。
包涵体肌炎的肌肉病理改变可见肌膜下或肌纤维中央的镶边空泡(rimmed vacuoles)或衬里空泡(lined vacuoles),肌内膜炎细胞浸润或单核细胞侵入非坏死纤维,成群的萎缩纤维及嗜酸性包涵体。其他病理改变包括单个肌纤维坏死,肌核大而疏松,肌膜下肌浆内嗜碱性颗粒聚积以及刚果红染色,荧光显微镜下观察可发现染成橘黄色的淀粉样物质。电镜下特征性的病理改变为肌浆或肌核内有管状细丝包涵体(tubulofilament containing inclusions)
诊断及鉴别
诊断
应在有肌电图改变的肌肉病变部位作肌肉活检,无条件做肌电图时,选择压痛最显著或肌力中等减弱但尚未完全萎缩、新近没有受过创伤(如肌内注射或插入肌电图针)的近心端肌肉,如股四头肌、二头肌和三角肌活检。肌肉侵犯是不均匀的,常常是局灶性而不是弥漫性,故一次活检未证实,不能排除皮肌炎。
1.皮肌炎和多发性肌炎:诊断标准尚未统一,Maddin等(1982年)的《现代皮肤病疗法》中介绍的标准(下表)比较简明,可供参考。
皮肌炎和多发性肌炎诊断标准

2.无肌病的皮肌炎:1993年Euwer RL等报道,无肌病的皮肌炎可根据以下四条标准诊断:
- 病人必须有Gottron丘疹。如病人没有Gottron丘疹,但指关节局部有紫色的红斑并伴有眶周的水肿性淡紫红色斑疹;
- 皮损活检HE染色结果与皮肌炎的皮损一致;
- 在病人有皮肤损害后二年内临床上没有任何近端肌受累的表现;
- 在病程的最初二年内病人的肌酶谱,包括肌酸激酶(CK)和醛缩酶(ALD)等正常。
鉴别诊断
1.与红斑狼疮(SLE)的鉴别
- 颜面部特别上眼睑紫红色水肿性红斑及Gottron丘疹为皮肌炎特征,在SLE少见。
- 皮肌炎四肢及躯干部皮损较广泛,四肢皮损好发于关节伸面,红斑干燥,而SLE则多发于四肢末端,特别是指、趾、足跖侧缘为小片红斑、紫癜等渗出性皮疹。
- 皮肌炎肌肉症状明显而SLE极轻微或缺如。
- 肌肉活检、血清酶特别是CK和ALD等增高支持皮肌炎,而LE细胞、抗dsDNA和抗Sm抗体、狼疮带试验在SLE为阳性。
2.与系统性硬皮病的鉴别:系统性硬皮病的四肢末端、颜面、上胸、上背等部位发生非炎症性水肿硬化,常有雷诺现象。在病变早期出现的运动受限系因皮肤及肌肉纤维化,并非肌实质变性。
3.与各种可能累及肌肉的疾病相鉴别:其他许多疾病也可累及肌肉,引起近端肌无力等肌肉症状,包括各种感染引起的肌病、神经肌肉性疾病、可累及肌肉的内分泌代谢性疾病和中毒性肌病(包括糖皮质激紊性肌病)等(下表)。
表:可能引起近端肌无力的疾病

主要需与下列各病鉴别:
- 进行性肌营养不良症:本病是遗传性疾病,多见于男性小儿,肌假性肥大,呈无肌痛的对称性进行性肌无力。肌肉活检无肌细胞坏死、炎细胞浸润等。糖皮质激素治疗无效。
- 重症肌无力:本病具特有的眼睑下垂,患肌活动后即迅速疲劳无力,休息后恢复。CK等血清酶不升高。肌肉活检无肌实质性变性。
- 类风湿多发性肌痛症:主要表现为四肢近端部位肌痛,但无肌无力及肌萎缩。血清酶值、肌电图及肌肉活检均正常。
- 旋毛虫病:主要表现为发热、全身肌肉疼痛、两侧眼睑水肿、球结膜充血。肌肉活检能发现旋毛虫。
预防及治疗
(一)去除病因或诱因:去除感染病灶,检查有无并发恶性肿瘤(特别是40岁以上患者),如有则需及时对症处理。
(二)一般治疗:合理休息,预防感染,避免受凉。高维生素、高蛋白饮食支持及对症治疗。慢性期在缓解时可酌情选用按摩、推拿、水疗、透热电疗等物理疗法,以防肌肉萎缩和挛缩。
(三)糖皮质激素:糖皮质激素可减轻肌肉炎症,缩短肌肉各种酶活性恢复正常的时间。
治疗开始多选用泼尼松,剂量取决于疾病活动程度,开始宜用较大剂量。急性期一般初量泼尼松为每日1~2mg/kg,即每日60~100mg,分3次口服,待病情控制后逐渐减量,以临床表现的改善和肌力测定与有关血清肌酶水平下降三项评定疗效,临床表现的改善比后两项检查指标更重要。减量过快或骤然停药,可致血清酶反复升高和症状再现。一般维持量每日7.5~20mg,维持数月到数年。
如果采用大剂量泼尼松治疗两个月后,病人的临床症状、血清CK和24小时尿肌酐的排泄量仍没有好转,则可考虑甲泼尼龙的静脉冲击法(方法、剂量同SLE)。
约有3/4的患者对单用糖皮质激素的临床反应好。
儿童需大剂量糖皮质激素才能产生缓解,开始剂量每日1.5~2mg/kg,病情改善,逐步减量。
对无肌病的皮肌炎治疗目前仍有不同的看法。有部分病人皮损有自愈倾向。关于糖皮质激素的使用有人主张开始用小剂量(20mg/d),有人倾向用较大剂量(40~60mg/d)泼尼松。
肌肉症状的改善多半迟于各种化验检查的改善。肌无力也可由于糖皮质激素使用中发生的低钾血症所致,应作常规电解质测定,补充钾盐。
(四)免疫抑制剂:对糖皮质激素无效的或因并发症不能耐受大剂量的患者,需加用一种免疫抑制剂。可用硫唑嘌呤50~100mg,每日1次;或甲氨蝶呤0.5~0.8mg/kg静脉注射,每周1次;环磷酰胺和苯丁酸氮芥也均有效。也可用雷公藤、环孢素等。
(五)血浆置换:有5%~10%的患者对糖皮质激素和免疫抑制剂都无效,可推荐血浆置换。
(六)蛋白同化剂:如丙酸睾酮或苯丙酸诺龙25mg肌内注射,每周2次;或司坦唑醇口服,可促进蛋白合成和减少尿肌酸的排泄。
(七)其他:如三磷腺苷、新斯的明或加兰他敏、大量维生素E、维生素C等配合使用。
(八)皮疹治疗:氯喹和羟氯喹有一定的疗效,也可用遮光剂和非特异性润肤剂。单用羟氯喹治疗对无肌病的皮肌炎患者皮损效果不佳。
(九)钙质沉着的治疗:可试用氢氧化铝和低钙饮食。痛性或感染的钙质沉着必须切除。
(十)中医疗法:急性期病情活动,治则为清热解毒、利湿消肿。慢性期病情缓解或处于稳定期,治则为养血益气、双补脾肾。
