精液是一种混合物,由精子和精浆组成。精子产生于睾丸,精浆产生于附睾、前列腺、精囊腺和尿道球腺等附属腺体。正常精液中精子占5%,精浆占95%。在精浆中约30%来自前列腺,60%来自精囊腺,5%~10%来自附睾和尿道球腺等。通过检测精液中不同的指标,可以评价这些器官的功能,分析它们的状态,也可用于综合评价男性不育的病因和机制。
精液常规分析
精液采集的标准程序
精液标本的正确采集是保证检测结果准确的关键,采集时应规范禁欲时间、射精过程应彻底、标本收集无遗漏。
- 给受检者精液采集与运送以清晰、书面或口头指导。
- 禁欲3~5天采集标本。不短于48小时,不超过7天。
- 最初检查应分析两份标本。两次采集的间隔应大于7天,但不能超过3周。如果两次的结果有明显差异,应再取标本进行检测。
- 标本的采集最好在实验室附近的房间进行,否则应在采集后1小时内送到实验室。
- 应用手淫的方法取精液,并射入洁净、广口、对精子活动无毒作用的玻璃或塑料容器中。温度保持在20~40℃。采集精液时不得使用人造润滑剂。
- 如果环境妨碍用手淫法取精液,可用特制的避孕套进行采集。因普通的避孕套干扰精子的存活。性交中断法不能用于采集精液,因为射精最初部分可能丢失,而这部分精子密度常常是最高的。并且标本会受到细胞和微生物的污染,同时酸性阴道分泌物对精子活力也会产生不利影响。
- 向受检者强调精液标本必须完整至关重要。在运送到实验室过程中,标本应避免过冷或过热(<20℃和>40℃)。
- 容器必须标明受检者姓名以及标本采集的日期和时间。
精液外观及理化性质的检查
- 颜色:在精液液化后或于射精后1小时内用肉眼进行观察。正常精液为均质、灰白色外观。如果精子密度很低,则可显示透明一些;如精液呈棕红色或红色时,可能与精囊炎、前列腺炎等生殖系统的疾病有关。
- 气味:由于前列腺分泌的精胺被氧化,所以精液具有特殊的刺激性气味。
- 体积检查:可用带刻度的锥形量筒和称重法,或专用容器测量。正常精液量为2~6ml,平均3.5ml。一次射出精液量少于1.5ml视为异常。正常情况下,精液量的多少与射精次数相关。
- 液化检查:室温下,正常精液在60分钟内液化。超过60分钟不液化,为液化不良。对于液化不良的精液,需要液化处理才能进行其他检查。液化处理的方法有机械混匀法、酶消化法、培养液稀释吹打法等。
- 黏稠度检查:液化精液的黏稠度不同于凝结。评估方法是用一宽孔的5ml移液管轻轻吸入精液,而后让精液依靠重力滴落并观察拉丝的长度。正常黏稠度精液在移液管口形成不连续小滴,如果黏稠度异常时液滴会形成大于2cm的拉丝。
- pH测定:pH应在射精后1小时内使用精密pH试纸(6.1~10.0,或6.4~8.0)测定。检测时,取1滴精液在pH试纸上均匀展开,30秒钟后与标准色板比较,pH正常范围:7.2~7.8,而在慢性感染时,通常精液pH<7.2。无精子症患者精液pH<7.0时,提示可能存在射精管的堵塞或双侧输精管先天性缺如。
显微镜检查
显微镜检查包括精子密度、精子活力、精子活动率、精子存活率、精子凝集和非精子细胞成分的测定。
一、精子密度
- 方法:取液化均匀的精液20µl,加精子稀释液380µl置试管中,静置10分钟,取10µl的稀释精液置血细胞计数板上,并盖上盖玻片。于高倍镜下,计数血细胞计数板中央的大方格(每个大方格又有25个中方格)的精子总数×106/ml即为精子密度。
- 精子密度的计算公式:血细胞计数板每个大方格的体积为0.1µl。精子密度:实际计数的精子×10×稀释倍数×1000=精子数×106/ml。
- 精子稀释液的配制:碳酸氢钠5g,35%甲醛1ml,溶于100ml蒸馏水中。
二、精子活动力
- 方法:取液化均匀的精液1滴置载玻片上,盖上盖玻片,静置片刻。于高倍镜下系统观察至少5个视野,计数100个精子并进行分级。以百分率表示。
- 分级标准:WHO建议将精子活动分为四级:①快速前向运动;②慢或呆滞的前向运动;③非前向运动;④不动。根据上述4级标准对100个精子进行分级计数。WHO规定正常活力精子a级应大于25%;或者a、b级精子的总和应大于50%。
三、精子的活动率:精子活率是指正常存活的精子比率,用活精子占精子总数的百分比表示。于高倍镜下系统观察至少5个视野,计数100个精子。
四、精子存活率:精子存活率是采用染料对精子进行染色,根据精子是否着色判断精子的死活,一般精子死亡后,细胞膜的通透性改变,易于着色。可用直接涂片法、伊红染色法检测。
方法:取液化精液1滴于载玻片上,加染色剂混匀,放置片刻,推片,自然干燥后,于高倍镜下系统观察至少5个视野,计数100个精子。染色如下:
- 伊红Y染色:1滴精液加等量的伊红Y (5g/L,用pH7.4的磷酸缓冲液配制)混匀,2分钟后推成薄片,自然干燥,镜检。活精子不着色,死精子着红色。
- 苯胺黑伊红法:1滴精液加等量的伊红Y(5g/L,用pH7.4的磷酸缓冲液配制),再加100g/L苯胺黑(用pH7.4的磷酸缓冲液配制)混匀,1分钟后推成薄片,自然干燥,镜检。活精子不着色,死精子着红色。
- 精子凝集:精子凝集是指活动精子以不同方式,头对头、尾对尾或混合型(如头对尾)彼此黏在一起。不活动精子之间、活动精子与黏液丝之间、非精子细胞成分或细碎片等黏在一起,为非特异性聚集而非凝集。
- 非精子细胞成分:精液中常常含有一定量的非精子细胞成分,统称圆细胞。它们包括泌尿生殖道上皮细胞、前列腺细胞、生精细胞和白细胞。一般而言,一份正常精液所含圆细胞不应超过5×109/L。
精子的形态学检查
精子形态学检查是观察精子正常形态及由生理病理因素引起的精子形态结构异常所占的比例;是评价精子质量的一个重要方面。
一、操作方法
取液化精液1滴推成薄片,空气自然干燥,放入95%乙醇和乙醚(1∶1)混合液中固定15~30分钟,染色,用流水冲去染料,干燥后于油镜下观察100个精子,计算正常与畸形精子的百分率。WHO在《人类精液及精子-宫颈黏液相互作用实验室检验手册》提供的形态学正常参考值为≥30%。
二、精子的染色方法
精子形态学检查染色方法:吉姆萨染色、革兰染色、H-E染色、改良巴氏染色,WHO推荐的精子染色方法为巴氏染色。巴氏染色后结果:精子头部顶体区呈淡蓝色,顶体后区呈深蓝色,中断呈淡红色,尾部呈蓝色。
三、结果观察
头部畸形包括:大头、小头、锥形头、梨形头、无定型头、空泡样头、双头或以上缺陷的联合体;体部畸形包括:缺尾、弯曲尾(尾与头的长轴线呈90°角)、肿胀、不规则卷曲的中段、异常薄的中段或以上各类的联合体;尾部畸形:短尾、多尾、尾部发叉、短尾、宽度不规则和卷尾、或尾部末端伴有微滴以及任何尾部缺陷的联合体。
计算机辅助精液分析
计算机辅助精液分析(computer assisted sperm analysis,CASA)是将现代的计算机技术和先进的图像处理技术运用在精子质量的分析上,操作简便,分析直观,数据可靠,可对精液中的精子总数、密度、活动力、活动率等进行定量分析,尤其在分析精子运动速度和轨迹特征方面显示了其独特的优越性。
工作原理
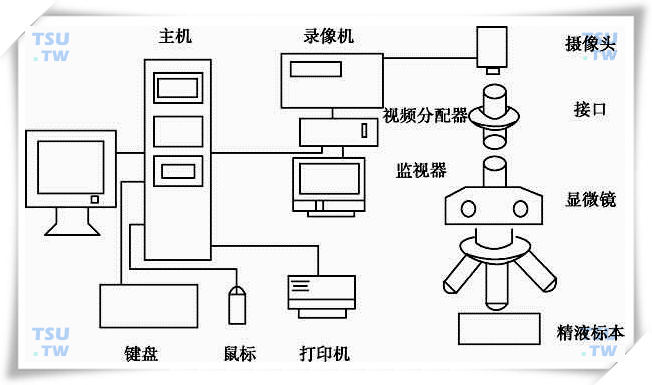
精液样本经过显微镜放大,精子运动的镜下动态图像便可经CCD摄像头被采集,所采集到的图像经由CCD摄像头的视频输出口输出和录像机的视频输入口输入被送入录像机;之后图像信号通过录像机的视频输出,经由视频分配器分成两路,其中一路信号通过监视器的视频输入被送入监视器中被动态显示,另一路通过图像采集卡的视频输入接口被采集到图像采集卡中。操作人员可通过对计算机及相应软件的操作,对在图像采集卡所采集到的图像进行动态分析处理,分析所得结果即可通过打印机打印输出,也可按照提示进行存储。
术语和定义
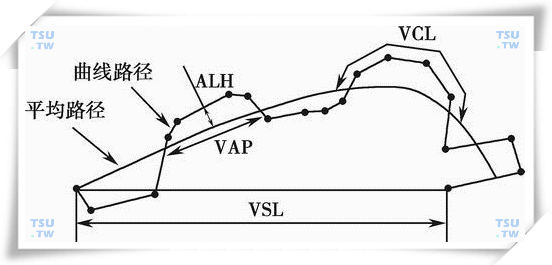
- 直线运动速度(μm/s,VSL):表示精子在受检时间范围内所走直线距离对时间的平均值。
- 曲线运动速度(μm/s,VSL):表示精子沿其实际的曲线运动轨迹的平均路程对时间的平均值。
- 平均路径速度(μm/s,VAL):表示精子沿其空间平均移动轨迹运动时所走路程对时间的平均值。
- 直线性(LIN):表示精子实际所走路线的曲折程度,为VSL/VSL比值。
- 前向性(STR):表示精子平均移动轨迹的曲折程度,为VSL/VAL比值。
- 摆动性(WOB):表示精子实际运动轨迹相对其空间平均路径的摆动程度,为VAP/VCL比值。
- 侧摆幅度(μm,ALH):表示精子在运动过程中,实际运动轨迹相对其平均移动轨迹的偏离幅度,采用偏离的最大值或平均值表示。
- 平均移动角度(度/s,MAD):表示精子沿其曲线轨迹瞬间转折角度的绝对值之和对时间的平均值。
- 鞭打频率(鞭打次数/s,BCF):表示精子曲线运动轨迹越过其平均路径轨迹的次数对时间的平均值。
- 直线运动精子数:对某一确定精子而言,当VSL/VCL>C时,判断其做直线运动(这里“C”代表由本系统的研制开发人员通过大量临床实验而总结出来的经验值之一)。
- 曲线运动精子数:对某一确定精子而言,当VSL/VCL<C时,判断其做曲线运动(下图)。
所测参数图解
CASA系统的基本构成
- 显微摄像系统:由显微镜、摄像头组成。
- 图像采集系统:主要部分是图像卡。
- 计算机处理系统:主要由计算机主机、高分辨率的监视器、多媒体、图像板、打印机等组成。
- 恒温系统:主要是保证样品在检测过程中保持必需的温度。
- 多媒体部分:由光驱、声卡、解压卡及音响设备组成(下图)。
精子质量检测系统的结构图
CASA在精液分析中的应用
CASA是近十年来发展起来的新技术,现已逐步应用于男科实验室常规分析。CASA的应用提高了男性不育实验室诊断、精子质量研究分析与评价的准确性与客观性,为人类不育提供了可靠的客观评价指标。CASA具有的客观、高效、高精度的特点,尤其能分析与精子运动功能相关的多种参数。CASA系统与传统精液分析技术与方法相比,CASA能更准确地确定精子的运动特征。通过此种分析方法,可以了解正常和异常精子的许多微特征。
由于CASA系统的设置缺乏统一的国际标准,不同厂商和型号的CASA系统分析结果可比性差,目前,WHO并不推荐在精液常规分析中应用CASA技术,尤其是分析精子密度和活动率。但是,精液的自动化分析是今后发展的趋势,CASA在分析精子运动功能指标方面尤其具有优势。随着CASA本身系统的不断改进,其应用前景还是十分广阔的。
