适应证和禁忌证
【适应证】
1.位于腮腺浅叶的良性肿瘤,体积较小且与面神经关系不密切的低度恶性肿瘤。
2.慢性腮腺炎,范围广泛的涎瘘经保守治疗无效者。
3.结节型舍格伦综合征、嗜伊红淋巴肉芽肿等类肿瘤性病变。
【禁忌证】
1.范围较少或恶性程度较高的腮腺恶性肿瘤。
2.腮腺深叶肿瘤。
3.腮腺肿瘤伴反复发作的腮腺炎症。
4.腮腺肿瘤反复复发者。
术前准备及麻醉
【术前准备】
1.怀疑为腮腺肿瘤者,术前宜做必要的检查以协助诊断,如通过B超检查确定有无肿瘤,部位较深者可考虑CT及MRI检查;细针吸活检可明确肿瘤的良恶性及可能的组织学类型。
2.有发生暂时性面神经麻痹或永久性麻痹的可能时,术前应向患者说明。一般而言,肿瘤位于耳屏前及后下极者,面神经损伤的可能性较小,程度亦较轻。位于颌后区且肿瘤体积较大者,面神经主干可能受到机械性损伤,程度相对较重。
【麻醉】局部浸润麻醉或全身麻醉。
手术方法
1、体位:患者取仰卧位,垫肩,头偏向对侧。
2、切口:一般做S形切口,上端起自耳屏前颧弓根部,顺纵向皮纹切开,绕过耳垂下方至乳突尖,沿下颌升支后缘后方顺下颌角方向向前至接近舌骨大角平面处(图16-15)。切开皮肤、皮下组织及颌下区的颈阔肌。
3、翻瓣:翻瓣有两种方式:一种是在腮腺咬肌筋膜表面进行,皮瓣自筋膜表面掀起,在下颌角及颌下区则将颈阔肌包含于皮瓣之中。翻瓣时应用锐分离,但当皮瓣掀至腮腺前缘时,应改用钝分离,因面神经分支穿出腺体前缘进入面部表情肌时,部位表浅,易被损伤。翻瓣至显露腮腺上、前及下缘即可。筋膜浅面翻瓣的优点是出血少(图16-16)。另一种翻瓣方式是在腮腺咬肌筋膜深面进行,直接暴露腺泡,将筋膜完整地包含在皮瓣内。这层筋膜有可能阻断分布于腺体及汗腺的神经纤维之间的迷走再生,有可能预防味觉出汗综合征的发生,其缺点是出血相对较多。
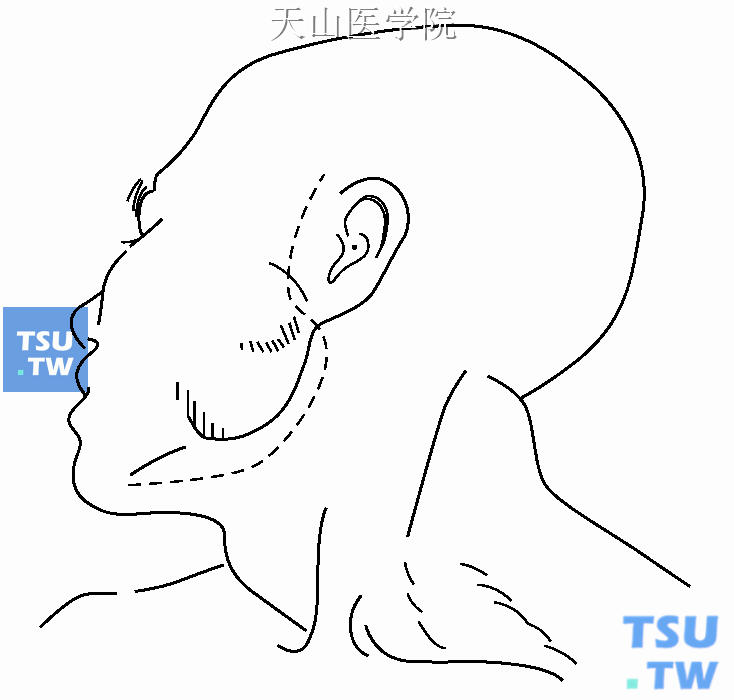
图16-15 切口

图16-16 翻瓣、显露腮腺
4、显露面神经及腺体切除:解剖分离面神经的过程即腮腺浅叶切除的过程(图16-17)。显露面神经有两种主要方法:一种是从末梢追踪到主干的逆行解剖法;另一种是从主干到末梢的顺行解剖法。
(1)逆行解剖法:肿瘤位于腮腺深叶及颌后区者尤为适用,可从下颌缘支、颊支或颧支开始解剖(图16-18)。
a.自下颌缘支开始解剖面神经。下颌角下方下颌后静脉可作为寻找下颌缘支的标志,因此处下颌缘支横跨下颌后静脉。此外,也可在腮腺前下缘、下颌角上方、咬肌表面、下颌缘支离开腮腺处寻找下颌缘支。下颌缘支的吻合支较少,术中慎勿损伤。
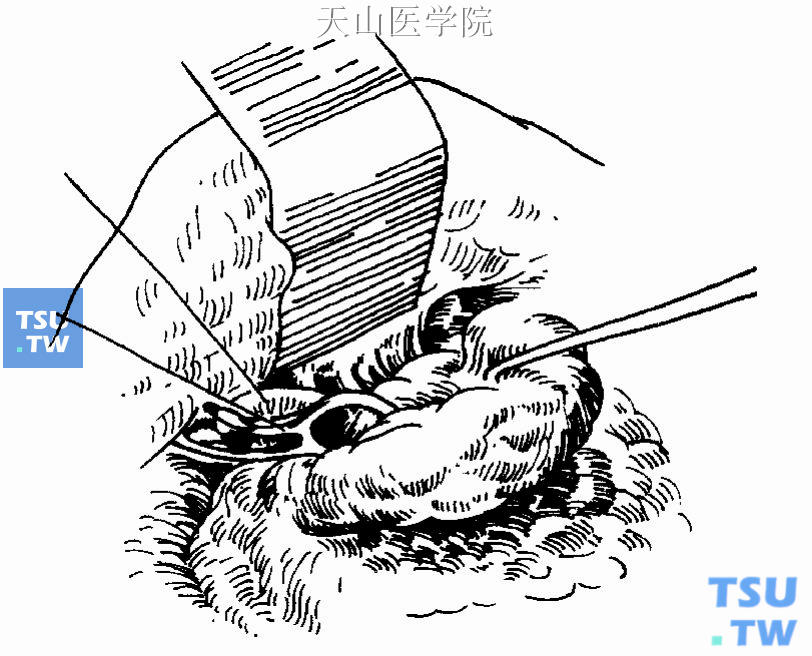
图16-17 分离浅叶前缘、显露面神经

图16-18 解剖面神经、分离腮腺浅叶
b.以腮腺导管为标志,皮瓣掀起后用拉钩牵拉皮瓣,显露腮腺前缘最突出的部位,此即腮腺导管发出处。其前上方常可见副腮腺。顺腮腺导管走行方向钝分离,在其表面或上下方可见面神经颊支。确认腮腺导管后,尽可能靠近口腔黏膜处结扎切断,然后顺面神经颊支向后分离解剖面神经其他各分支。
另外也可在腮腺前上方颧弓下用钝性分离法寻找颧支。颧支较粗大,位置恒定,但位置相对较深。
另外,也可找到任何一支面神经后,沿神经分支向腮腺分离,找出各分支直达颞面干及颈面干分叉处。显露颞面干、颈面干及各分支后,再于胸锁乳突肌及乳突前、外耳道下及关节后方将腮腺浅叶的其余部分分离切除(图16-19)。
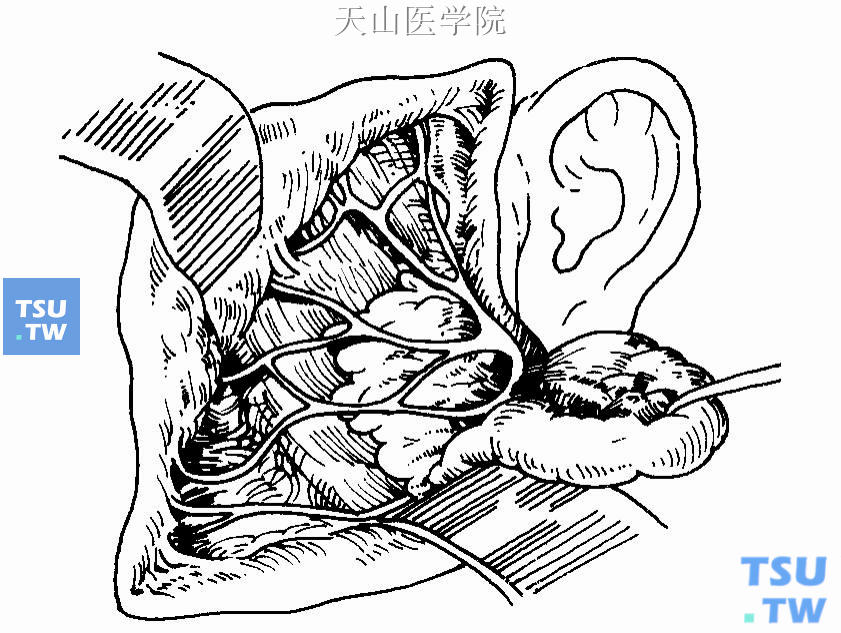
图16-19 切除腮腺浅叶
(2)顺行解剖法:对于腮腺肿瘤位于浅叶前份者尤为适用。腮腺恶性肿瘤行腮腺切除、颈淋巴清除联合根治术时,因颈清除术中已将胸锁乳突肌及二腹肌后腹解离,从主干解剖面神经更为便利。
解剖方法为沿乳突前缘向深层钝分离,亦可在乳突前缘切断部分胸锁乳突肌的附丽,向前下方分离部分胸锁乳突肌,显露二腹肌后腹的附丽,面神经主干平分其上缘与鼓板(乳突前面)所形成的夹角。茎乳孔位于二腹肌深面约1cm处。亦可顺外耳道软骨向深面分离,显露外耳道软骨三角突,其尖端指向前下1cm处,即可觅及面神经主干。显示面神经主干后,可在示指保护引导下,将腮腺后缘自胸锁乳突肌和二腹肌后腹分开,沿主干向前解剖至颞面干、颈面干分叉,然后向各分支分离,切除腮腺浅叶与肿瘤。
解剖腮腺后下极时,可见耳大神经进入腮腺咬肌筋膜,如为耳前区的良性肿瘤,可分离耳大神经,将至腮腺实质的前支剪断,保留其分布于耳垂及后方的小分支,以免术后耳垂麻木不适。如为恶性肿瘤,可能牺牲面神经而需做面神经移植时,可将耳大神经分支游离,并逐一剪断其远端,用盐水纱布将游离的耳大神经保护,以便面神经切除后作为神经移植的供体。
5.创面处理 腮腺浅叶及肿瘤切除后,应将残存的腺体缝扎,一方面止血,另一方面促使腺体萎缩。冲洗创口,彻底止血。检查面神经各分支是否完整,如不慎切断者,应立即做端-端吻合术。
6.创面置橡皮片引流条或负压引流,将皮瓣复位,缝合颈阔肌及皮下组织。缝合后应使切口呈线状贴合,再用1-3“0”号丝线间断缝合皮肤,尽可能减小瘢痕(图16-20)。用纱布将创口内的残余血液全部挤出,使皮瓣紧贴于创面上,创口加压包扎。
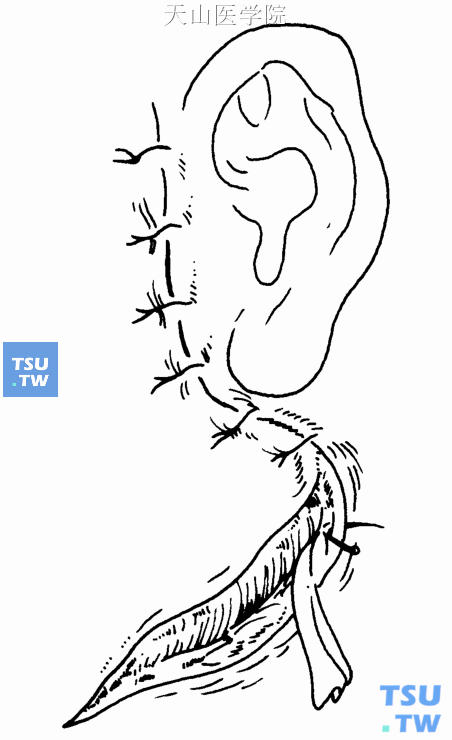
图16-20 缝合创口、置引流条
术中注意事项
1.防止面神经损伤:按照前述的手术操作的注意事项,面神经的机械性损伤大多可以避免。但当良性肿瘤体积较大,明显推移挤压面神经,或肿瘤体积虽小,但与面神经关系密切,术中将面神经从肿瘤被膜外分离出来者,面神经可有程度不等的损伤。但只要未切断神经,一般可望在3~6个月内恢复。如无意中面神经被切断或需要切除者,除非恶性肿瘤未能切净,一般应立即进行面神经修复。
2.避免损伤耳大神经:术中应尽可能将其保留,以免发生耳垂麻木。
并发症及术后处理
1.创口加压包扎,使皮瓣下无死腔或积血,一方面能压迫止血,减少渗出,促进创口愈合,另一方面促使残留的腺组织萎缩、不再分泌。
2.局部积液及涎瘘 系残存腺体继续分泌所致,术中缝扎残留腺体,术后及时和良好的加压包扎可预防其发生。如积液量多,可将其吸尽后重新加压包扎。包扎时间应适当延长。嘱患者术后忌进酸性食物,并在进食前半小时口服阿托品0. 3mg,每日三次,以减少唾液分泌。经上述处理无效,涎瘘久不愈合者,可给予小剂量放射治疗(800Gy),以促使腺体萎缩。
3.防止创口感染 术后及时换药,保持引流通畅,适当应用抗生素。
4.引流条在24~48小时去除,如术后短期内创口渗血较多,被浸湿的敷料已干硬者,应更换成新鲜松软的敷料,否则患者甚感不适。6~7天后拆线。
5.面神经麻痹 面神经可有程度不等的损伤。但只要未切断神经,一般可望在3~6个月内恢复。这期间可辅以理疗、肌注维生素B1和B12等,并配合表情肌功能训练。
6.味觉出汗综合征 是继腮腺手术及外伤后最常见的并发症。临床表现为当有味觉刺激存在,并伴咀嚼运动时,患侧皮肤出现潮红及出汗。文献报告腮腺手术后味觉出汗综合征的发生率10%~100%不等。华西医科大学口腔颌面外科随访264例患者,有症状者占64. 7%。如采用淀粉-碘试验(Minor试验)进行客观检查,几乎100%患者可发现此症状。发生时间早晚不一,最早者术后立即出现,晚者在手术1~2年以后,绝大多数在3~6个月内发生。皮肤出汗或潮红的范围,较常见于耳前区及颞部,也可见于鼻、上唇、耳后及上颈部。出汗程度亦轻重不等,轻者仅见少量汗点,严重者则可见多量汗水流淌。
关于味觉出汗综合征的病因有多种学说,其中得到公认的是迷走再生学说。在外伤或手术切断分布于腮腺的副交感神经纤维,以及分布于汗腺及皮肤血管的交感神经纤维,则产生两组神经断端,经过一段时间后发生迷走或错向的交叉再生联合,即司唾液分泌的节后副交感神经纤维长入到被切断的、支配汗腺的节后交感神经纤维中。于是,当受味觉刺激并有咀嚼运动时,副交感神经兴奋,出现术区皮肤出汗和潮红现象。下列实验结果支持迷走再生学说:①在颈上神经节阻滞交感神经,并不能改变已建立的味觉性出汗,表明汗腺虽由交感神经控制,但在迷走再生后的汗腺已不受交感神经的控制;②刺激交感神经后的出汗反应,在受损伤区的皮肤较正常皮肤为低;③周围神经阻滞可阻断味觉性出汗;④颅内切断舌咽神经,因在高位切断了分泌纤维,故可使味觉性出汗现象消除。
但是,尽管多数患者在手术后3~6个月出现味觉性出汗,在时间上与迷走再生学说相符合。少数病例在手术后立即出现味觉性出汗,这种现象难以迷走再生学说来解释。Storrs提出了失神经支配汗腺的致敏学说,即认为耳颞神经切断后,中断了交感神经的分布,汗腺对乙酰胆碱的敏感性增强,对唾液腺的刺激形成于局部的胆激素传递介质,同时又兴奋附近过敏状态下的汗腺,引起味觉性出汗。除时间因素外,以下两个事实支持汗腺致敏学说:①如果在损伤区皮内注射乙酰胆碱,立即产生重度反应;②失神经支配后,体内多数末梢效应器呈过敏状态。
上述学说均不能满意地解释各种不同的临床表现,确切的发病机制尚待进一步研究。
一些作者曾设计一些手术方法来预防和治疗味觉出汗综合征的发生,文献报告其效果不一。目前国内外预防味觉出汗综合征的主要手段是手术治疗,包括自体组织的植入和异体植入物。基于迷走再生学的学说,临床上设想只要应用自体或异体材料形成组织屏障,隔断副交感神经与交感神经之间的通路就可避免发生神经错生,达到预防作用。俞光岩等报告,腮腺切除术中,翻瓣时保留腮腺咬肌筋膜,使其成为支配汗腺分泌的交感神经末梢与支配腮腺分泌的副交感神经末梢之间的机械性屏障,可避免或明显降低味觉出汗综合征的发生率。有人采用A型肉毒毒素局部治疗,取得较好疗效。肉毒毒素A是一种神经毒素,可以选择性作用于外周运动神经末梢与肌肉的接头部位,抑制突触前膜释放乙酰胆碱,使神经冲动不能下传,从而使被错位连接支配腮腺分泌功能的副交感神经纤维与被切断的原支配汗腺和皮下血管的交感神经的冲动传导不能下传,症状消失或缓解。然而肉毒毒素治疗仍存在一些问题,如肉毒毒素一般有效期是3~6个月,术后复发率较高。同时肉毒毒素也存在一些不良反应,如过敏、神经肌肉损伤等。
味觉出汗综合征很少造成不良后果,因而虽然发病率很高,但症状严重、积极要求治疗的患者并不多。
手术评价
1.本手术的最关键是解剖面神经以及防止损伤面神经。解剖面神经的两种方法各有其优缺点。面神经主干位置较恒定,解剖标志清楚,但位置较深,手术范围较窄,视野受限,主干受损的机会因之增加。欧美国家的医师多采用此法。逆行解剖法视野广,面神经分支位置表浅,易于寻找,肿瘤远离面神经主干时可不显露主干,以减少主干的损伤。国内的医师多采用此法。作为一名外科医师,应掌握这两种解剖法。具体病例如何选择,则根据肿瘤所在位置及术者习惯而定。
2.在显露面神经及腺体切除过程中,为了尽可能减少对面神经的机械性损伤,下列几点应予注意:①在分离面神经时,应在其浅面循其走行逐步分离,边分离边切除腮腺,切忌在面神经深面分离。在腮腺与面神经之间常有一层纤维结缔组织,易于分开,但慎勿伤及面神经鞘膜。应做到既清楚显露神经,又不打开鞘膜而暴露神经纤维。②暴露腺体后应改用盐水纱布止血而勿用干纱布,止血时应是“蘸血”而勿“擦血”,以免摩擦而损伤神经。已分离出的面神经应用盐水纱布覆盖,以免暴露于空气中干燥而受损。③出血多时应先压迫止血而勿轻易钳夹止血。因血管常与面神经伴行,钳夹时可能损伤面神经。而毛细血管出血常可因加压而停止。加压止血时可更换其他部位继续分离。④分离颞面干及颈面干时常涉及下颌后静脉。下颌后静脉有多条细小属支,应细心将其一一结扎。如有活泼出血点,应用吸引器吸引,看清出血点后准确钳夹,以免损伤面神经。⑤应仔细分辨腮腺分支导管及面神经,勿将面神经误作分支导管结扎切断。一般而言,面神经呈银白色,有光泽,而腮腺导管较灰暗,无光泽。
