甲状腺过氯酸钾排泌碘试验和甲状腺摄131I率测定因为TH测定和TSH测定的广泛应用而被淘汰,此处列出该两种试验的目的在于理解过氯酸钾与碘对甲状腺功能的影响。
过氯酸钾排泌碘试验诊断酪氨酸碘化障碍
过氯酸钾可抑制甲状腺的聚碘功能,抑制TH的合成。正常情况下,高氯酸离子与碘离子一样,易被甲状腺滤泡细胞“捕获”。过氯酸盐有阻滞甲状腺从血浆中摄取碘离子,促进碘离子从甲状腺滤泡释出作用,可将已进入甲状腺内而未被有机化的碘离子置换(排泌)出来,此即过氯酸盐的排泌碘作用。过氯酸盐(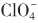 )和硫氰酸盐(SCN-)均可抑制“碘泵”(即钠/碘同向转运蛋白,NIS),从而阻止甲状腺继续摄取131I(无机离子型),但当无机碘进入甲状腺,与酪氨酸结合为有机碘后的131I不能被过氯酸盐或硫氰酸盐从甲状腺中排泌出来。某些先天性甲状腺肿是由于碘的有机化酶缺陷引起的(如过氧化物酶),致使碘不能与酪氨酸结合,被甲状腺摄取了的碘仍以离子状态存在。在这种情形下,
)和硫氰酸盐(SCN-)均可抑制“碘泵”(即钠/碘同向转运蛋白,NIS),从而阻止甲状腺继续摄取131I(无机离子型),但当无机碘进入甲状腺,与酪氨酸结合为有机碘后的131I不能被过氯酸盐或硫氰酸盐从甲状腺中排泌出来。某些先天性甲状腺肿是由于碘的有机化酶缺陷引起的(如过氧化物酶),致使碘不能与酪氨酸结合,被甲状腺摄取了的碘仍以离子状态存在。在这种情形下,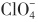 或SCN-促使131I离子从甲状腺排泌,摄131I率明显降低。
或SCN-促使131I离子从甲状腺排泌,摄131I率明显降低。
试验方法
- 口服法:如在服示踪剂量的131I 2μCi(74kBq)后,予口服过氯酸钾(KClO4)400mg或250mg/m2体表面积,儿童按10mg/kg体重计,可在5~10分钟内使进入甲状腺内的131I的曲线变平。1小时后再次测量摄131I率。亦可口服1μCi(37kBq)131碘化钠后2小时,测定摄131I率,然后口服过氯酸钾1g,1小时后再测摄131I率。据报道,在给受检查者放射性碘的同时,再给碘化钾15μg/kg体重或300μg/m2体表面积,可提高本试验的敏感性。
- 静注法:静脉注射131碘化钠2μCi(74kBq)后10分钟,测量甲状腺的摄131I率,然后静脉注射过氯酸钾200mg,10分钟后再测甲状腺放射量的下降值。此法较口服法的敏感性高。亦可用2μCi(74kBq)131I静脉注射,1小时后测量摄131I率。
结果分析
如第2次(即口服过氯酸钾后1小时)所测得的摄131I率与第1次比较无明显下降(<10%),表示甲状腺功能正常。因为过氯酸钾只能阻止甲状腺继续摄取131I,而不能促使已掺入有机物中的131I自甲状腺排泌。如第2次所测得的摄131I率较第1次有明显下降,表示甲状腺功能异常,存在碘的有机化障碍。因为已被甲状腺摄取的131I仍以离子状态存在,故可被过氯酸钾从甲状腺中排泌出来,摄131I率明显下降。
此试验适用于诊断酪氨酸碘化受阻的甲状腺疾病。排泌超过20%以上为阳性。阳性结果常见于下列临床情况:
- 甲状腺功能减退病因未明,用于鉴别先天性甲状腺肿是否为酪氨酸碘化障碍所致。阳性支持过氧化物酶缺陷的诊断,阴性可排除酪氨酸碘化障碍的可能。
- 先天性甲状腺肿伴聋哑和轻度甲减及轻度智力障碍(Pendred综合征)者常为阳性。
- 碘过多所致甲状腺肿。
- 甲亢患者服用抗甲状腺药物或接受131I治疗后。
- 慢性淋巴细胞性甲状腺炎。
由于过氯酸钾的显著不良反应,本试验已经少用。用分子生物学方法鉴别酶缺陷的种类及相关基因缺陷位点是诊断先天性TH合成障碍的最佳方法和发展方向。
131I摄取率诊断特殊甲状腺结节
甲状腺中被浓聚的碘主要存在于Tg中,在T3、T4的代谢和分泌过程中,甲状腺也向血液分泌少量的碘(以各种形式存在),其分泌速度视腺体贮碘量、甲状腺功能状态等因素而定。用放射性碘作示踪物,测定碘在体内的移动速度和量,可间接评价甲状腺的功能状态,特别能反映甲状腺对无机碘的浓聚能力。口服131I后,用Geiger计数管或闪烁计数管测定甲状腺部位的计数率,计算出摄131I率,并从以下3个方面来推测甲状腺的功能:①甲状腺摄131I的速度及最大摄131I率;②131I从尿中的排出量;③血浆蛋白结合碘量。
试验准备及患者选择
孕妇和哺乳期妇女禁作本试验。试验前2周停用一切含碘量较高的食物或药物,如海带、紫菜、海蜇、胺碘酮、溴剂、过氯酸钾、TH制剂、复方碘溶液、碘酊、络合碘、含碘造影剂和含碘中药等。其中复方碘溶液需停用2个月以上,含碘造影剂需停用1年以上。一般含碘中药(如贝母、牛蒡子、木通、常山、夏枯草、黄药子、充参、连翘、玄参、白头翁等)需停用1个月以上;而海藻、昆布、鳖甲等需停用2个月以上。另有一些药物虽不含碘,也不属TH制剂,但可通过干扰TH合成的不同环节而影响摄131I率。ACTH、泼尼松、利舍平、保泰松、对氨基水杨酸、甲苯磺丁脲等均使摄131I率降低;而长期应用女性避孕药可使之升高。
方法
- 甲状腺摄碘近距离测定法:131碘化钠2μCi(74kBq)加入20%葡萄糖液20ml中口服后测定放射性。小儿的131I用量为2.88μCi(106.6kBq)/kg体重,空腹口服,幼儿用胃管注入,或肌注1μCi(37kBq)131碘化钠后,分别于2小时、4小时及24小时测定放射性。必要时可加测6小时放射性,或尿131I放射性。
- 闪烁探头远距离测定:患者空腹服131I 2~8μCi (74~296kBq),于服后3小时、6小时、24小时测定放射性。此法较近距离测定法优越,计数率高,精确性好。另外,也可用G-M计数管测定,其优点是方法更简便,但计数效率低,结果受甲状腺形态和大小的影响。
- 甲状腺摄131I率计算:

- 正常值:最高摄131I率于24小时出现。2小时、3小时或4小时摄131I率为24小时摄131I率的1/2左右,两者比值范围为0.37~0.60。国内各地报道的正常值范围有一定差异,一般应确定本地区的正常参考值范围。正常值差异的原因与人群碘摄入量、对象选择和测定方法不同有关。国内主要地区的摄131I率(闪烁探头远距离测定法)见下表。
各地报道的甲状腺摄131I率(%)的正常范围(成人)

注:如用G-M计数管测定,其正常值约为闪烁探头远距离测定的60%~70%。女性的摄131I率稍高于男性,儿童和青春期的摄131I率略高于成人。儿童的正常值受地区、生活环境、食物含碘量及试验方法的影响更明显。北京地区的儿童正常值为:2h≤30%;4h≤42%;24h≤12%~59%。一般成人正常值为(Geiger远距离法):3h 5%~25%;24h 20%~45%;高峰于24小时出现
结果分析
摄131I率升高的定义是:3小时摄131I率≥25%,24小时≥45%(远距离法),一般提示为摄131I率升高(可同时伴有高峰提前及尿排131I率下降)。摄131I率降低见于原发性甲减、亚急性甲状腺炎和继发性甲减。
T3抑制试验可被TSH测定替代
正常人服用外源性T3后,血T3浓度明显升高,强烈抑制垂体TSH细胞,致TSH分泌减少,甲状腺的摄碘能力下降(被抑制,抑制试验阳性)。Graves病甲亢患者的T3、T4过度分泌不是通过TSH刺激,而是由于甲状腺兴奋性自身抗体(TSAb)引起的,给予外源性T3后,并不影响摄碘功能,故呈阴性结果(不被抑制)。多发性结节性甲状腺肿或毒性腺瘤(单发或多发)患者,由于基础T3、T4分泌已增多,TSH分泌处于抑制状态,应用外源性T3已无进一步抑制TSH分泌作用,故呈阴性结果。另一方面,非毒性甲状腺肿,尤其是缺碘性甲状腺肿患者,外源性T3可显著抑制TSH分泌,故呈阳性结果。因此,本试验的主要用途是明确摄131I率升高的病因,鉴别非毒性甲状腺肿和Graves病。
方法
先测定患者的甲状腺摄131I率,于测定第1次摄131I率后,服用T320μg/次,每日3次,共服6天,第7天作第1次摄131I率;或服用甲状腺粉(甲状腺粉片),60mg/次,每日3次,连服8天,于第9天作第1次摄131I率。用口服T3前后之摄131I率差值计算出抑制率。
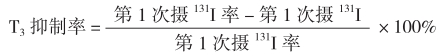
正常值
甲状腺功能正常者,摄131I率在服用T3后被明显抑制,24小时摄131I率绝对值<25%(国外标准),或<20%(国内常用值),抑制率≥50%。
临床意义
甲亢患者摄131I率基础值升高,T3抑制率<50%,一般<10%,但也有个别患者呈正常反应。非毒性甲状腺肿患者的基础值亦升高,但T3抑制率>50%,其符合率约90%。单侧突眼眼科疾病或颅内病变所致的突眼患者的抑制率正常(>50%),而内分泌性突眼(GD眼病)约有75%~88%的患者不被T3抑制。甲亢经药物治疗后,不宜用T3抑制试验观察病情和评价药物疗效,但可用于预测停药后复发的可能性。一般来说,如T3抑制试验正常,停药后复发的机会较小,相反则容易复发。T3抑制试验正常代表下丘脑-垂体-甲状腺轴的反馈调节功能已趋于正常,如同时检测TSAb,定期复查血TSH,则对预后的判断更有意义。由于此两项检测远较T3抑制试验安全、简便、快速,故T3抑制试验已渐少用。
凡不能耐受大剂量T3(或甲状腺粉)的患者均不宜作T3抑制试验,如老年人、冠心病、心力衰竭、肺功能不全及全身健康状况不佳者。由于131I可透过胎盘,进入乳汁,故妊娠、哺乳期妇女禁作本试验。TH可使某些疾病的病情恶化,如恶性肿瘤、糖尿病、肺结核,心、肝、肾功能不全和肾上腺皮质功能不全等,伴有这些疾病时亦要慎重作此项检查。T4抑制试验是用L-T4代替T3或甲状腺粉(干甲状腺片),其方法和临床意义与T3抑制试验相同。
TRH兴奋试验用于继发性甲减鉴别或TSH抵抗综合征诊断
TRH促进TSH的合成与释放。正常情况下,注射TRH 后20分钟,血浆TSH升高,其升高程度可反映垂体TSH细胞贮备量和对TRH的敏感性。无反应者,表示TSH细胞功能不足或细胞量减少。反应延迟者提示下丘脑病变,TSH细胞长期得不到TRH的足够刺激,故在使用TRH开始,反应迟钝,但继之又有正常或高于正常的兴奋反应。甲亢患者由于高浓度的T3、T4对TSH细胞的强烈和持久抑制,故注射TRH后不能兴奋垂体TSH细胞,TSH无升高反应。
方法
不必禁食,可自由活动。先采静脉血测TSH,然后由静脉迅速注入TRH400~600μg,于注后20分钟、60分钟和90分钟各采血测定TSH。亦有人于注射TRH后15分钟、30分钟、60分钟、90分钟及120分钟采血测TSH。
正常值
注射TRH后20~30分钟,血浆TSH达高峰,介于8.5~27.0μU/ml(mU/L);60分钟值低于20分钟值。少数患者于60分钟达到TSH分泌高峰;TSH峰值较基础值升高约10~30mU/L;女性的TSH反应高于男性。
华山医院用TRH500~1000μg静脉注射,并将结果总结为4型:①正常反应:若血清TSH绝对值已升高,女性的TSH升高幅度为4~10mU/L,男性3~9mU/L,高峰见于30分钟;②活跃反应:女性>10mU/L,男性>9mU/L;③低弱反应:女性<4mU/L,男性<3mU/L;④无反应:静脉注射TRH后,血清TSH值与基础值对比无升高。如TSH峰值在60分钟或以后出现则为延迟反应。
结果分析
TRH兴奋试验作为常用的诊断试验已有30多年历史。自从可用ICMA和TRIMFA测定TSH后,还可用TRH试验来鉴别高TSH血症是可抑制性或不可抑制性,故对早期甲亢也有重要诊断价值。新近认为,TRH兴奋试验可鉴别TSH瘤伴甲亢(多为无反应)和垂体性TH抵抗综合征(全部有反应)。Graves病甲亢应为无反应,经治疗后如恢复TSH对TRH的反应性,提示停药后复发的可能性较小。但是,在诊断甲亢前应先排除垂体疾患或其他各种影响因素。
一、用于甲亢诊断
TRH兴奋试验优越于T3抑制试验。TRH兴奋试验亦不受碘剂的影响,但雌激素、茶碱、抗甲状腺药物等可强化垂体对TRH的反应,而皮质醇、TH制剂、左旋多巴可抑制垂体对TRH的反应,故试验前应停用上述药物2~4周。
偶尔,甲状腺功能正常的甲状腺肿患者亦可出现血TSH下降,TRH不能兴奋TSH分泌,摄123I率正常,提示其体内存在未知的甲状腺刺激因子。
由于甲状腺兴奋性抗体(TSAb)和超敏TSH的推广应用,目前已渐少用TRH兴奋试验来确诊甲亢或作为停药后复发可能性的预测指标。但本试验对了解垂体TSH细胞和PRL细胞的贮备、GH细胞的功能状态、诊断甲状腺相关性突眼(GD眼病)等仍不失为一种安全可靠的诊断方法。
二、用于甲减病因鉴别
TRH兴奋试验特别适用于继发性甲减的诊断。原发性甲减时血清T4降低,TSH基础值升高,对TRH的刺激反应增强。继发性甲减者的反应不一致,如病变在垂体,多无反应;如病变来源于下丘脑,则多呈延迟反应。
三、了解腺垂体贮备功能
腺垂体的许多病变可累及TSH细胞功能,其影响程度反映在TSH分泌上主要是量的差异而非质(无或有)的区别。借助TRH兴奋试验可了解TSH细胞的贮备功能。垂体瘤、Sheehan综合征、肢端肥大症等可引起TSH的分泌不足,在注射TRH后,高峰值<10mU/L。
四、TSH抵抗综合征诊断
在TRH兴奋试验的同时采血测血清T3、T4,于90分钟或120分钟后每小时测定1次,共4小时。根据血TSH、T3、T4的反应性可进一步了解垂体-甲状腺对TRH的反应。正常情况下,血清T3应于注射TRH后2~4小时达到高峰,增加30%~70%。如T3、T4无反应或反应减弱,而TSH的分泌正常,提示甲状腺对TSH有抵抗,甲减的病因要考虑TSH抵抗综合征可能。
五、非CRH/ACTH依赖性大结节肾上腺皮质增生诊断
TRH(200μg)兴奋试验筛选皮质醇对TSH或泌乳素的反应(详见此处)。
六、其他应用
TRH亦可兴奋垂体泌乳素(PRL)细胞,故TRH兴奋试验亦可作为垂体PRL贮备功能的兴奋试验。在病理状态下(如垂体生长激素瘤时),TRH可兴奋垂体生长激素(GH)细胞分泌GH,在正常人无此反应。血基础TSH水平反映了甲状腺功能,但应仔细分析基础TSH测定结果,高于3.5mU/L提示日后发生甲减的可能性较大。如果成年女性存在月经异常或排卵异常,虽然基础TSH正常,仍需做TRH兴奋试验,以排除亚临床甲亢和亚临床甲减。
必须注意,TRH兴奋试验对儿童患者的下丘脑垂体疾病无诊断意义,甲状腺功能的确定主要依赖于血FT4测定。大约25%的精神疾病患者的TRH兴奋试验是异常的,表现为TSH反应迟钝(TSH升高小于5mU/L)而Graves病患者小于1mU/L。精神疾病(尤其是抑郁症)患者TSH对TRH的反应性降低的原因未明,可能与脑功能异常有关,应注意与下丘脑-垂体疾病鉴别。另一方面,抑郁症用TH补充治疗后,有可能使TRH兴奋试验恢复正常。
TRH兴奋试验一般无明显不良反应。但据报道,TRH兴奋试验偶可诱发垂体瘤出血和垂体卒中,故对已诊断为大垂体瘤的患者禁用此试验。现在,重组人TSH主要用于甲状腺癌的诊断和甲状腺癌放射碘治疗前的准备,减少了放射碘的用量(停用TH)。另外,重组人TSH也可用于非毒性多结节甲状腺肿的治疗,特别在甲状腺摄碘率降低时更显示其优越性。
