舌下腺切除术主要用于舌下腺囊肿的治疗。舌下腺囊肿多因舌下腺受到损伤后黏液外渗而形成囊肿,因其他良性肿瘤而行舌下腺摘除者较少见。
(一)适应证
1.各种类型的舌下腺囊肿。
2.局限于舌下腺内的良性肿瘤。如为高分化的黏液表皮样癌,腺样囊性癌等恶性肿瘤常需做扩大切除,与骨膜有粘连者,应做下颌骨切除,必要时做颈淋巴清扫术。
(二)术前准备及麻醉
【术前准备】
1.术前应明确诊断,如为舌下腺囊肿,应进一步检查是否已穿过下颌舌骨肌进入颌下区。
2.如有继发感染,应给予抗生素治疗,待急性炎症消退后再进行手术。
【麻醉】一般成人用舌神经阻滞麻醉,儿童需采用全麻下手术。
(三)手术方法
1.体位:坐位或仰卧位。
2.切口:用开口器维持开口状态,用口镜或压舌板压舌向对侧,显露患侧口底。确认下颌下腺导管开口及舌下皱襞位置,以11号手术刀片或用眼科组织剪在舌下皱襞外侧做平行于牙龈的切口(图16-2)。后方达下颌第二磨牙近中。为避免下颌下腺导管损伤,可从导管口插入银质探针或塑料管导向。切开黏膜,如为舌下腺囊肿,因切口位置常是囊肿表面,仅有菲薄黏膜,故应注意勿切得过深,以免损伤囊壁。
3.分离:用蚊式血管钳或小骨膜剥离器在黏膜下仔细分离。切开前在黏膜与囊壁或舌下腺之间浸润麻药,则有利于分离。舌下腺前份有小分泌管通向黏膜表面及下颌下腺导管,用眼科组织剪剪断。
4.切除舌下腺及囊肿:自舌下腺表面分离周围组织,提起舌下腺前端,继续分离舌下腺前份的深面及内侧面。同时分离靠近腺体的舌下腺囊肿的囊壁,分离切断后继续分离舌下腺后份,在其与下颌下腺前内相接处将其全部游离。如连接紧密不易分离,则可先钳夹后再剪离,遗留的残端予以结扎,同时应注意下颌下腺导管及舌神经的关系(图16-3、16-4)。
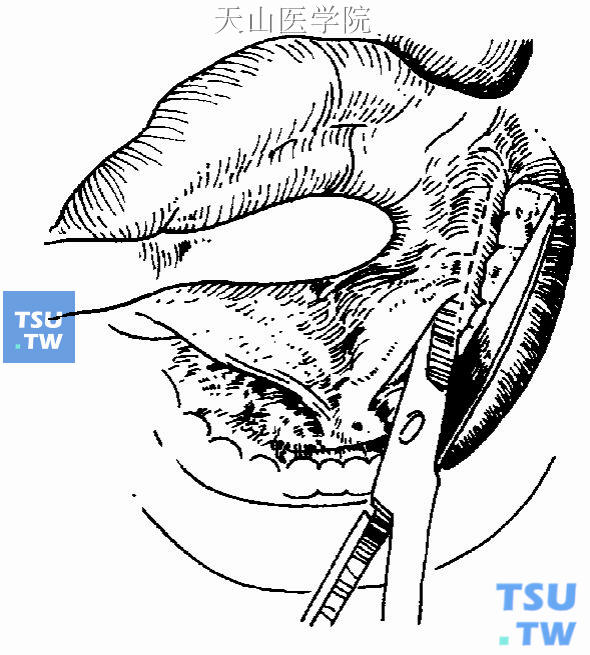
图16-2 切口
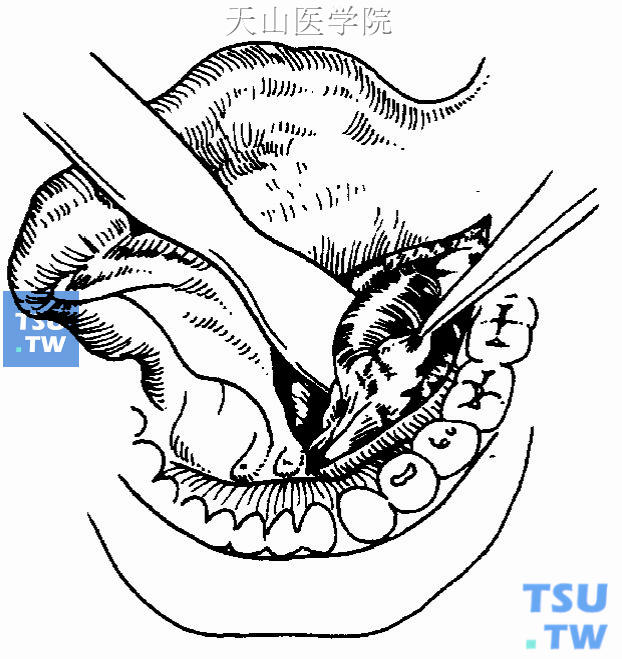
图16-3 分离腺体
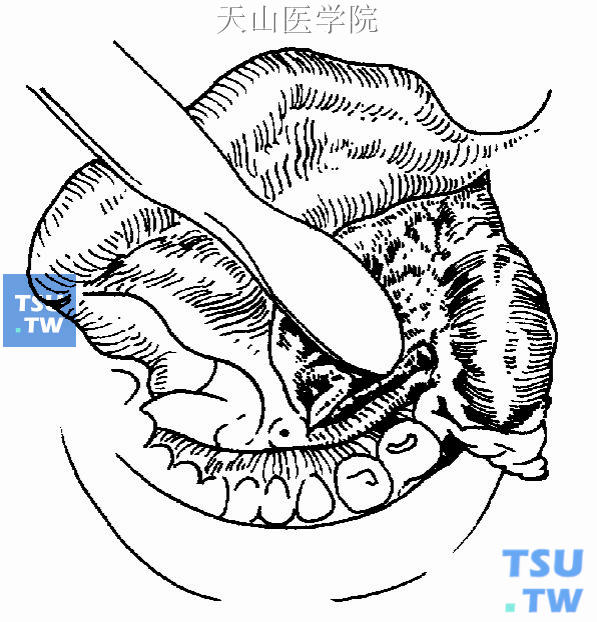
图16-4 下颌下腺导管及舌神经的关系
在摘除腺体过程中,尽量切除囊壁,吸净囊液。若囊壁与周围组织粘连紧密而不易切净,亦可残存,不致复发。穿过下颌舌骨肌,进入下颌下区的舌下腺囊肿,在切除舌下腺后,用手从口外托起下颌下区,吸净囊液、残留的囊腔及囊壁,经加压包扎后即可愈合。
5.创面处理:冲洗创口,仔细检查创口有无出血点,特别是舌下腺后部,须彻底止血。黏膜复位后缝合3~5针即可,不宜过密过紧,切勿将下颌下腺导管缝扎。为预防血肿,创口内置入橡皮引流条,应将其缝合固定,以免进入创口内。
(四)术中注意事项
1.避免损伤下颌下腺导管及舌神经:分离舌下腺内侧时,应注意下颌下腺导管及舌神经的解剖关系,仔细操作可以避免损伤。舌神经由后向前先位于舌下腺与下颌下腺导管之间,绕过下颌下腺导管深面后再位于其内侧,以后进入舌体。如不慎将下颌下腺导管剪断,应将导管近端游离并做好标记,手术结束时将导管断端侧壁缝于黏膜一侧的切缘,形成新的开口,以免导管阻塞。
2.在分离舌下腺后内方深面时,应注意舌下动静脉到舌下腺的分支,予以钳夹结扎,否则易引起出血或术后血肿。
(五)术后处理
1.出血 多因术中止血不彻底所致,特别是在分离舌下腺后内方深面时,舌下动、静脉的分支处理不当而引起出血。故术中止血应十分仔细,切口缝合宜稀松以利引流。
2.下颌下腺导管阻塞 术中误将下颌下腺导管结扎或缝扎,唾液排出受阻,术后数小时即可发生急性下颌下腺肿胀。应将可疑缝线拆除,松解被结扎的导管。术中如将下颌下腺导管切断,应做移位开口而不予结扎。
3.流汁或半流汁饮食。
4.氯己定溶液等漱口液漱口,注意口腔卫生。
5.术后常规应用抗生素预防感染。
6.术后1~2日抽去引流条,5~7日拆线。
(六)手术评价
1.避免舌下腺囊肿术后复发的关键在于必须同时摘除患侧舌下腺。因为舌下腺囊肿为外渗性囊肿,只要摘除患侧舌下腺就可得到根治。
2.切口与手术途径 舌下腺囊肿应常规采用口内切口。切口的选择以不损伤口底的舌神经、下颌下腺导管及舌动脉、静脉为原则。因此,口底黏膜的切口应在舌下皱襞外侧,但距下颌骨内侧应有一定的距离,方能保证切口的两侧均有足够的黏膜,以供术后缝合。
3.预防手术并发症 舌下腺摘除手术容易出现的并发症主要有术后出血、下颌下腺导管损伤及舌神经损伤。因此,手术者必须熟悉手术区的应用解剖。手术中应先解剖出在黏膜下的下颌下腺导管,用骨膜剥离器牵开下颌下腺导管,并保护在其内侧的舌神经,舌动脉及舌深静脉等重要解剖结构。在手术操作中应减少创伤,仔细止血及结扎血管。缝合创口黏膜时注意避免将下颌下腺导管缝扎在内而造成导管阻塞。
