临床上,遇有下列情况时要想到甲亢的可能:①病程长的不明原因体重下降、低热、腹泻、手抖、心动过速、心房颤动、肌无力、月经紊乱、闭经;②对疗效不满意的糖尿病、结核病、心衰、冠心病、肝病等;③多次测得的血FT3、FT4(或TT3、TT4)正常,但TSH降低(≤0.4mU/L)。
根据临床表现和血TH/TSH评估甲状腺功能
症状和体征
通过望、触、听等来了解和掌握患者有关症状和体征。特别要注意患者有不耐热、多汗、易激动、纳亢易饥、腹泻、消瘦、心动过速及眼结膜充血、水肿,甲状腺肿大等症状、体征,在甲状腺部位触及震颤和听到血管杂音,脉压大等支持甲亢的诊断。典型病例经详细询问病史,依靠临床表现即可诊断。不典型病例,尤其是小儿、老年或伴有其他疾病的轻型甲亢或亚临床型甲亢易被误诊或漏诊。不典型甲亢的确诊有赖于甲状腺功能检查和其他必要的特殊检查。血FT3、FT4(或TT3、TT4)增高及TSH降低(≤0.1mU/L)者符合甲亢;仅FT3或TT3增高而FT4、TT4正常可考虑为T3型甲亢;仅有FT4或TT4增高而FT3、TT3正常者为T4型甲亢。
T3型甲亢见于弥漫性、结节或混合性甲状腺肿患者的早期、治疗中或治疗后复发期。临床表现与寻常型相同,但一般较轻。可能的原因为甲状腺内相对缺碘,也可为甲状腺自主分泌,甲状腺外T4转变为T3明显增加或在病程发展中T3升高较多、较快,而治疗过程中T4下降较多、较快。特征为血清TT3与FT3均增高,而TT4、FT4正常甚而偏低。甲状腺摄131I率正常或偏高,但不受外源性T3抑制。有时需排除外源性T3摄入导致的T3型甲亢。
TH测定
甲状腺功能检查结果除因有实验误差外,还因地区、年龄、测定方法等的不同而有一定差异。一般血清FT4和FT3测定敏感性和特异性较好,稳定性较差。免疫测定中的标记抗体法(labeled antibody methods)是目前FT4 和FT3自动化测定中应用最多的方法。在特殊情况下(如妊娠时)建议使用游离T4指数(FT4I)和游离T3指数(FT3I)来作为指标。FT4I=TT4×T3U,FT3I=TT3×T3U,其中T3U为血清T3树脂摄取试验中TH结合比值(thyroid hormone binding ratio,THBR)。
- 血清FT4与FT3 :FT3、FT4不受血中TBG变化的影响,直接反映甲状腺功能状态。其敏感性和特异性均明显高于TT3、TT4。成人正常参考值:RIA法:FT3 3~9pmol/L(0.19~0.58ng/ dl),FT49~25pmol/L(0.7~1.9ng/dl);ICMA法:FT32.1~5.4pmol/L (0.14~0.35ng/dl),FT4 9.0~23.9pmol/L(0.7~1.8ng/dl)。
- 血清TT3:血清中T3与蛋白结合达99.5%以上,故TT3亦受TBG的影响。TT3浓度的变化常与TT4的改变平行,但在甲亢初期与复发早期,TT3上升往往很快,约4倍于正常;TT4上升较缓,仅为正常的2.5倍。故TT3为早期Graves病、治疗中疗效观察及停药后复发的敏感指标,亦是诊断T3型甲亢的特异指标。但应注意老年人淡漠型甲亢或久病者TT3也可能不高。成人正常参考值:RIA法:1.8~2.9nmol/L(115~190ng/ dl);ICMA法:0.7~2.1nmol/L(44.5~136.1ng/dl)。
- 血清TT4:是判定甲状腺功能最基本的筛选指标。血清中99.95%以上的T4与蛋白结合,其中80%~90%与TBG结合。TT4是指T4与蛋白结合的总量,受TBG等结合蛋白量和结合力变化的影响;TBG又受妊娠、雌激素、病毒性肝炎等因素影响而升高;受雄激素、低蛋白血症(严重肝病、肾病综合征)、泼尼松等影响而下降。成人正常参考值:RIA法:65~156nmol/L(5~12μg/dl);ICMA法:58.1~154.8nmol/L (4.5~11.9μg/dl)。
- 血清rT3 :rT3无生物活性,是T4在外周组织的降解产物,其血浓度的变化与T3、T4维持一定比例,尤其与T4变化一致,可作为了解甲状腺功能的指标。Graves病初期或复发早期可仅有rT3升高。在重症营养不良或某些全身性疾病时,rT3明显升高,而TT3明显降低,为诊断低T3综合征的重要指标。成人正常参考值(RIA):0.2~0.8nmol/L(13~53ng/dl)。
T4型甲亢是指血清TT4、FT4增高,而TT3、FT3正常的一类甲亢。其临床表现与典型的甲亢相同,可发生于碘甲亢、Graves病、毒性结节性甲状腺肿或亚急性甲状腺炎,多见于一般情况较差的中老年,如严重感染、手术、营养不良等患者。甲状腺摄131I率明显增高。本病需要和假T4型甲亢相鉴别,即患者有各种急性或慢性全身性疾病,而血清TT4、FT4增高,而TT3、FT3正常或降低。除少数患者伴有甲状腺肿大外,其他方面无甲亢的证据,当原发疾病治愈后,上述实验室指标于短期内恢复正常。
Graves病早期及治疗复发时,血清T3升高明显,随着病情进展,T3、T4均升高,甲状腺摄131I率增高,TSH浓度低于正常。抗甲状腺抗体多为阳性。全美临床生化学会提倡,疑有甲亢的最初筛选试验是TSH,如<0.1mU/L,则加测FT4,如正常,再加测FT3。T3、T4和甲状腺自身抗体不作为诊断的初筛或常规项目,除非另有原因。英国皇家内科医师学院提出,为了确诊甲亢,必须同时测定血TSH、FT4或TT4。近年发现,经过严格筛选的甲状腺功能正常人群的血TSH参考值范围在0.4~2.5mU/L;低于或高于此范围要定期追踪其变化。血TSH降低,FT3、FT4正常且不伴有临床表现,符合亚临床型甲亢。
血TSH测定
用IRMA法测定TSH,正常参考值为0.4~3.0mU/L或0.6~4.0mU/L,本法的最低检出值为0.04mU/ L,约90%以上的甲亢患者低于正常低值。故一般可取代TRH兴奋试验。用ICMA法测定TSH的灵敏度可达0.01mU/ L,其敏感性进一步提高,方法简便,快速可靠,且无需担心放射污染。TRIFA法克服了酶标记物不稳定,化学发光标记仅能一次发光及荧光标记受干扰因素多等缺点,非特异性信号降到了可以忽略的程度,其分析检测限和功能检测限分别为0.001mU/L和0.016mU/L。ICMA和TRIFA较IRMA的灵敏度提高了很多倍。必须指出,不论TSH测定的灵敏度多高,都必须结合临床和其他甲状腺功能检查才能作出正确诊断、判断预后或做治疗决策。
TSH受体抗体测定为病因诊断和疗效判断提供帮助
TSH受体抗体测定的指征是:①甲状腺功能正常,但伴有突眼者;②单侧突眼者;③怀疑为新生儿Graves病者;④抗甲状腺药物治疗后的预后判断。未经治疗的Graves病患者血TSAb阳性检出率可达80%~100%,有早期诊断意义,对判断病情活动、是否复发亦有价值;还可作为治疗后停药的重要指标。研究表明,TSAb的升高与突眼相关,而与眼外肌受累无关;另一方面,血清中可溶性FAS(sFAS)升高与眼外肌受累相关而与突眼无关,所以测定血清中sFAS与TSAb可预测Graves病的病变发展进程。和其他自身抗体一样,TSAb的测定要标准化,一般用国际MRC(Medical Research Council)单位或TSH当量单位(equivalent TSH units)表示。
据报道,1型糖尿患者中有1/4存在甲状腺自身抗体,女性患者和GAD抗体阳性者的甲状腺自身抗体(TPOAb、TgAb等)阳性率较高,这些患者常有甲状腺功能异常。
TRH兴奋试验对预后判断有一定意义
甲亢时血T3、T4增高,反馈抑制TSH,故TSH不受TRH兴奋。EGO中30%~50%患者的TRH兴奋试验无反应或反应性下降。如静脉注射TRH 200μg后TSH有升高反应可排除Graves病;如TSH不增高(无反应)则支持甲亢的诊断。应注意TSH无反应还可见于甲状腺功能“正常”的Graves病眼病、垂体疾病伴TSH分泌不足等。本试验不良反应少,对冠心病或甲亢性心脏病患者较T3抑制试验更为安全。由于TSH测定的广泛应用,目前已很少用TRH兴奋试验来诊断Graves病,只在原因未明的单侧突眼或估计抗甲状腺药物治疗疗效并判断停药复发时偶尔采用。
超声/核素扫描/CT/MRI用于TAO诊断
超声检查
Graves病时,甲状腺呈弥漫性、对称性、均匀性增大(可增大2~3倍),边缘多规则,内部回声多呈密集、增强光点,分布不均匀,部分有低回声小结节状改变。腺体肿大明显时,常有周围组织受压和血管移位表现。多普勒彩色血流显像(color doppler flow imaging,CDFI)示患者甲状腺腺体内血流呈弥漫性分布,为红蓝相间的簇状或分支状图像(繁星闪烁样血流图像),血流量大,速度增快,超过70cm/s,甚至可达200cm/s。血流量为正常人的8~10倍。同时可见显著低阻力的动脉频谱和湍流频谱。甲状腺上、下动脉管径明显增宽。弥漫性甲状腺肿大有时难与其他结节性甲状腺肿相区别,因此须结合临床资料并利用CDFI观察到有特异性血流频谱作出正确诊断。彩色多普勒超声亦可用于Graves病甲亢治疗后的评价,眼球后B超有助于Graves病眼病的诊断。
核素扫描
甲亢时,可见颈动、静脉提前到6~8秒显像(正常8~12秒颈动脉显像,12~14秒颈静脉显像),甲状腺于8秒时显像,其放射性逐渐增加,明显高于颈动、静脉显像。但是,核素扫描不用于Graves病的常规诊断,因为大量的碘剂干扰抗甲状腺治疗。在诊断困难或怀疑恶性病变时,核素扫描有一定价值。
CT/MRI
可排除肿瘤,在眼部病变不明显时,可观察到眼外肌受累的情况,并且定量CT和MRI可以评价眼外肌的大小、密度及眼球位置,有助于TAO的诊断。CT/MRI尚可鉴别球后眼外肌炎。可在球后减压术前充分估计眶部受累程度,以指导眼科手术。MRI检查时间长,且未发现具有比CT多的优势,不作为首选。鉴别诊断方面,主要是那些在CT上表现为眼外肌肥大的炎症或眼外肌浸润的眶部疾病,如特发性眼肌炎、炎性假瘤、肉芽肿、转移癌等,但这些病变不同于Graves病,常急性发作,常有深部疼痛、复视或眼睑下垂。特发性眼肌炎是一种局限性、非特异性眶部炎症,特征是附着在巩膜的肌腱受累。而Graves病在CT上主要表现为肌腹肥大,特别是后半部(靠近眶尖部)肌腹肥大明显,而肌腱附着处正常。IH-磁共振分光镜检可测定眼球后组织中硫酸软骨素蛋白聚糖的浓度,为一种新的评估TAO的检查手段。
在排除其他甲亢的基础上诊断Graves病
Graves病的诊断应先排除其他原因所致的甲亢,再结合患者有眼征、弥漫性甲状腺肿、血TSAb阳性等诊断为Graves病。有结节者须与自主性高功能甲状腺结节、多结节性甲状腺肿伴甲亢、毒性腺瘤、甲状腺癌等相鉴别。多结节毒性甲状腺肿和毒性腺瘤患者一般无突眼,甲亢症状较轻,甲状腺扫描为“热”结节,结节外甲状腺组织的摄碘功能受抑制。亚急性甲状腺炎伴甲亢症状者,甲状腺摄131I率减低。慢性淋巴细胞性甲状腺炎伴甲亢症状者,血中自身抗体阳性。HHG患者,血HCG显著升高。碘甲亢者有过量碘摄入史,甲状腺摄131I率降低,可有T4、rT3升高而T3不高的表现。其他如少见的异位甲状腺肿伴甲亢、TSH甲亢及伴瘤综合征性甲亢等均应逐一排除。
定量评估Graves病眼病程度
Graves病眼病亦称为浸润性突眼、甲状腺相关性眼病(TAO)或Graves眶病(Graves orbitopathy)。按照1977年美国甲状腺学会(ATA)的Graves病眼征分级,2006年,欧洲研究组(EUGOGO)提出Graves病眼病严重程度的评估标准,使用的是突眼度、复视和视神经损伤3个指标(下表)。
GO病情评估(EUGOGO,2006)
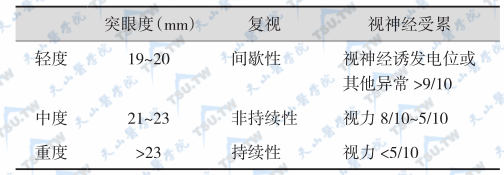
注:间歇性复视:在劳累或行走时发生;非持续性复视:眨眼时发生复视;持续性复视:阅读时发生复视。严重GO:至少有一种重度表现,或两种中度表现,或一种中度和两种轻度表现
四个国际甲状腺学会联合提出了判断GO活动的评分方法(clinical activity score,CAS),即以下的7项表现各计1分,CAS积分达到3分可判断为疾病活动。积分越多,活动度越高。CAS评分项目包括:①自发性球后疼痛;②眼球运动时疼痛;③眼睑红斑;④结膜充血;⑤结膜水肿;⑥肉阜肿胀;⑦眼睑水肿。
