青春期发育(adolescence development)是性分化和性发育的第4个阶段。此时由于垂体分泌促性腺激素,致使性腺发育成熟。充足的性激素使第二性征发育,性腺功能得以完善。
青春期前性发育被长期抑制
胎儿出生后,睾丸在组织学上已具备了完整的结构,但并不具备完整的功能。一般要经过近10年的长期抑制才出现青春期发育。睾丸发育成熟才具有生殖和完整的内分泌功能,躯体出现骤长,形成男性型体格。青春期发育长期受抑制的机制不明,目前认为有两种可能性。
下丘脑-性腺调节中枢
下丘脑-垂体-性腺间的反馈联系在青春期前已建立,而且相互的调节作用非常敏感,未成熟的性腺分泌少量的性激素即足以有效抑制促性腺激素释放激素(GnRH)、促黄体生成素(LH)和促卵泡激素(FSH)的分泌。至青春期,下丘脑-性腺调节中枢(gonadostat)的敏感性下降,导致促性腺激素和性激素的分泌相应增加,达到更高水平上的负反馈平衡。以外源性雌二醇(E2)对尿FSH排泄的抑制来反映性腺调节中枢敏感性的研究表明,从青春期前至成年,性腺调节中枢的敏感性下降90%。
中枢神经内在性抑制
kisspeptin及其受体(kiss1r)是调节生殖功能的关键因子。kiss1和kiss1r突变引起严重的HH。kisspeptin神经元表达雄激素受体和雌激素受体,说明它是性腺类固醇激素的直接靶细胞。因此,kiss1/ Kiss1r介导了GnRH/LH的分泌。在月经周期中,多数时段的LH/FSH负反馈抑制因素是相对较低的雌激素水平,kisspeptin在其中也起了关键作用。下丘脑kiss1 mRNA表达在月经周期中雌激素最高时最少。卵巢切除后,下丘脑kiss1表达升高,但在雌激素替代治疗后降低。kisspeptin提供张力性GnRH神经元兴奋,并且受性腺类固醇激素的负反馈调节。
45,XO及其变异型患者的性腺为条索状物,不具备正常的性激素分泌能力,但LH和FSH神经系统存在不依赖于性类固醇激素反馈调节的内在抑制机制。青春期前性发育被抑制的机制障碍引起真性性早熟(true sexual precosity)。
非快速眼球运动、睡眠相关性GnRH脉冲和肾上腺甾体激素分泌标志青春期发育启动
青春期开始的标志是出现与非快速眼球运动及睡眠相关的GnRH脉冲分泌,约每90分钟一个周期,此后在白天亦出现分泌峰,但白天的分泌峰比夜间小。随着青春期进展,这种差别逐渐消失。在成人,24小时平均为12个分泌周期(峰)。垂体LH和FSH的分泌受GnRH分泌的驱动,亦出现和GnRH同步的分泌脉冲。但是,FSH与GnRH同步的特性不像LH表现得那样完全,可能与FSH分泌量小和以分泌颗粒形式储备的激素量少等因素有关。
睾丸Leydig细胞分泌睾酮、少量雄烯二酮、雄烯二醇、二氢睾酮和E2。到青春期,睾酮显著升高,为青春期前的20~40倍(下表),E2也有增加。
青春期各期血清雄激素和E2(μg/L)(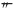 ±s)
±s)
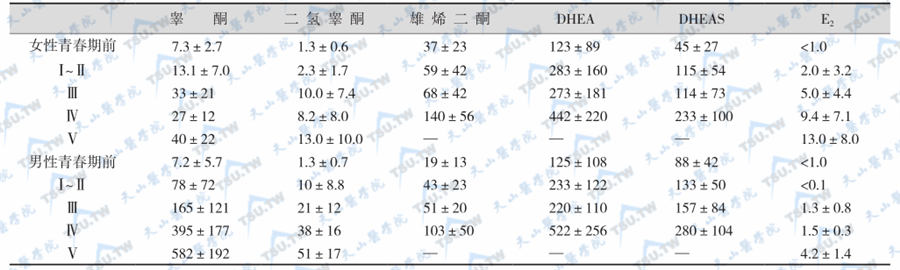
注:DHEA:脱氢异雄酮;DHEAS:脱氢异雄酮硫酸盐;E2:雌二醇;Ⅰ、Ⅱ、Ⅲ、Ⅳ、Ⅴ为Tanner分期
肾上腺雄性类固醇激素(主要是DHEA、DHEAS、雄烯二酮和雄酮)在青春期开始前1~2年(约8岁)显著增高,称为肾上腺皮质功能初现(adrenarche)。肾上腺雄性类固醇激素与阴毛和腋毛生长有关。一些性腺发育不全(如45,XO)患者虽然缺乏性激素分泌,但由于肾上腺皮质功能初现如期发生,仍可有阴毛(pubic hairs)和腋毛(axillary hairs)生长。
生殖器和第二性征发育经历五个阶段
男性和女性的生长发育都是首先从体格开始的,男性生长发育(包括青春期性征的发育)的大致顺序是男性体型→肌肉和胸部发达→睾丸和阴茎发育→阴毛生长→腋毛生长→阴茎勃起→排精。
Tanner和Marshall将青春期发育的主要指标阴毛(PH)和男性生殖器(G)发育分为5个时期(下图)。
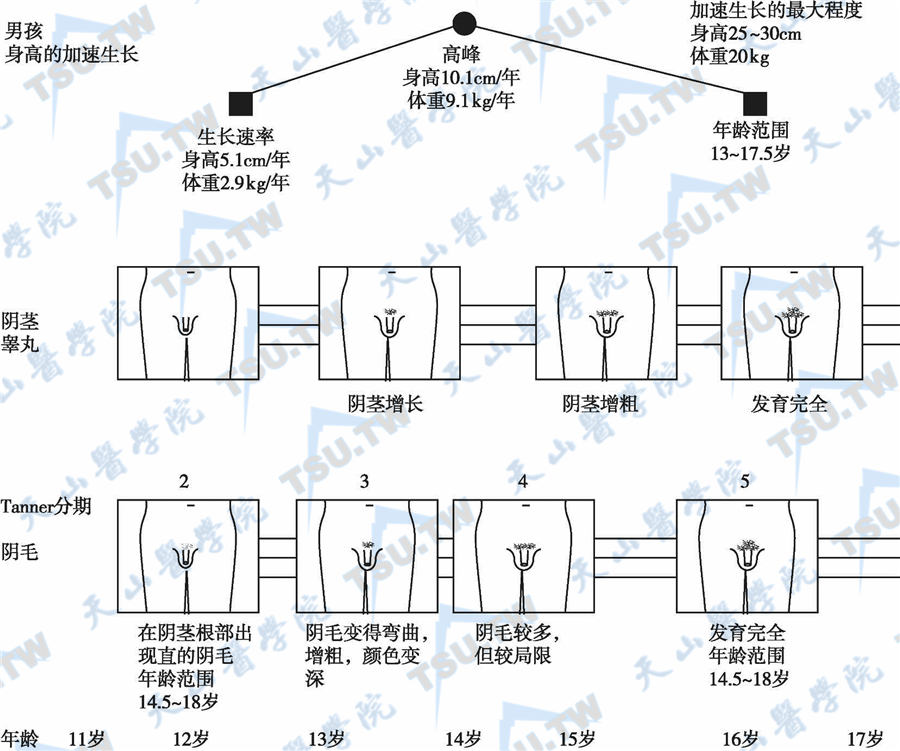
青春期男性的性成熟和体格生长
阴毛发育
可分为下列5个时期:①Ⅰ期(PH1):无阴毛;②Ⅱ期(PH2):阴茎根部有少数着色不深的长毛生长;③Ⅲ期(PH3):毛色变黑、变粗,扩展至耻骨联合处;④Ⅳ期(PH4):阴毛的形态特征与成年男性相同,但覆盖面积小,尚未扩展至股内侧面;⑤Ⅴ期(PH5):阴毛的分布为倒三角形,向下扩展至股内侧面。
生殖器发育
亦分为5个发育时间:①Ⅰ期(G1):青春期前状态,睾丸长径<2.5cm;②Ⅱ期(G2):睾丸开始长大,长径>2.5cm。阴囊长大且肤色变红;③Ⅲ期(G3):阴茎增长、增粗,睾丸和阴囊进一步生长;④Ⅳ期(G4):龟头开始发育,阴茎与睾丸和阴囊进一步生长,睾丸长径>3.5cm,阴囊皮肤皱褶增多,色素加深;⑤Ⅴ期(G5):生殖器的大小和形态如成人,睾丸长径>4cm。睾丸开始增大的年龄为9~14岁,平均11.5岁。青春期前,睾丸长径通常<2cm。长径超过2.5cm或容积大于4ml是青春期启动的标志。整个青春期发育历时4~5年,但生殖器官和阴毛的发育不同步,在生殖器发育前已有阴毛生长或G4期仍无阴毛出现都可能是正常的。
必须注意,在Tanner分期中,睾丸发育是最核心的。因此,性发育的Tanner分期不适用于性发育障碍(disorders of sex development,DSD)患者的性发育评价,因为睾丸(男性)或卵巢(女性)发育状况是评价性发育是否异常和异常程度的关键指标。如果非要用Tanner分期判断,那么应该特别说明睾丸或卵巢(一般用乳房发育反映)的发育状况。
青春期骤长受多种因素调节
在青春期,身高生长加速,称为青春期骤长(pubertal growth spurt)。骤长过程约在青春期启动后2年开始,在G4期达到最高生长速度,此时平均生长速度为10.3cm/年。从骤长开始至生长停止,平均身高增长约28cm。骤长的最先表现为双足生长,4个月后是小腿,然后是大腿。腿达到最高生长速度后约6个月,躯干才达到最高生长速度。躯干达到最高生长速度后,身高已达到生长速度的最高点。
男孩骤长受许多因素的影响,如激素、营养、体力活动、健康状况等。雄激素、GH/IGF-1和甲状腺激素起了重要作用,同时还需要适量的肾上腺皮质激素。睾酮是很强的生长刺激激素,可刺激骨细胞增殖,加速毛细血管和血管周围间质细胞增生以及钙盐沉积,从而促进骨骺的成熟和纵向生长。睾酮是维持正常青春期骤长必不可少的激素。肾上腺类固醇雄激素对骤长亦有一定作用,因而肾上腺皮质功能初现正常而睾丸功能减退的患者可有短暂的躯体骤长。GH和促性腺激素缺乏患者如只补充GH,不出现正常骤长;只补充睾酮,生长低于最适水平。现已证明,青春期少年的GH水平比青春期前儿童高,血IGF-1在青春期亦显著增高。青春期前两性的瘦体重(lean body weight)、骨量和体脂量(body fat mass)是相同的。青春期后,男性的瘦体重和骨量为女性的1.5倍,而女性的体脂量为男性的2倍。男性肩带的软骨细胞受雄激素刺激产生增殖反应,形成肩宽而骨盆小的男性体型。
正常青春期发育必须具备正常的内源性和外源性环境和条件。内源性环境因素包括调节青春期发育的激素、局部旁分泌激素和细胞因子以及它们之间的正常调节关系,垂体、性腺的组织学和激素靶细胞正常等;外源性因素包括适当的体力活动和营养供应。如果体力活动过度、过少,营养不良或营养过剩均可影响青春期发育。(肖新华 文格波)
