男性青春期发育的概述
青春期是幼童由性幼稚状态向性成熟的成年人过渡阶段。在这一过渡阶段中,机体内出现一系列复杂的相互影响的生理、心理和体征变化的序贯过程,其实质变化是少年沉静状态的神经内分泌系统开始启动并逐渐活跃而导致:①第二性征的出现、发育到成熟;②由青春期快速生长期身高的激增(growth spurt),到骨骺愈合而身高停止生长;③生殖器官和配子的分化、发育、成熟,到具有成熟的生殖功能;④精神与心理逐渐成熟等一系列序贯过程。因此,应根据这些主要特征的序贯性与阶段性动态变化来判断一个儿童青春期的时间程序和体征是否正常。
简单地认为中国儿童的青春期始于13岁的提法,实际上是割裂了上述一系列变化的序贯性与阶段性,而且与实际情况不符。关于青春期初始阶段的神经内分泌的启动时间有较大的个体差异,城市儿童青春期比乡村要早些,多数城市男孩在8~11岁出现睾丸增大,完成青春期的发育平均需时3.5(2~4.5)年。世界卫生组织将青春发育期的年龄范围界定为10~20岁。
内分泌变化
启动青春期发育的第一个内分泌信号是促性腺激素释放激素(GnRH)发生器开始释放低频和低幅的GnRH脉冲并引起垂体促性腺细胞分泌促黄体激素(LH)。然而在出现上述变化之前,男孩性腺轴的功能由胚胎期到青春期前经历一系列复杂的激活、抑制和再活化的变化过程:
一、在胚胎期第80天GnRH发生器和垂体促性腺细胞分别开始分泌GnRH、LH和FSH,100~150天GnRH处于不受限制的分泌,150天后开始建立性激素对下丘脑和垂体的负反馈调节作用并逐渐成熟,行使胎儿期正常的性腺轴系功能;
二、在新生儿的早期,男婴出生时GnRH分泌很低,生后6个月男孩和12个月女孩分别有明显的LH、FSH的分泌,血中T和E2水平分别出现一过性升高。
三、婴儿晚期一直到4岁以前男孩的中枢神经系统,包括下丘脑GnRH发生器处于高度抑制状态,GnRH发生器和垂体促性腺细胞对性激素负反馈抑制作用高度敏感,极小量的雄激素即可抑制促性腺激素(GnTH)的释放;
四、前青春发育期(prepubertal),大约在4~5岁时这种内在的反馈抑制敏感性开始降低,下丘脑GnRH发生器在睡眠期间释放低频和低幅GnRH脉冲,其作用是对垂体促性腺细胞起预激作用,尚不足以刺激LH和FSH的分泌,这是因为从婴儿晚期到4岁以前男孩下丘脑GnRH发生器处于高度抑制状态,即少年间歇期;
五、在青春期开始时,上述内在的反馈抑制作用进一步降低,垂体促性腺细胞对GnRH反应性和睾丸对LH和FSH反应性升高,导致LH、FSH和T分泌增多,与睡眠相关的GnRH脉冲释放逐渐变成类似成年人的GnRH脉冲释放,即每90分钟有一次脉冲释放,血中LH、FSH和T水平进一步升高,导致男性第二性征出现和精子发生的开始。在8~9岁时难以用不够灵敏的放射免疫法在血中测出上述激素的变化,然而每隔3~6小时分段收集尿,经浓缩后再连续测定,可发现男孩的FSH和LH一般从8岁开始升高。
体征变化
青春期出现的第一个最显著的第二性征的变化是睾丸体积的增大,其次是阴茎增大和阴毛出现。1970年Marshall和Tanner根据外生殖器的发育和阴毛生长情况,将青春期分为:①外生殖器发育阶段(genital stage);②阴毛生长发育阶段(public hair stage,PH)分别称为G 1~5 和PH 1~5期,仍普遍适用。
外生殖器发育期:
- G1:睾丸、阴茎和阴囊仍处于青春期前的幼稚状态,为临床青春期前阶段,年龄约在8~9岁。
- G2:睾丸细胞开始明显增多,睾丸体积开始增大,阴囊皮肤开始变红并出现皱褶,年龄约在9~12岁。
- G3:阴茎开始增大,首先是增加长度,随后稍有增粗,睾丸、阴囊继续发育增大,年龄约在12~15岁。
- G4:阴茎进一步增加长度与直径,龟头发育变粗,轮廓明显,睾丸与阴囊进一步增大,阴囊皮肤变黑,年龄15~16岁。
- G5:阴茎、阴囊和睾丸呈现成熟男人的特征阴茎在此期后停止生长,年龄约在16~18岁。
阴毛生长发育期(各期较外生殖器发育期迟1~4个月):
- PH1:无阴毛。
- PH2:在阴茎根部开始出现较少的直而细的无明显色素或浅褐色阴毛。
- PH3:阴毛增多,扩散到耻骨联合,弯曲变黑。
- PH4:阴毛生长区域扩大,接近成年人特征。
- PH5:阴毛呈成年男人的倒三角形状,分布扩散到脐下,甚至大腿内侧。
睾丸体积与生精功能
上述青春发育期临床体征中的G1和PH1期,并不能反映体内,特别是神经内分泌的启动情况。但睾丸体积的增大反应曲精小管的发育和精子发生的开始,是判断青春发育的最主要体征,具有重要的临床意义。如果睾丸体积开始增大并达到3~4ml,则一般来说是青春发育的序贯过程早已出现的可靠指标。
睾丸体积增大是睾丸细胞,特别是生殖细胞不断增殖与分化的结果,人类睾丸三种主要细胞在青春期的不同阶段和成年男子的变化见表2-3。
人类睾丸三种主要细胞在青春期的不同阶段和成年男子的比较
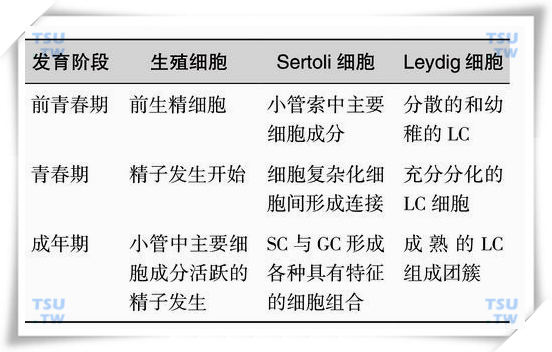
注:Sertoli细胞(Sertoli cell,SC);生殖细胞(germinal cell,GC);Leydig细胞(Leydig cell,LC)
人青春期精子发生的始动时间难以判断,但对大鼠的研究发现,精子发生的始动取决于Sertoli细胞(Sertoli cell,SC)的成熟程度。SC细胞成熟的形态学标志是血-睾屏障和SC之间连结的形成,在功能上出现各种分泌的能力,首先是曲精小管液,雄激素结合蛋白(ABP)的分泌。前者保证向小管近腔室内大量生殖细胞(germ cell,GC)提供营养物质,后者保证浓缩睾内T的浓度,它是精子发生的先决条件之一。对人睾丸SC进行定量测定发现,正常人群中睾丸SC数有很大的差异,波动于(25~900)×106/睾丸,而且其数量与精子产量呈明显的正相关,所以尽管成年人睾丸体积主要取决于生殖细胞,而生殖细胞的数量又受制于SC的数量。睾丸体视学研究发现,中国成年男子平均睾丸体积、SC的数量和精子产量均低于白种人。临床经验也表明,用GnRH治疗低促性腺激素性性腺功能低减患者的成功率(指诱发精子发生)取决于治疗前的睾丸体积,即SC成熟程度及其数量,成熟的SC数量是精子产出的决定因素。
大鼠SC增殖期始于胚胎期的19~20天,终止于生后14天或15天。SC增殖的终止出现于SC细胞间连接和曲精小管腔的形成,此形态改变过程伴随着SC各种功能的启动与成熟,一旦成熟,SC就不再增殖。
FSH是大鼠胚胎期及生后SC增殖与成熟的最重要的调节者,抑制FSH的分泌或作用引起SC数量的减少。尽管SC的成熟主要受控于FSH,但甲状腺功能低下的新生幼鼠SC的成熟出现延缓,导致SC数量及睾丸体积增大,精子产量增加80%,未治疗的少年性甲状腺功能低下的患者出现早熟性睾丸增大,伴青春期早熟和SC成熟延缓。SC数量是否增多以及出现这种早熟的原因尚不能肯定。但动物实验研究证明,三碘甲腺原氨酸(T3)能促使体外培养的未成熟SC的成熟,如分泌ABP。提示青春期精子发生的启动和甲状腺功能之间存在重要的联系。另外,体外研究还发现甲状腺激素如同GH一样能刺激跨膜葡萄糖转运因子(GLUT-1)的mRNA水平的升高,促进葡萄糖向未成熟SC中的转运,提高SC的一般代谢活性,这是青春期精子发生扩大的先决条件。
人青春期精子发生的始动时间虽然难以测定,但可以肯定在初次出现遗精之前的若干年。高宇等研究发现,我国青少年首次遗精年龄受经济、文化、社会环境等诸多因素综合的影响,呈现普遍提前的趋势。文献报道1995~2005年间我国男性首次遗精年龄呈明显的逐渐提前的趋势,首次遗精平均年龄南方(14.36±0.58岁)比北方(14.67±0.91岁)提前0.31岁,沿海地区为14.22±0.70岁,内地为14.56±0.57岁,西部地区为14.82±1.06岁,沿海比西部地区明显提前0.60岁,同一地区的城市(14.18±0.57岁)比农村(14.68±0.60岁)明显提前0.50岁;发达地区(14.28±0.55岁)比欠发达地区(14.95±0.87岁)明显提前0.67岁;相同地区的不同民族的表现有所不同,汉族除晚于蒙古族外,均提前于回族、黎族、藏族;肥胖青少年早于正常青少年2.16岁。
