肾结石(肾石病、nephrolithiasis)系指一些晶体物质(如钙、草酸盐、尿酸盐和胱氨酸盐等)和有机基质异常沉积于肾脏。肾结石是危害人类健康的一种常见病、多发病。据报道,高发地区该病的发病率占人口总数的3.85%,占专科住院患者的30%。
近十几年来,在肾结石的病因、发病机制、治疗和预防方面的研究取得了很大进展。目前,绝大多数肾结石患者不需采取传统手术方法即可达到治疗目的。然而,治疗方法的不断创新并未降低肾结石的发病率,因此必须加强预防。只要临床医师给予足够重视,创造一定条件并取得患者的密切合作,完全可以降低肾结石的发病率和复发率。
在肾结石的结石中,以含钙结石最多见;在含钙结石中,又以草酸钙结石多见(约占80%),因此研究草酸钙结石的原因及其形成过程更具有实际意义。
各种族的人都可患肾结石,但患病率有较大差异。一般黑肤色的人种罹患率要比其他人种低,黑色皮肤可以保护人体少受紫外线的照射而减少VD的生成;也有人注意到黑人尿钙和尿磷的水平都较低;不少肾结石患者有家族史,目前认为特发性钙石症是一种多基因遗传病。
高草酸尿症和肾小管功能缺陷引起肾结石
- 高草酸尿症:尿中草酸约85%~90%为内源性的,其中20%~40%来自维生素C,从食物中直接摄取的只占10%~15%。
- 肾小管功能缺陷:主要表现为高氯性代谢性酸中毒及电解质平衡紊乱。有人根据其主要症状将之分为低钾血症、尿崩症、低钙血症和骨病等临床类型。2a型Na/Pi同转运体(type 2a sodium-phosphate cotransporter,NPT2a)是转运和重吸收肾小管液中无机磷的主要转运蛋白。NPT2a基因突变(如A48F、V147M等)导致低磷血症骨盐丢失和肾结石。
- 钙通道异常:近年来,在上皮细胞膜上又鉴定了一组经上皮细胞钙转运蛋白,即一过性受体潜能相关性钙通道[transient receptor potential(TRP)-related calcium-permeable channels],这种钙通道蛋白可能还具有渗透压感受器作用。当其功能紊乱时,可引起高尿钙性肾结石、骨质疏松、Gitelman病及Bartter综合征。
高尿钙症促进结石形成
原发性甲旁亢和婴幼儿高钙血症
高血钙和低血磷是原发性甲旁亢的重要生化特点。高血钙使尿钙排出增多,易形成肾结石(约占60%)。在所有肾结石患者中,约1%~5%是由甲旁亢引起的。
绝大多数婴幼儿高钙血症为家族性甲旁亢所致,可能包括数种疾病或综合征,如多发性内分泌腺肿瘤综合征Ⅰ型(MEN-1)、甲旁亢-颌骨肿瘤(HPT-JT)综合征、PTH/PTHrP受体活化性突变、Jansen骨骺软骨发育不良症、家族性低尿钙性高钙血症(FHH)和新生儿重症甲旁亢(NSHPT)等。治疗与VD中毒相似,除停止服用VD及钙片外,还可用肾上腺糖皮质激素控制高血钙。
原发性高尿钙症
有人研究9个高尿钙肾结石的家族,发现在44名肾结石家族成员中,有19例患肾结石,属常染色体隐性遗传。现已发现和鉴定了十余种钙受体(calcium receptor,CaR)基因突变类型,CaR基因突变致钙离子调定点左移(下降),出现低钙血症和高钙尿症。高尿钙的病因还包括肠内吸收钙过多或肾小管重吸收钙减少。原发性吸收性高钙血症(primary absorptive hypercalcemia,PAH)是由于钙在肠道的吸收过多,血钙升高,伴肾的滤过负荷增加和甲状旁腺功能被抑制,过多的钙从肾脏滤出以代偿肠道钙的过多吸收,从而使血钙浓度维持在正常范围内。PAH具有异质性,大致分为维生素D(VD)依赖性和VD非依赖性两种亚型。
VD依赖性的吸收性高尿钙(vitamin D-dependent absorptive hypercalciuria)可能是或主要是1,25-(OH)2D过敏感所致,酮康唑治疗可完全或部分抑制肠钙吸收、高尿钙症。另一些患者的1,25-(OH)2D生成过多可能是自主性的,约25%的患者血清1,25-(OH)2D升高,体内1,25-(OH)2D合成加速。低磷酸盐血症性吸收性高尿钙是肾脏磷滤过增多所致的低磷血症刺激肾脏1,25-(OH)2D的合成,后者再引起肠钙吸收过多。支持VD过度敏感的依据是患者肠钙吸收过多而1,25-(OH)2D在血循环中的浓度正常,并且酮康唑能使其吸收率降至正常,其病理生理变化类似于正常人长期用钙三醇治疗后,VD受体表达上调的情形。某些PAH患者的空腹尿钙增多,这是由于过多吸收的钙在肾脏清除不完全或与1,25-(OH)2D对骨的刺激作用有关。受抑制的甲状旁腺功能可通过损伤肾小管钙重吸收致空腹高尿钙症(提示骨骼对VD过敏感)。
VD过多可促进肾结石形成,而维生素K有抑制结石形成的作用。VD中毒可致钙在肾内沉积,并形成肾结石,或并发肾功能不全和软组织钙化。
皮质醇增多症
内源性或外源性肾上腺皮质醇过多均可造成骨骼脱钙,出现高血钙和高尿钙,并可发生肾钙化和肾结石。
结节病或肉样瘤病
患者可有高血钙,也可有严重的高尿钙。即使患者采用正常饮食,仍可出现异常的高血钙和高尿钙。此外也可出现高尿酸尿和高草酸尿。高钙血症被认为是结节病的主要特征之一。但多数资料提示,本病患者的血清1,25-(OH)2D升高[肉芽肿性结节可合成1,25-(OH)2D],而不是组织对其存在过度敏感,但高血钙症至少与VDR的某些多态性(如B等位基因)有一定关系,或者VDR多态性与血清PTH水平有关。
甲亢
少数病例可发生骨骼脱钙,形成高血钙、肾钙化和肾结石。
制动综合征
患者常合并神经源性膀胱,排尿障碍,因尿潴留或导尿易引起感染,更容易形成结石。近年来注意到宇航员失重后也有类似现象,但发病机制有所不同。
乳-碱综合征
此病多因溃疡病患者大量服用牛乳和碱化药物或大量钙剂引起。临床表现很像原发性甲旁亢,但后者常合并肾功能不全和轻度酸中毒,而本病则常为碱中毒,停药或减少饮奶后,症状减轻。
碳酸盐片剂及其改良型制剂是目前应用最广的口服钙制剂。有些制剂含有可吸收性碱成分,加上食用牛奶及其他奶制品的增多,增加了乳-碱综合征的发生率,即使单用大量碳酸钙片剂,也易发生。Beall等分析了1985年至1993年入住美国Okalahoma医学中心医院的114例高钙血症患者的资料,发现所谓的“现代乳-碱综合征”(modern-milk-alkali syndrome,MMS)是引起高钙血症的第三位病因(12%),仅次于原发性甲旁亢(49%)和恶性肿瘤(29%)。与1985年以来的所谓的“传统乳-碱综合征”(TMS)的发生率(2%)比较,增加了6倍。这说明,MMS已成为现代社会中高钙血症的最重要病因之一。MMS是一种与TMS类似又具特殊性的高钙血症综合征,多见于女性,特别多见于口服大量碳酸钙防治骨质疏松者。
高蛋白/高蔗糖/高钠/饮水量少/药物诱发肾结石
高动物蛋白饮食/高蔗糖饮食
高动物蛋白饮食可导致尿钙和尿酸含量增加伴枸橼酸盐减少和尿pH值降低。这是促进肾结石形成的重要因素。尿钙和尿酸是形成含钙结石和尿酸结石的物质基础,且尿酸、尿酸钠结晶是草酸钙赖以附着、成长的核心;枸橼酸盐是一种抑制结石形成的成分,其含量减少增加了结石形成的危险。
由于糖可促进肠钙吸收,增加草酸吸收,从而导致尿钙排泄增加。每天摄入蔗糖250g,连续7天后,尿中N-乙酰-β-D-氨基葡萄糖苷酶(NAG酶)明显增加,提示蔗糖可能导致肾实质的损害。在啮齿动物实验中,蔗糖可引起肾实质钙盐沉着症。
人们的生活水平和营养状况得到显著改善时,肾结石发病率上升,其可能原因是高糖及高动物蛋白摄入增加。
高钠饮食
钠摄入过多可导致高尿钙。食盐摄入增加可使尿钙和尿酸含量增加伴枸橼酸盐减少,从而增加了结石形成的机会。限制钠摄入可减少钠、钙、尿酸和草酸盐的排出,有利于防止结石复发。
饮水量少
大多数结石患者不喜欢饮水,高渗尿是结石成分在尿中过饱和直至结晶析出的重要原因,在适宜条件下,凝集生长成肉眼可见的结石。如尿量少于1.2L/d,结石形成的危险性显著增加,如增加50%的尿量,则可使肾结石发病率下降85%。尿液浓缩促进尿盐沉淀,热带和亚热带的气候湿热、干燥,结石发病率较高。高温气候使人体水分过多蒸发,尿液浓缩,促进尿盐沉淀,活化了尿中结石促进物而产生结石。另外,热带地区日照时间长,人体内活性VD形成较多也可能是结石形成的原因之一。
药物
使用indinavir者肾结石的发生率占患者总数的12.4%。血友病合并艾滋病患者采用该药治疗,引起肾结石的发病率高达37%。有些磺胺类药物在尿中溶解度低,或在体内乙酰化形成溶解度更低的乙酰化合物,其中,最常见的是磺胺噻唑,其次为磺胺嘧啶、磺胺甲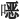 唑(磺胺甲基异
唑(磺胺甲基异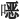 唑)等。唑尼沙胺(zonisamide)是一种新的抗癫痫药,使用中可发生肾结石,从而限制该药的临床应用。头孢曲松(ceftriaxone,一种抗生素)亦可引起肾结石。麻黄和酸果蔓的果实亦可引起肾结石。抗HIV药物indinavir引起肾结石和其他肾损害的发病率可高达50%以上。
唑)等。唑尼沙胺(zonisamide)是一种新的抗癫痫药,使用中可发生肾结石,从而限制该药的临床应用。头孢曲松(ceftriaxone,一种抗生素)亦可引起肾结石。麻黄和酸果蔓的果实亦可引起肾结石。抗HIV药物indinavir引起肾结石和其他肾损害的发病率可高达50%以上。
肾损害/感染/异物是局部风险因素
尿液是一个十分复杂的物理化学体系,其中数种结石盐都可呈过饱和状态。究竟由尿液中析出何种晶体,则由热力学和动力学两方面来决定。结石形成的化学动力学过程主要包括:
- 成核:即指从过饱和溶液中形成固相的过程。
- 生长:晶核成长包含两个基本过程,即溶质的运送(由溶液向晶体附近)和溶质结合到晶格中,即运送过程和表面作用过程。晶体生长的方式有多种类型,其中主要方式为螺旋生长和多核生长。
- 聚集:固体粒子变大,不一定仅是晶体的生长,有时也由小颗粒的絮凝而构成较大团块。
- 固相转化:尿液中有各种不同的固相物质,但其化学组成不同,或化学组成相同而水合程度不同。
一般在动力学上有利而热力学上不利的条件下所形成的固相物质是不稳定的,结合的前身团块将依次转化形成稳定相。在结石形成过程中,一旦大晶状体形成,附着于尿路壁面,成核和聚集可能是一种快动力学过程。在过饱和尿环境中生成结石则可能是慢动力学过程。在结石中,矿物质与基质共存,其成长过程中还会发生一系列脱水及态相转变过程,使结石结构趋于致密和坚硬。
-
肾损害:有学者认为肾乳头钙化斑是结石的根源,并认为这种钙化斑可能是由于某些毒素所致。有人采用对肾有损害作用的庆大霉素和草酸盐做动物实验,发现用小量致结石剂和庆大霉素分别给予动物都不发生结石而两者合用即可形成结石。
泌尿系感染:感染的细菌、脓块可能成为结石的核心,晶状体和结石基质物质易于沉积,并附着于结石核心上。
尿路梗阻与尿流淤滞:最常见的梗阻是肾盂-输尿管连接部的狭窄处和膀胱部,其他如肾盏积水、海绵肾(常同时伴有远曲肾小管酸中毒)、肾输尿管畸形、输尿管口膨出和肾囊肿压迫等也不少见。结石本身又可产生梗阻,在梗阻近端继发结石,这种结石常为砂粒状。
异物:尿路异物均可成为结石的核心,尿内晶状体易于附着形成结石。最常见的尿路异物为留置导尿管或其他植入物以及金属性和塑料性物质。
骨肿瘤:由于恶性肿瘤的骨转移或由于恶性肿瘤分泌PTH/PTHrP等物质引起高血钙,生存较久的患者偶可出现肾结石。
其他原因:肾移植后可出现PTH分泌过多,有时甚至需行手术切除增生的甲状旁腺。肾上腺皮质功能不全、服用噻嗪类利尿药、急性肾小管坏死恢复期、广泛性骨膜炎、甲状腺功能减退症和维生素A中毒时,亦可能出现高钙血症和(或)高钙尿症,可伴有肾结石。一般不难与原发性甲旁亢鉴别。
