肾石病的诊断应包括结石大小、数目、形态、部位、尿路感染、肾功能、结石成分与病因等项目。原发性家族性甲旁亢症、原发性高尿酸血症、原发性高草酸尿症等均属于遗传性代谢性疾病。其分子病因已基本弄清。对高度疑为代谢性疾病所致的肾石病患者,可根据需要选择相应的特殊诊断技术明确诊断,其中的分子病因诊断依赖于突变基因的鉴定。
Katsuma等用cDNA芯片技术探讨了草酸钙结石的动物模型的肾脏相关基因的表达变化。结果发现,在草酸钙结石形成过程中,至少在1至数个时间点,存在170多个基因表达的变化。说明草酸钙结石的遗传背景很强烈。原发性Ⅰ型高草酸尿症的病情轻重和临床表现差异很大,一般认为其确诊有赖于肝活检组织的相关酶学分析或AGXT基因的突变分析,而后者不但为一种无创性检查,还可明确本病的分子病因。如果肾石病为首次发作或诊断尚未确立,应该申请腹部急症非增强CT检查。
尿沉渣/尿培养/药敏试验/血生化检查
尿常规检查是肾石病的必检项目,可以明确尿液pH、有无血尿及是否合并尿路感染等。24小时尿液分析的检测项目主要有尿电解质(钾、钠、氯、钙、镁和磷等)、尿草酸、尿枸橼酸和尿肌酐等;应强调对反复发生的肾石病患者作24小时尿液成分分析,以指导治疗。
根据尿沉渣中红细胞形态来判断是否为肾小球性血尿还是非肾小球性血尿。尿沉渣检查还可了解尿中是否存在结晶,有时可找到草酸盐、尿酸盐或磷酸盐结晶。如果尿中有均一型红细胞伴结晶,应考虑存在肾石病的可能。家族性高尿钙或高尿酸尿而无明显结石者亦可出现肉眼血尿,因此家族性血尿患者应测定尿钙和尿尿酸。尿培养及药敏试验主要针对肾石病合并的尿路感染。经试验性抗生素治疗无效后,应作尿培养和药敏试验,以指导抗生素的应用。血液生化检查主要包括血钾、钠、氯、钙、镁、磷、尿素氮、肌酐、尿酸、胱氨酸和草酸等。
上述检查的目的是筛查原发性高草酸尿症和原发性高尿钙症或其他相关疾病。24小时尿草酸盐含量超过50mg对原发性高草酸尿有诊断意义。高尿钙症主要见于原发性甲旁亢、肠吸收性高尿钙、肾漏性高尿钙高尿尿酸性草酸钙肾结石,其鉴别见下表。高尿钙症亦常见于肾小管性酸中毒和其他肾小管性疾病,见各有关章节。
高尿钙实验室检查结果鉴别
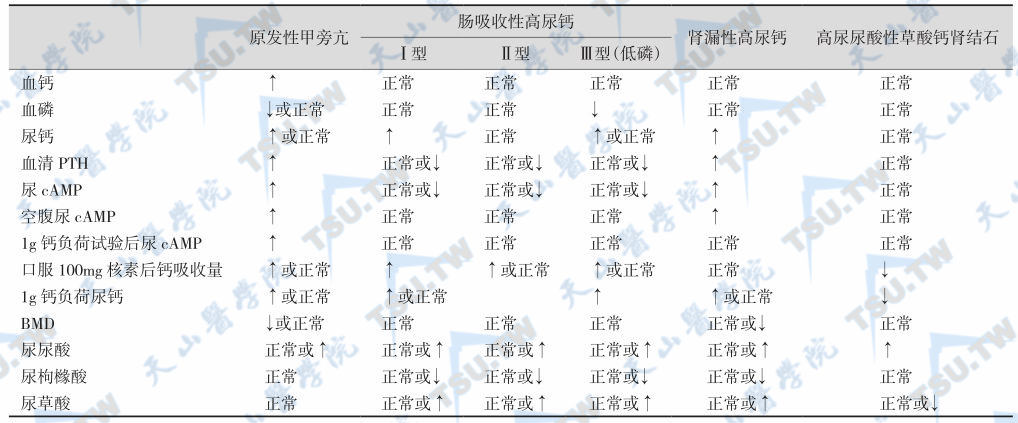
注:↑:升高;↓:下降
尿活度积和生成积测定分析肾结石成因
根据Park的观点,尿内结石的产生与尿内相应离子浓度的乘积有关。例如磷酸钙结石则与[Ca2+]×[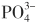 ]的浓度积有关。根据物理化学原理,由于尿内还存在其他离子(如钠、钾、镁等),所以结石形成还需纠正其他离子浓度等因素的影响,因此计算钙、磷的影响时,必须用离子活度积,但一般实验室很难完成。Park经过实验证明,如果尿标本维持原来的pH值和钠、钾等离子浓度不变,则由相应离子浓度积计算出的结果与应用活度积计算出的结果相差无几,所以完全可以用离子浓度积代表活度积。近年更多采用浓度积的比值来计算活度积、生成积和亚稳区。
]的浓度积有关。根据物理化学原理,由于尿内还存在其他离子(如钠、钾、镁等),所以结石形成还需纠正其他离子浓度等因素的影响,因此计算钙、磷的影响时,必须用离子活度积,但一般实验室很难完成。Park经过实验证明,如果尿标本维持原来的pH值和钠、钾等离子浓度不变,则由相应离子浓度积计算出的结果与应用活度积计算出的结果相差无几,所以完全可以用离子浓度积代表活度积。近年更多采用浓度积的比值来计算活度积、生成积和亚稳区。
结石成分分析确定病因
结石结构
用偏振光显微镜观察结石结构大致分为两种。一种主要由晶状体颗粒组成,称粒晶结构,如磷酸铵镁、尿酸、胱氨酸等。另一种表现为围绕核心的环纹,有的呈完整年轮状,有的形成断续的波纹状,有的构成小球(习惯称这种结构为“鲕状结构”)。有的结石由上述两种结构共同组成,可以互相分层,也可以“鲕状结构”掺杂于粒晶状体结构之中(又称“复合结构”),常见于一水或二水草酸钙结石。结石的核心和外围成分、结构可以一致,也可以不一致。
结石成分
结石成分主要为尿中难溶的无机盐、有机盐和酸。大部分为晶状体,如草酸盐、磷酸盐等;其次为基质,主要来源于尿中的黏蛋白,尿中的糖胺聚糖也可在基质中存在。晶状体以草酸盐最多见,约存在于80%的结石中;其次是磷酸盐,多数以羟磷灰石的形式出现。纯草酸盐结石较少,多数为草酸钙结石,多存在于肾和输尿管结石内。结石分析可测得一水草酸钙(CaC2O4·H2O)和二水草酸钙(CaC2O4·2H2O),两者出现的比例为3∶1。二水草酸钙常为结石初始沉淀的成分,以后脱一分子水转化为一水草酸钙。
较小的草酸钙结石的表面有多个小的隆起,部分呈尖锐突起如星芒状。较大的结石布满疠状物如桑葚样。草酸钙结石的表面形态与水合类型有关,二水草酸钙为带棱角的晶状体状,一水草酸钙结石多较平坦或呈颗粒状。草酸钙结石由于掺杂血红蛋白而呈深褐色,其切面的色泽一般均匀。草酸钙结石硬度高于尿酸和羟磷灰石。草酸钙结石在X线平片可显示出清晰的阴影。草酸钙在pH为4以下时有较强的可溶性,但尿液的pH范围对草酸钙的溶解影响不大。草酸钙的饱和度与尿内钙和草酸浓度密切相关,其结晶形成和生长主要受焦磷酸盐和枸橼酸抑制物的影响。
常见的磷酸盐成分包括磷酸钙、磷酸氢钙、含镁磷酸盐。磷酸钙结石多数体积较大,部分或完全充填于肾脏集合系统,形成柱形结石。磷酸钙结石呈灰色至白色,质脆易碎,表面粗糙,切面常有薄壳。磷酸盐结石在X线平片上可显影。磷酸盐在尿内的溶解度与pH密切相关。磷酸氢钙在pH为6.6,磷灰石在pH为6.6~7.8,磷酸铵镁在pH为7.2~8.8时沉淀。除pH因素外,尿磷、钙、镁离子以及焦磷酸盐、枸橼酸盐和酸性黏多糖等对结石的成核、结晶生长和聚集都有一定影响。
基质在光镜和电镜观察下可见有两种形式:①由致密的纤维状基质构成同心层结构,纤维质地均匀,宽8~10nm (80~140Å),高50~77nm(500~770Å)。少数纤维长轴呈垂直走向,部分横贯同心层。②不定形基质为小球、颗粒、薄片或锯齿状或形成凝胶状结构。这两种不同结构可相互交错,呈团絮状堆积,多包被在晶状体表面或夹杂在晶状体间。
结石分析
- 磷酸盐。在双凹玻片上置微量结石粉末,加入钼酸试剂4~5滴,黄色沉淀为强阳性。
- 铵盐。在双凹玻片上置微量结石粉末,加入奈氏试剂2~3滴,并加入5mol/L氢氧化钠2~3滴,如有橘黄色沉淀即为阳性。
- 碳酸盐。取较多结石粉末(约10mg以上)放入试管内,加入1mol/L盐酸1ml,发生气泡者为阳性。
- 草酸盐。在上述试管内加入少量二氧化锰,忌摇动。如有气泡自溶液底层不断缓慢溢出者为阳性。
- 钙盐。取③的结石盐酸溶液,加入等量的5mol/L氢氧化钠,如有细微的白色沉淀表示有钙和镁。
- 镁盐。取⑤的溶液加入镁试剂2~3滴,如呈微蓝色并有沉淀为阳性,同时用一含镁溶液的标准管作对比。此外,发射光谱、X线衍射、红外光谱与偏振光显微镜亦可用结石的结构与成分分析。
X线片诊断肾结石
腹部平片
平片能大致确定结石的部位。肾盂结石相当于第1~2腰椎平面,距椎体边缘4~6cm,肾盏结石可依肾轮廓来推测或确定其部位。由于肾脏形态、位置的先天异常,故结石的部位变化也较大。肾大量积水时,结石可越过中线,侧位片上结石可位于椎体前方。若在不同时间数次拍片,能发现较大结石的移位(结石游走症)。较大结石的形状有时也能帮助确定其部位。
结石显影的深浅浓淡与结石的化学成分和X线投照量等因素有关。不同成分的肾结石按其显影由深到浅依次是草酸钙、磷酸钙、磷酸铵镁、胱氨酸盐和钙尿酸盐,而纯尿酸性结石不显影。各类结石有其X线的形态特征:
- 尿酸盐结石可有中心透亮区的核。
- 放射状条纹或不规则条纹提示结石以草酸钙为主。
- 当尿酸结石与草酸钙或磷酸钙形成交替层时,X线片上呈分层状。
- 针芒状边缘提示为草酸钙结石,光滑高密度边缘提示为一水草酸钙结石,断垣残壁样边缘是磷酸钙为主的结石特征。
静脉肾盂造影
静脉肾盂造影可了解肾盏和肾盂的形态、肾功能状态、肾盂类型、有无肾积水以及上尿路有无梗阻等。当肾功能受损,血尿素氮轻度增高时(7.14~10.7mmol/ L),X线片上显影变淡,可采用大剂量造影剂或延迟摄片法。当血尿素氮中、重度增高(>21.4mmol/L)时,显影很差或不显影。
透X线或密度较低的肾结石表现为充盈缺损或结石引起的梗阻征象。与造影剂密度大致相等的结石需对照平片后才能确定它的位置。比造影剂密度高的结石可在显影的肾盂肾盏中显示。小结石引起肾盂出口处急性梗阻时,排泄的造影剂在肾小管内浓集,出现梗阻性肾实质像。平片上的结石影不在造影片上的肾盂肾盏内,需考虑为肾内钙化或其他部位钙化灶与肾影重叠。平片上较大结石虽在造影片上与肾盂肾盏相重叠,但无肾积水,也要考虑为肾外钙化影,应摄侧位和斜位片协助进行鉴别。
逆行肾盂造影
平片诊断困难、静脉肾盂造影不成功且疑有肾结石者适用于逆行肾盂造影。该方法能清晰地显示肾盂和肾盏;能更清楚地显示阴性结石;有助于鉴别透X线结石、肾盂肿瘤和凝血块并可确定上尿路梗阻情况。
B超诊断肾结石
B超检查特别适用于人群中肾结石患者的筛选普查和治疗后随访观察。除了能探测肾结石大小、部位和数目外,B超检查还具有如下优点:
- 可发现透过X线的结石。
- 了解有无肾积水。
- 了解肾实质厚度。
- 协助某些结石的病因分析,如肾囊性疾病和肾畸形等。
- 提供鉴别诊断资料,如结石与肿瘤、血块,上尿路结石与胆结石等鉴别。
B超往往难于发现输尿管内的较小结石,但如看到结石上方的尿路扩张,对肾石病诊断仍有参考价值。B超可以发现而平片却看不到的结石较为多见。在早期,X线片上看不到的结石阴影,以后才逐渐表现出来。这种现象符合结石的形成过程。X线片上最初不能确定的结石,如参考B超所描述的部位再仔细阅片,或许可看到淡的模糊阴影。
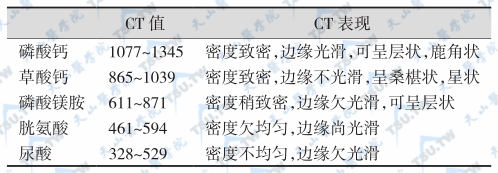
CT显示结石的不同类型
由于费用昂贵,CT主要用于X线和B超不能将阴性小结石与肾肿瘤相鉴别的情况。不同成分肾结石的CT值见下表,但依CT值来确定结石的化学成分尚待进一步研究。
不同成分结石的CT值
核素肾图诊断肾功能和上尿路梗阻
肾图用于诊断肾结石的范围是:
- 对症状典型,腹部平片结石阴性,可疑或结石较小,可先作肾图初步筛选,如有异常再进行静脉肾盂造影等检查。
- 肾结石伴尿毒症的肾功能检查。
- 帮助鉴别肾结石急性无尿的原因,急性肾后性无尿出现梗阻型肾图,肾性或肾前性无尿主要出现损害型肾图。
- 核素肾图是判断肾结石术后疗效的灵敏指标。
非典型肾石病可误诊为多种疾病
胆结石
胆结石可致胆绞痛,易与右侧肾绞痛相混淆。胆结石合并胆囊炎时,可出现右上腹部持续性疼痛,阵发性加剧,墨菲征阳性。右肋缘下有时可有触痛并随呼吸移动的肿大胆囊,或边界不清、活动度不大而有触痛的被大网膜包裹的包块。胆结石患者尿常规检查一般正常,B超检查可以确定诊断。
肾结核
肾石病合并梗阻和感染时应与肾结核相鉴别。肾结核往往有慢性顽固的膀胱刺激症状,经一般抗生素治疗无明显效果;尿中有脓细胞,而普通尿培养无细菌生长;有时伴有肺结核或肾脏的小结核病灶;膀胱镜检查可见充血水肿、结核性结节、结核性溃疡、结核性肉芽肿和瘢痕形成等病变,在膀胱三角区和输尿管开口附近病变尤为明显。输尿管口常呈洞穴状,有时见混浊尿液排出;钙化型肾结核在平片可见全肾广泛钙化,局灶性者在肾内可见斑点钙化阴影。肾结核造影的早期X线表现为肾盏边缘不整齐,有虫蚀样改变,严重者可见肾盏闭塞、空洞形成,肾盏肾盂不规则扩大或模糊变形。
海绵肾
海绵肾的发病率为1/5000,患者的肾髓质集合管呈囊状扩张,大体外观如海绵状。70%病例存在双侧肾病变,每个肾脏有1个至数个乳头受累。本病出生时即存在,但无症状,通常到40~50岁因发生结石或感染并发症才被发现。集合管扩张造成长期的尿液滞留,加上经常合并的高尿钙症,是发生结石和感染的原因。肾小管浓缩和酸化功能常受损。腹部平片可见肾脏大小正常或轻度增大,肾区内可见成簇的多发性结石(在乳头区呈放射状排列)。静脉肾盂造影见到的髓质集合管呈扇状囊状扩张为诊断本病的依据。
肾盂肿瘤
肾盂肿瘤多为乳头状瘤。良性与恶性之间常无明显界限,转移途径与肾癌相同。由于肾盂壁薄,周围淋巴组织丰富,所以早期常有淋巴转移。该病多在40岁以后发生,男性多于女性。早期表现为无痛性血尿,但无明显肿块;晚期因肿瘤增大,造成梗阻时可出现肿块。尿沉渣检查有时可见肿瘤细胞,血尿时膀胱镜检查可见患侧输尿管口喷血。在造影片上有充盈缺损,需与透X线结石鉴别。CT 和B超可协助鉴别。
胆道蛔虫
肾石病患者出现肾绞痛时,应与胆道蛔虫进行鉴别。胆道蛔虫主要表现为剑突下阵发性“钻顶样”剧烈绞痛,其特点为发作突然,缓解亦较迅速。疾病发作时,患者常辗转不安,全身出汗,甚至脸色苍白,四肢发冷,并常伴有恶心呕吐,呕吐物可含胆汁甚或蛔虫。发作间歇期,疼痛可完全消失。有时疼痛可放射至右肩部或背部。B超可明确诊断。
急性阑尾炎
右侧肾石病患者出现肾绞痛时,应注意与急性阑尾炎进行鉴别。转移性右下腹痛是急性阑尾炎的特点。70%~80%的患者在发病开始时感觉上腹疼痛,数小时至十几小时后转移至右下腹部。上腹部疼痛一般认为是内脏神经反射引起,而右下腹痛则为炎症刺激右下腹所致。急性阑尾炎的腹部体征表现为右下腹有局限固定而明显的压痛点,当腹痛尚未转移至右下腹前,压痛已固定在右下腹,这在诊断上具有重要意义。若症状不典型或阑尾位置异常,应参考其他症状体征进行鉴别。如一时难以确诊,应严密观察,全面分析,以减少误诊。
急性胰腺炎
腹痛是急性胰腺炎的主要症状。腹痛常开始于上腹部,但亦可局限于右上腹或左上腹部,视病变侵犯的部位而定。如胰头部病变且合并胆道疾患,除右上腹痛外,可向右肩或右腰部放射;炎症主要侵犯胰尾时,上腹疼痛可向左肩背部放射。疼痛的性质和强度大多与病变的程度一致。水肿性胰腺炎多为持久性疼痛,可伴有阵发性加重,多可忍受;出血或坏死性胰腺炎则多为刀割样剧痛,不易为一般镇痛剂所缓解,严重者可发生休克。根据病史、体征及血、尿淀粉酶的测定,多数急性胰腺炎的诊断一般可以确立。
卵巢囊肿蒂扭转
卵巢囊肿蒂扭转的典型症状为突然发生剧烈腹痛,甚至发生休克、恶心、呕吐。妇科检查发现有压痛显著、张力较大的肿块并有局限性肌紧张。如果扭转发生缓慢,则疼痛较轻,有时扭转能自行复位,疼痛也随之缓解。
淋巴结钙化
若位于肾区内,可误诊为肾结石。淋巴结钙化为圆形颗粒状致密影,内部不均匀,且多发、散在,静脉尿路造影片加侧位片有助于与肾结石区别。
