手术指征:
1.眼球恶性肿瘤:①球内恶性肿瘤,肿瘤未侵犯球外者。②眼球表面恶性肿瘤已侵入球壁深层,且不能用其他疗法解决者。③已侵犯眼球的视神经恶性肿瘤。
2.眼球外伤:①严重眼球破裂伤,眼内组织严重破坏,玻璃体大量脱失,无光感,已无复明希望者。②穿通性眼外伤,视功能已丧失或眼球趋于萎缩又合并顽固性葡萄膜炎,有发生交感性眼炎的潜在危险,他眼健康者。如健眼已发生交感性眼炎,伤眼确无复明希望时,应立即摘除伤眼。
3.眼球萎缩,无视力的角巩膜葡萄肿,为了安装义眼,可考虑做眼球摘除术。
4.各种类型的绝对期青光眼,伴有剧烈眼痛,止痛治疗无效者。
5.严重化脓性眼内炎且眼球趋于萎缩者。
术前准备:遵循外眼手术术前常规准备。
麻醉:
- 表面麻醉,以0.5%丁卡因或进口表面麻醉剂滴于结膜囊内,每次2滴,每3min一次,共3次。
- 用2%利多卡因2~3ml做球后麻醉。
- 用2%利多卡因做球结膜下浸润麻醉。
- 4条直肌处注射各0.5ml。
- 小儿可用基础麻醉加局部浸润麻醉或全身麻醉。
手术步骤:
1.开睑器开睑(图1)。
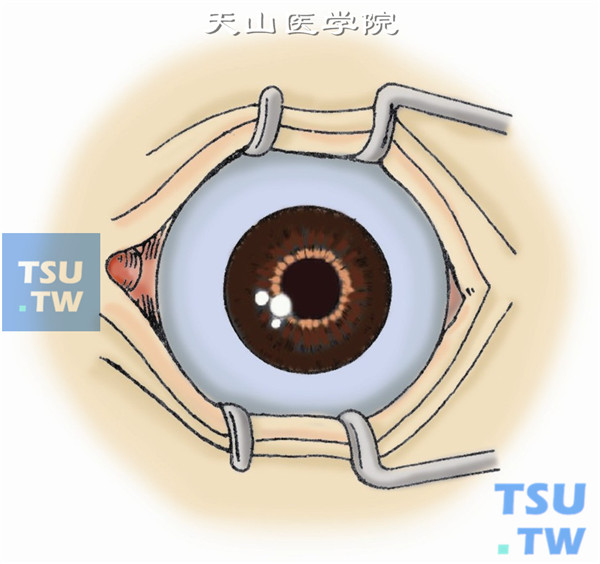
2.切开球结膜。需沿角膜缘环形剪开结膜(图2)。
3.分离球结膜至4条直肌止端(图3)。
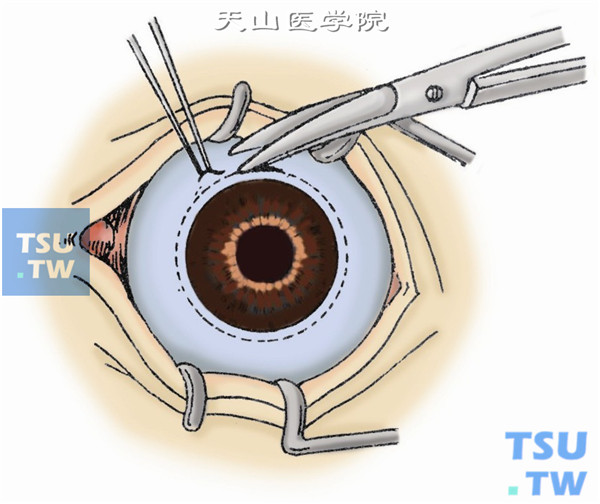
4.暴露眼外肌,在相邻直肌之间用剪刀分离筋膜与巩膜(图4)。
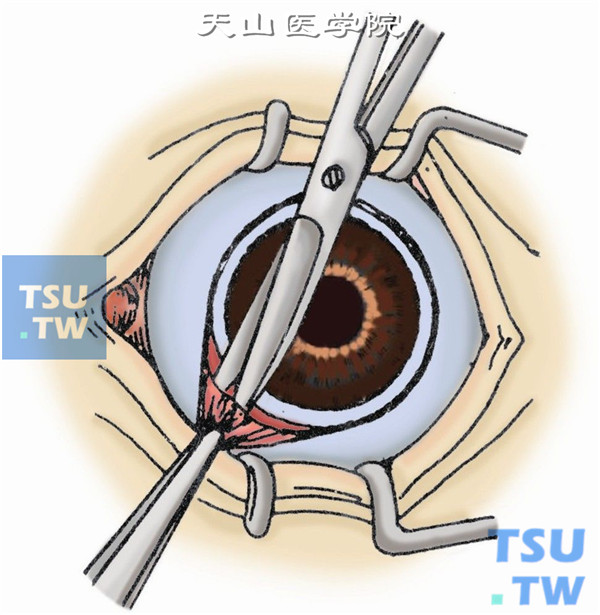
5.剪断6条眼外肌。用斜视钩勾住上直肌,在肌止端后3mm预置一根缝线,提起上直肌并在肌止端处剪断之。用同样方法剪断内、外及下直肌(图5)。
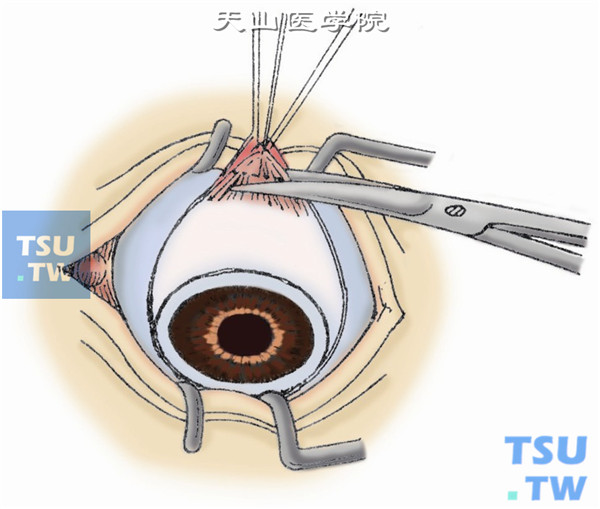
6.剪断上斜肌。将眼球过度下转,用斜视钩勾出横行的上斜肌,用剪刀剪断(图6)。
7.剪断下斜肌。向鼻侧牵引眼球,同时向外拉开颞侧球结膜,用斜视钩紧贴巩膜面向颞下方近肌止处勾住下斜肌,并用剪刀剪断(图7)。
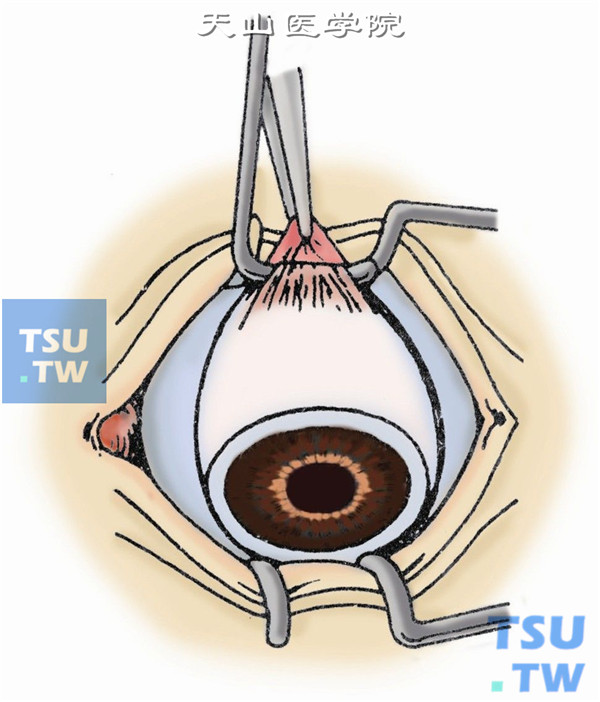
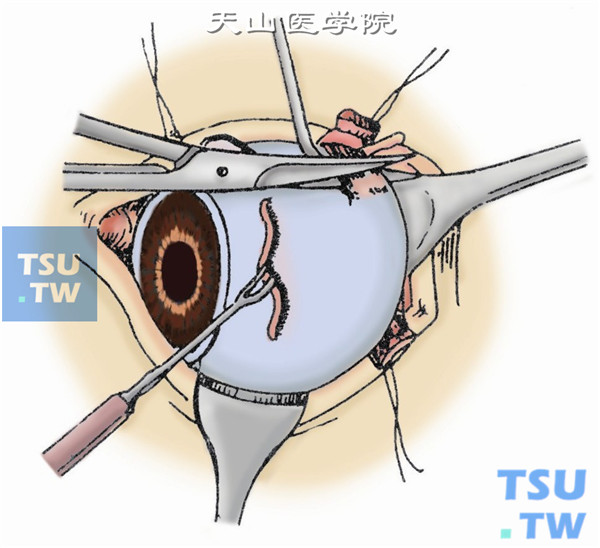
8.将眼球半脱臼。在剪断视神经前,用双手指尖向后压迫上下睑,使眼球置于上下睑缘外呈半脱位状态(图8)。
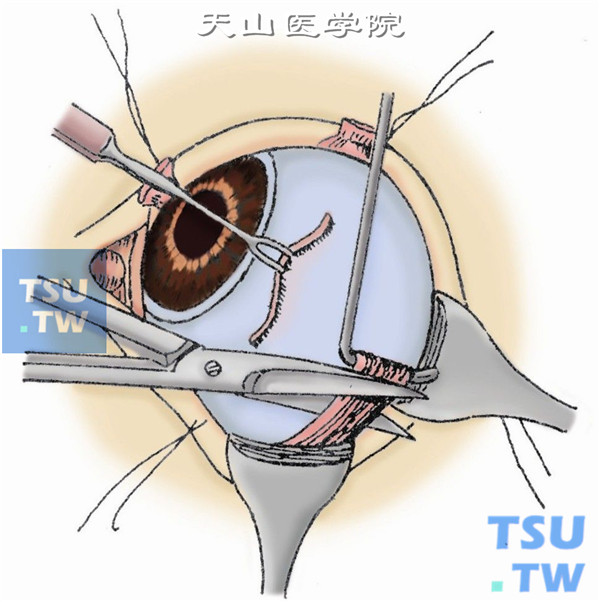
9.探索视神经。自眼球鼻侧靠紧眼球下斜肌伸入一弯血管钳到球后,夹住视神经约2~3min(以减少出血)后,用弯血管钳夹住内直肌肌腱残端,将眼球向正上方牵拉,持闭合的视神经剪,视神经剪一般自鼻侧伸入眼球后方,探索到如绳索样的视神经(图9)。
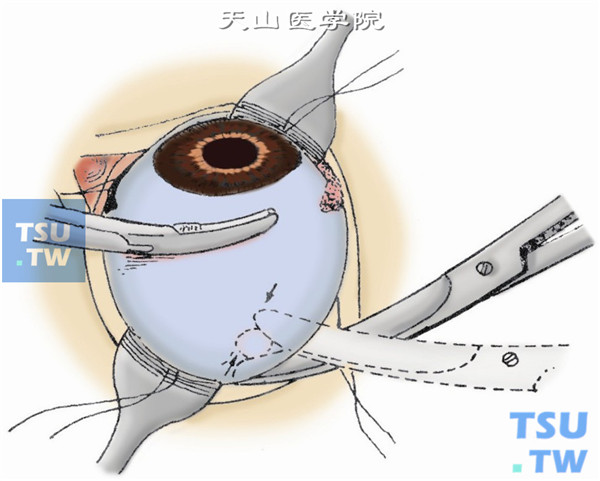
10.剪断视神经。轻轻张开视神经剪,尽量向后贴眶尖处将视神经剪断(图10)。
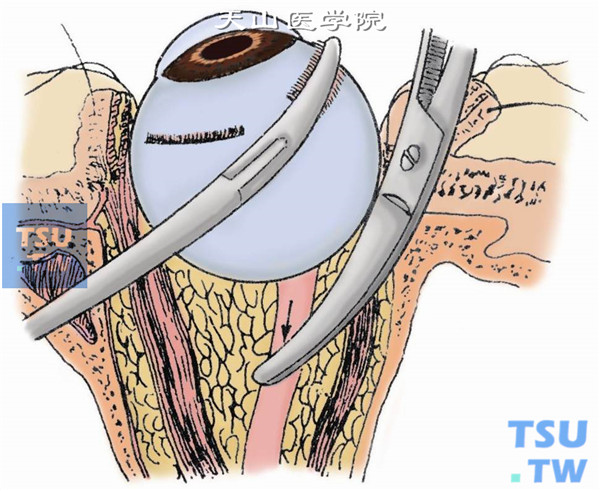
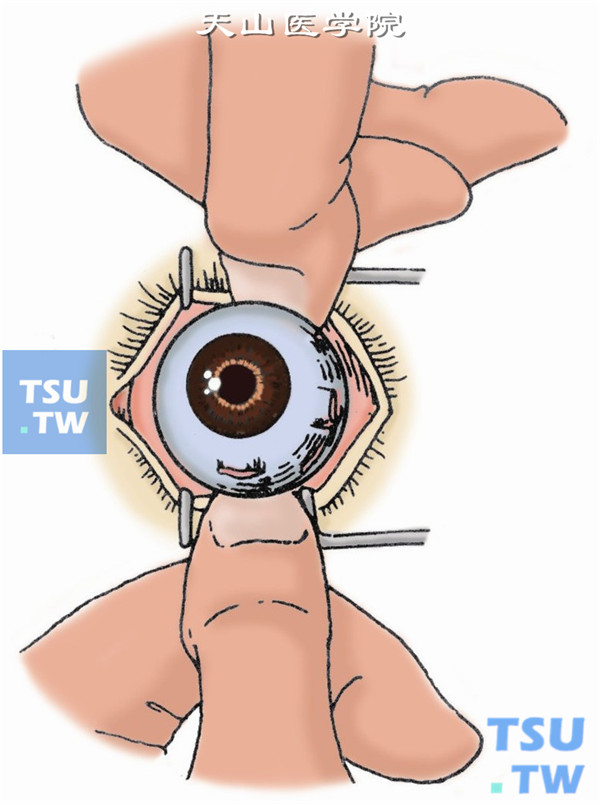
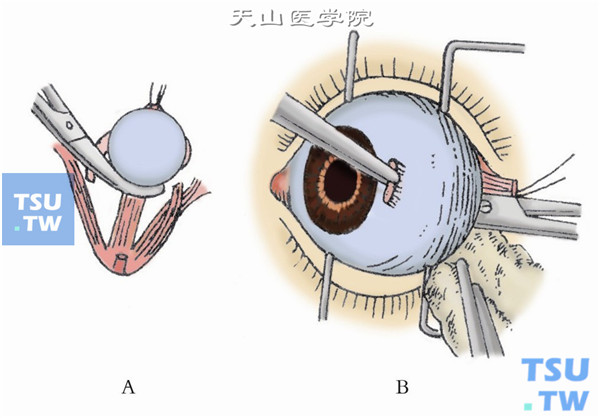
11.逼出眼球。确定视神经剪断后,用剪刀将眼球逼出眶外,再剪断残余牵连组织。取出眼球后,迅速用湿热纱布块填塞眶内,压迫止血(图11A、B)。
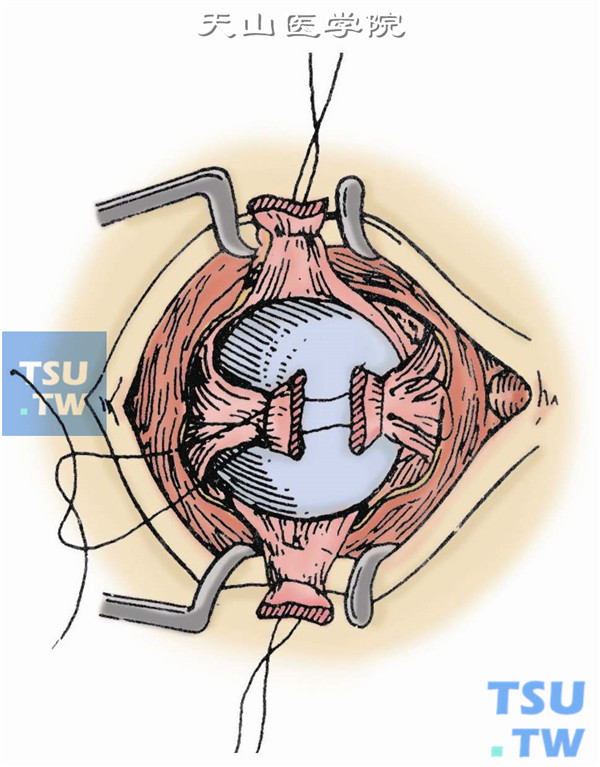
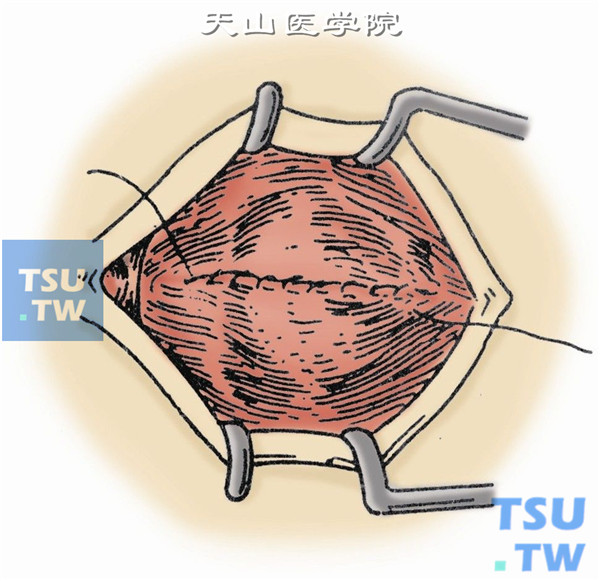
12.缝合眼外肌。提起4条直肌的预置留线,如在眶内放置球形填充物,可将其置于眶深部4条直肌的中间,再分别以上、下直肌及内、外直肌各为一组,用5-0丝线作褥式缝合,形成“十”字形的肌肉交叉(图12)。
13.缝合切口。荷包形缝合筋膜囊(图13)。
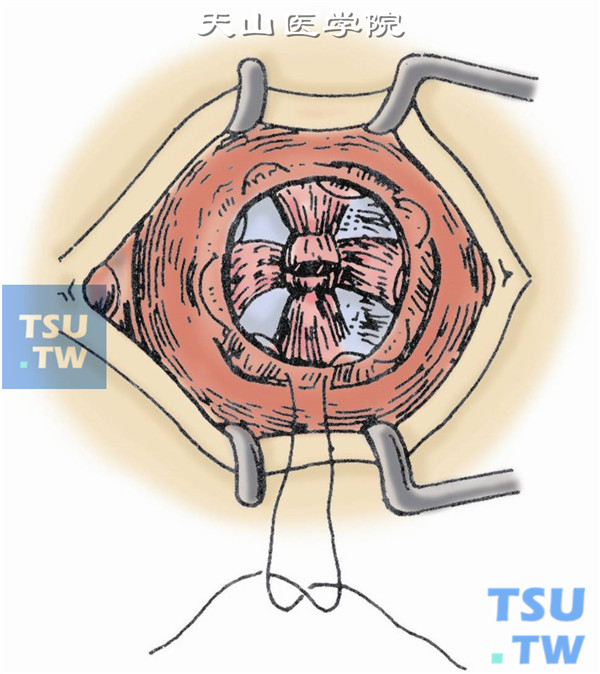
14.球结膜创缘用5-0丝线做水平的连续缝合,两线端引出内外眦外。结膜囊内填入凡士林纱条或眼模,使上下穹窿部有适当的支撑。单眼眼垫,绷带作压迫包扎(图14)。
术后处理:
- 术后安静卧床半天。
- 止痛。术后立即口服止痛片1~2片。
- 每天换药,术后2~3天后取出结膜囊内纱条或眼模。
- 术后7~10天拆除结膜缝线。
- 术后2周试装义眼。
- 必要时,全身适当应用抗生素。
