慢性硬化性唾液腺炎(chronic sclerosing sialadenitis,CSS)是唾液腺炎症性疾病,首先由Küttner于1869年描述。因为临床上表现为唾液腺的硬性肿物,可如石头样硬,不容易与肿瘤区别,所以也称为Küttner瘤(硬化性唾液腺炎)。硬化性唾液腺炎几乎均发生在下颌下腺。实际上慢性硬化性唾液腺炎是下颌下腺慢性炎症中相当常见的,但很多临床和病理医师多年来还是对它缺乏认识。文献报道也较少。
硬化性唾液腺炎的病因不清。虽然涎石病常常与硬化性唾液腺炎相伴(29%~83%),但其炎症过程如密集的淋巴细胞浸润、淋巴滤泡形成、唾液腺导管的破坏均不能用单纯的阻塞机制来解释。因此,涎石的出现可能是唾液腺功能异常的继发性反应,最终导致了导管分泌物的瘀滞。Seifert和Donath提出分泌异常引起的电解质成分的变化可导致分泌物的黏滞。另外病变腺体中发现的单克隆和寡克隆细胞毒T细胞提示有针对导管系统的免疫介导反应。
近年来,近来越来越多的证据表明硬化性唾液腺炎属于IgG4相关的硬化病(IgG4-related sclerosing disease,ISD)。该病也有其他的名称如多灶性特发性纤维硬化(multifocal idiopathic fibrosclerosis)、IgG4相关的自身免疫病(IgG4-related autoimmune disease)、系统性IgG4相关的浆细胞综合征(systemic IgG4-related plasmacytic syndrome,SIPS)和IgG4相关的多器官淋巴增生性综合征(IgG4-related multiorgan lymphoproliferative syndrome)。IgG4相关的硬化病是最近形成的针对以前描述的几种器官特异性炎症性病变的统一概念,这些病变有血清IgG4增高、含丰富的IgG4阳性浆细胞的淋巴浆细胞性炎症,累及一个或数个器官。其中自身免疫性胰腺炎是这些病的原型。最近发表的文献叙述的相似的病变几乎包括了身体的所有的器官和系统,特别是硬化性胆管炎、硬化性唾液腺炎(Küttner瘤)、慢性硬化性泪囊炎、特发性腹膜后纤维化、脾硬化性血管瘤样结节样变以及IgG4相关的肾、淋巴结、下垂体、纵隔、胸膜和软组织病。这些疾病中的任何一个的诊断均是根据其临床和组织病理学特征。富含IgG4阳性浆细胞的密集的淋巴浆细胞浸润,相伴随的显著的硬化(典型的为storiform)和阻塞性静脉炎被认为ISD的组织病理学特点。目前已经注意到部分硬化性唾液腺炎伴有一种和一种以上的唾液腺外的IgG4相关的硬化病。他们之间密切的关系提示至少部分硬化性唾液腺炎与其他的以IgG4紊乱为系统病的硬化性疾病有共同的发病机制。
临床表现
硬化性唾液腺炎可发生在任何年龄(11~83岁),多数为20~70岁,平均42~44岁。男性和女性稍多的报道均有(日本女性稍多、欧美男性稍多见)。病变的绝大部分发生在下颌下腺,腮腺和小唾液腺如上、下唇、口底偶有累及。病程变化大,从数周至数十年。临床上表现为下颌下腺实性肿胀。有些患者只是无症状的下颌下腺肿大。而有些患者伴反复的进食痛的症状。临床上常常误诊为下颌下腺肿瘤特别是恶性肿瘤。硬化性唾液腺炎通常为单侧发病,也有双侧者。双侧下颌下腺伴泪腺肿大者(类似于Mikulicz病)也有报道。有的患者伴发IgG4相关自身免疫性胰腺炎、腹膜后纤维化和纵隔淋巴结肿大。由于硬化性唾液腺炎与IgG4相关性硬化病有关,所以对此类患者应进行系统性检查,以排除IgG4相关的系统病。
部分硬化性唾液腺炎患者的血清IgG、IgG4浓度升高。与舍格伦综合征相关的自身抗体Ro(SS-A)和La(SS-B)一般为阴性。但ANA可以阳性。超声检查见腺体多数弥漫受累,也可局部受累。弥漫受累者的下颌下腺表现类似于肝硬化。可见导管扩张和结石。腺体内血管明显。
【大体病理】大体上受累腺体增大、实性,但维持其正常的结构。
组织病理
镜下硬化性唾液腺炎的特征是致密的腺小叶内外,特别是导管、腺泡周围的炎症浸润,以淋巴细胞和浆细胞为主(图7-340)、浆细胞为多克隆性。浸润的淋巴细胞为T细胞和B细胞的混合,后者聚集形成形态不规则的淋巴滤泡。有人形容这些滤泡的生发中心呈地图样(图7-341)。
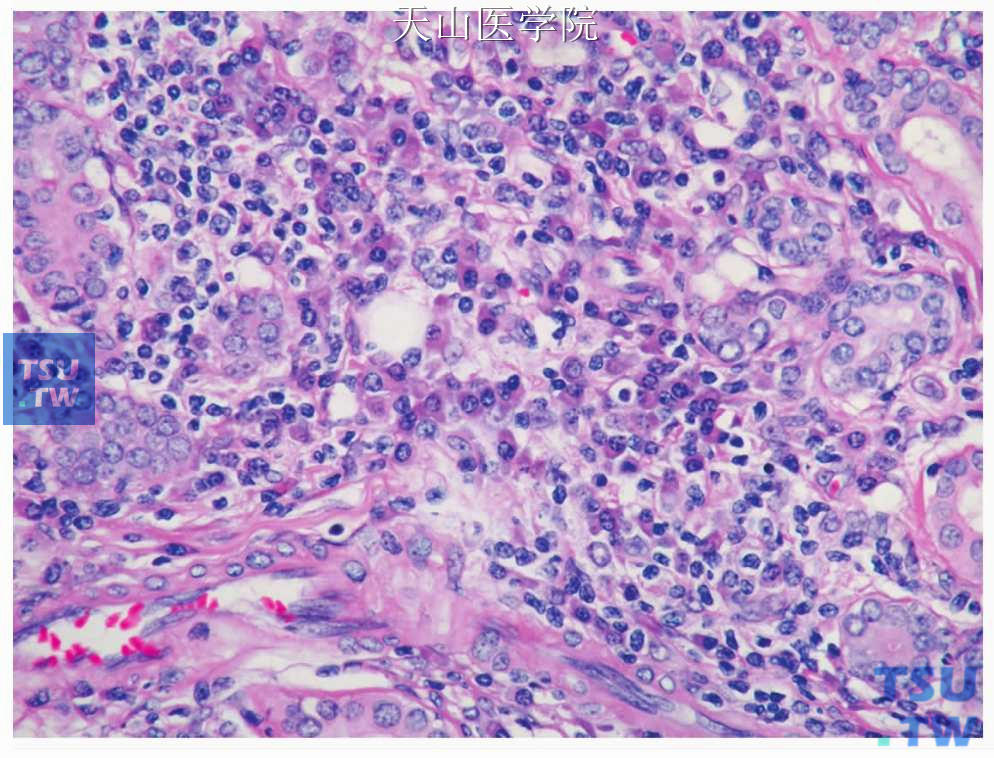
图7-340 慢性硬化性唾液腺炎:腺小叶内淋巴细胞和浆细胞浸润
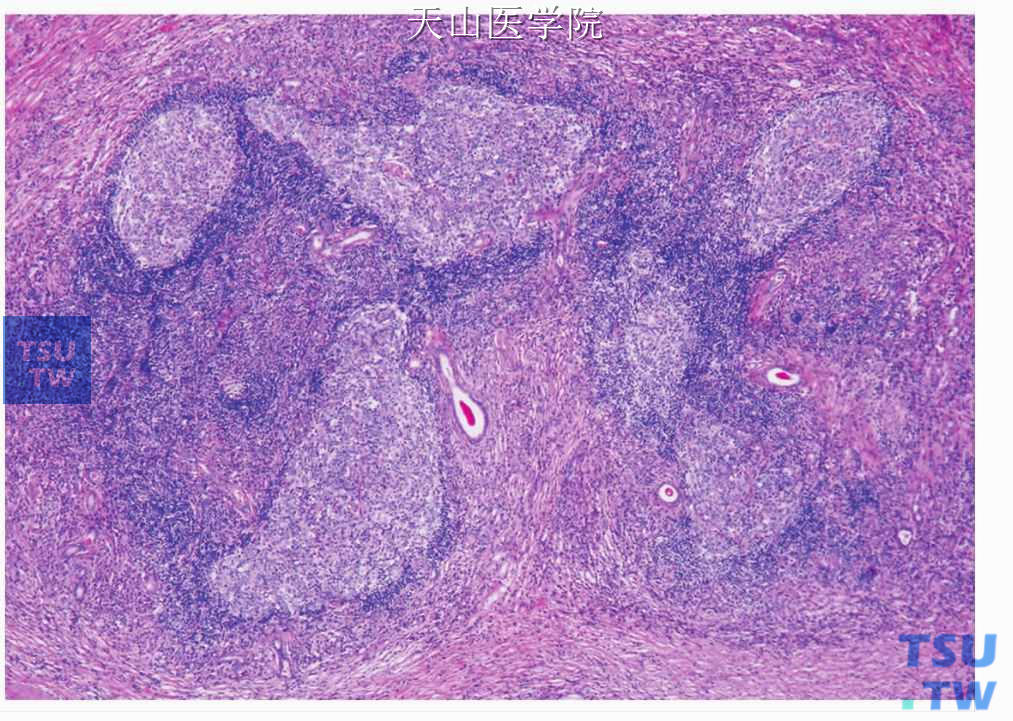
图7-341 慢性硬化性唾液腺炎:浸润的淋巴细胞形成淋巴滤泡,反应性生发中心呈地图样,间质纤维化明显,腺泡消失
腺体的间质有明显的纤维化和不规则的含浓缩的分泌物的导管扩张。由于炎症浸润使腺体实质特别是腺泡萎缩消失(见图7-341)。病变发展至一定阶段时,可见小叶间结缔组织明显增厚,属于富于细胞的纤维化,由活跃的成纤维细胞、淋巴细胞和浆细胞构成,偶见嗜酸性细胞(图7-342、7-343)。部分病例中出现由炎症浸润和纤维化造成的闭塞性静脉炎(图7-344),有报道认为弹性纤维染色有助于发现闭塞性静脉炎。上述组织病理学变化根据病变程度如炎症、纤维化和腺实质受累的不同变化很大。不同的病例间、同一病例不同腺小叶间均可有不同(图7-345)。小叶结构通常存在,但在晚期病变,由于明显的纤维化和腺实质的破坏或萎缩,小叶结构可紊乱(图7-346)。导管增生常与导管周围纤维化伴随。导管的增生可伴有鳞状化生,也可见黏液细胞化生(图7-347),但一般很少见上皮岛形成。层板样的胶原纤维在导管外呈漩涡状排列,呈洋葱皮样。有些病例可观察到涎石和(或)导管内浓缩的分泌物。小团的上皮样细胞和分散朗汉型巨细胞可见,偶尔此区域有明显的肉芽肿型炎症。
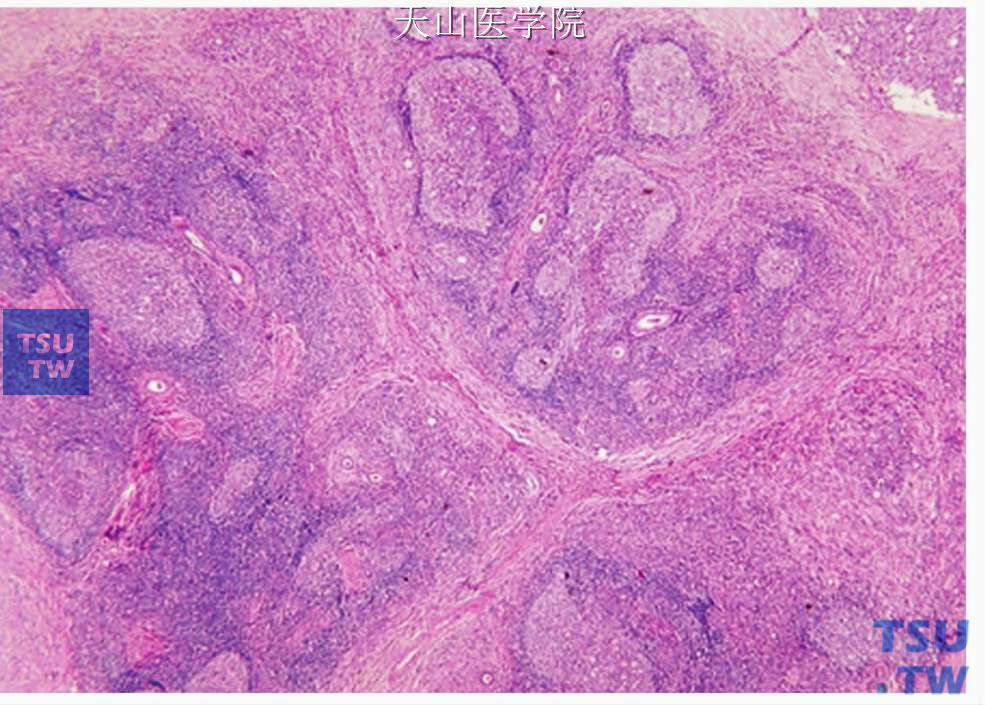
图7-342 慢性硬化性唾液腺炎:小叶间隔增宽
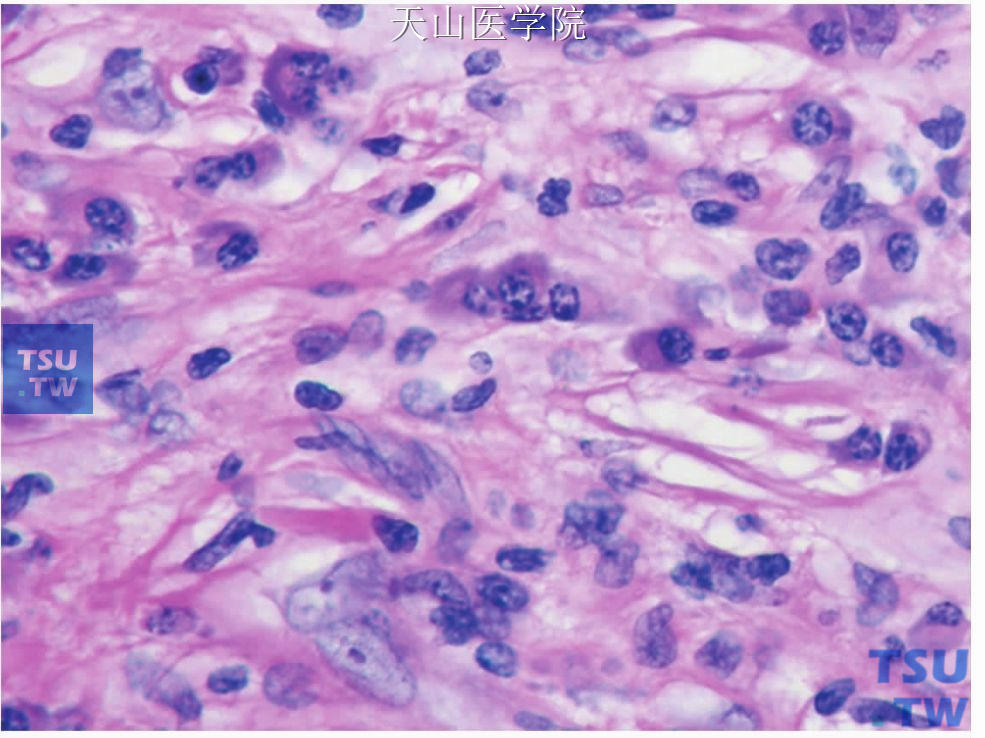
图7-343 慢性硬化性唾液腺炎:富于细胞的纤维化
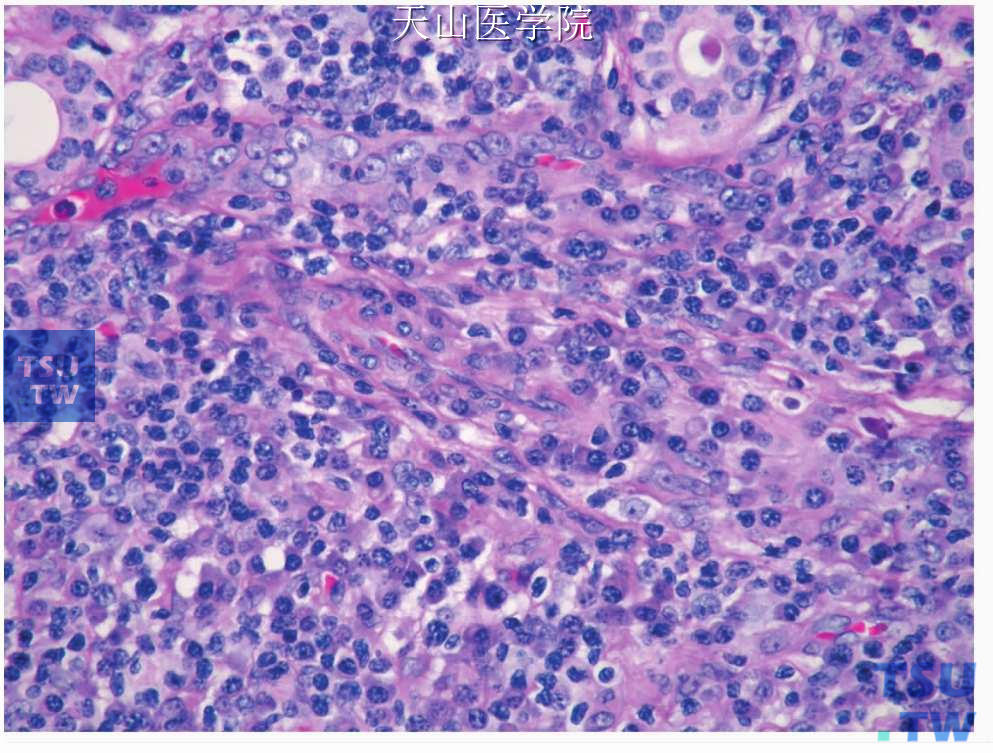
图7-344 慢性硬化性唾液腺炎:示闭塞性静脉炎(图片中央)
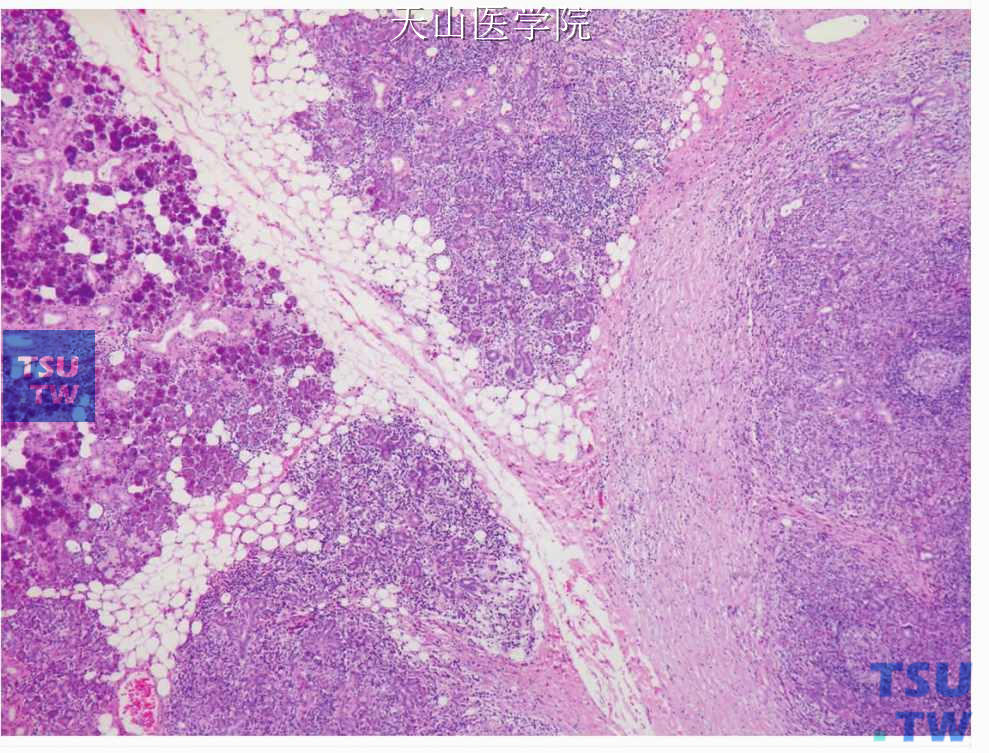
图7-345 慢性硬化性唾液腺炎:病变程度(炎症浸润和纤维化)在不同的腺小叶明显不同
Seifert和Donath,将炎症和纤维化的进程分为4个阶段。
Ⅰ期:导管周围淋巴细胞浸润灶形成的慢性炎症,导管中等程度扩张,含浓缩的分泌物。
Ⅱ期:淋巴细胞浸润更弥漫,导管周围纤维化更明显。导管系统内含浓缩分泌物、灶性导管上皮增生伴化生。导管周围淋巴滤泡形成。小叶中心纤维化、腺泡萎缩。
Ⅲ期:淋巴细胞浸润更显著,淋巴滤泡有反应性生发中心,腺实质减少。导管周围纤维化伴玻璃样变和导管增生。导管可出现鳞状化生和杯状细胞化生。
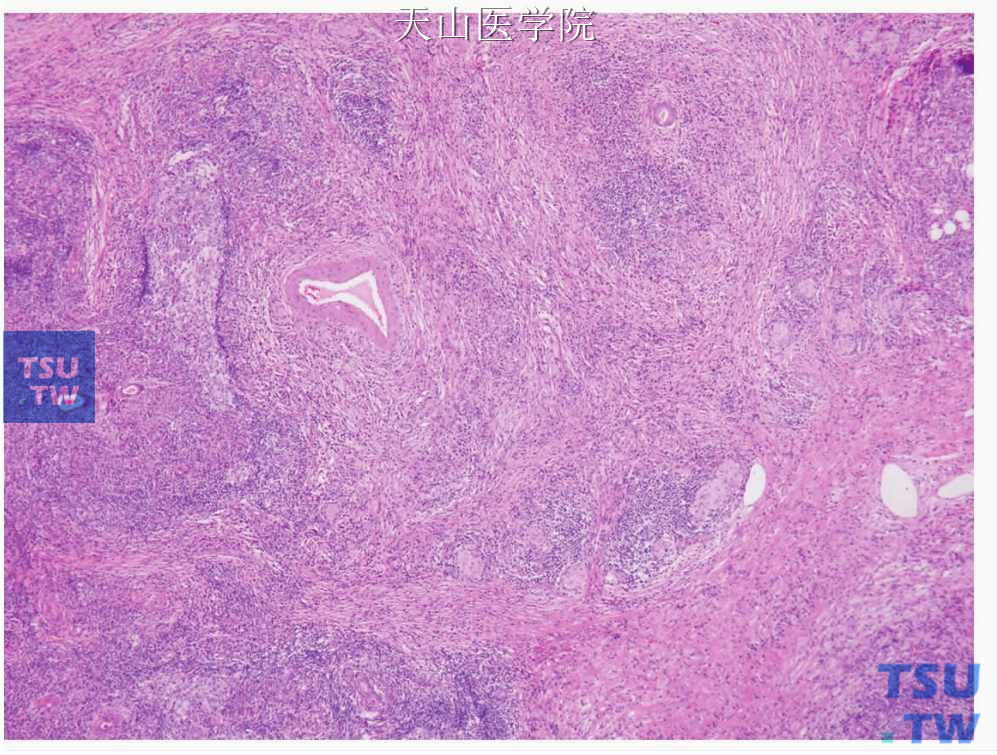
图7-346 慢性硬化性唾液腺炎:晚期病变,由于明显的纤维化和腺实质的破坏,小叶结构紊乱
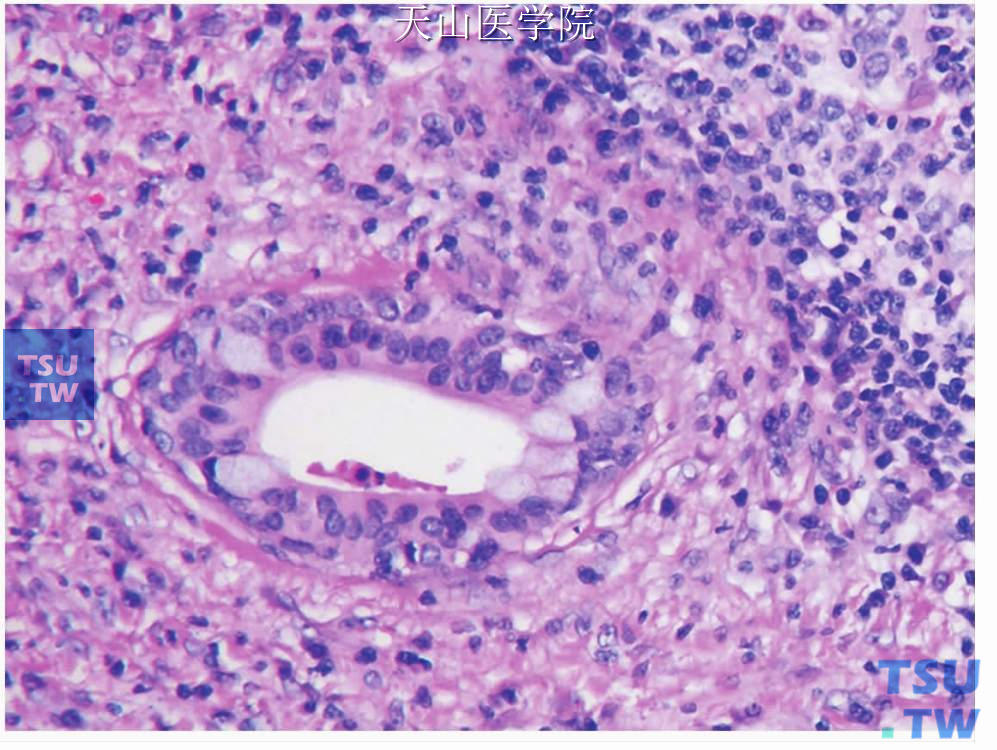
图7-347 慢性硬化性唾液腺炎:增生的小导管上皮黏液细胞化生
Ⅳ期:小叶结构破坏,腺实质丧失和硬化即唾液腺硬化(the“burnt out”phase)。有时可见上皮岛。各期出现的频率根据德国汉堡大学的1000例统计,分别为:Ⅰ期40%;Ⅱ期18%;Ⅲ期33%;Ⅳ期9%。
免疫组织化学
病变中有较多的细胞毒T细胞,特别是分布在导管和腺泡的周围。B细胞群较不明显,大部分限制在淋巴滤泡中。AE1/AE3显示变形的导管。病变中见明显的IgG4阳性的浆细胞(图7-348、7-349)。最近Kitagawa等报道IgG4/IgG阳性浆细胞在硬化性唾液腺炎的病例为45. 8%至92%,而在舍格伦综合征这个比例为0~4. 9%。至于诊断硬化性唾液腺炎时IgG4阳性浆细胞计数和IgG4/IgG阳性细胞的比值,由于研究还不多,尚无一致意见,从少数的文献看,诊断硬化性唾液腺炎的IgG4阳性细胞应该大于50个/每高倍镜视野和IgG4/IgG比例大于50%。最终的诊断应该结合组织学表现和IgG4阳性细胞的存在。
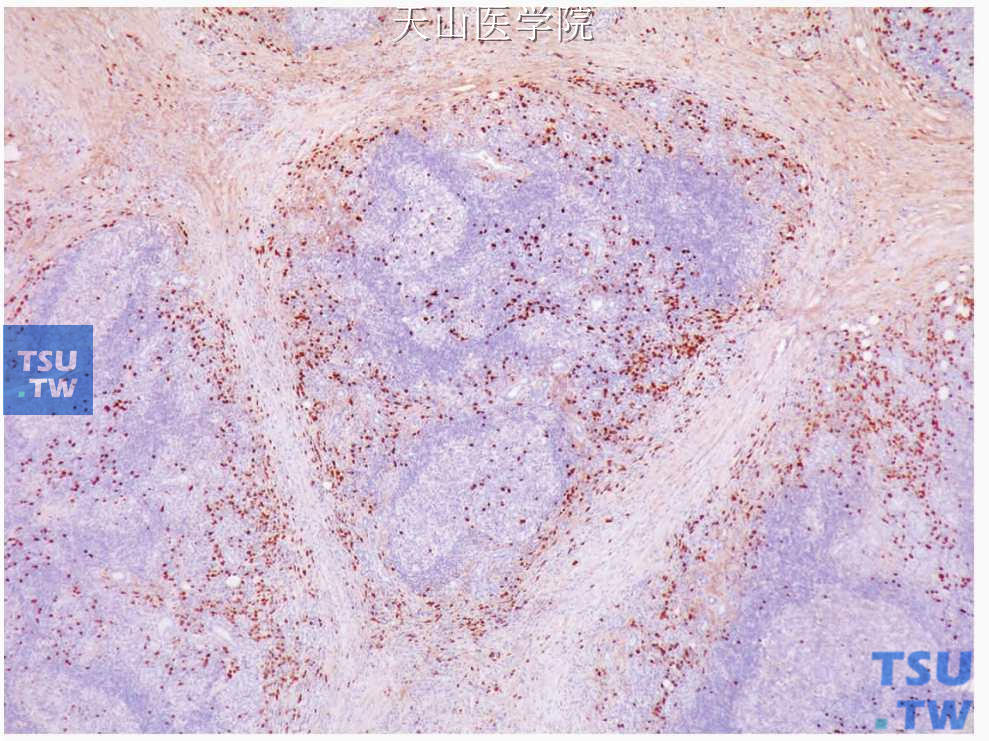
图7-348 慢性硬化性唾液腺炎:IgG4阳性浆细胞的分布(免疫组织化学染色)
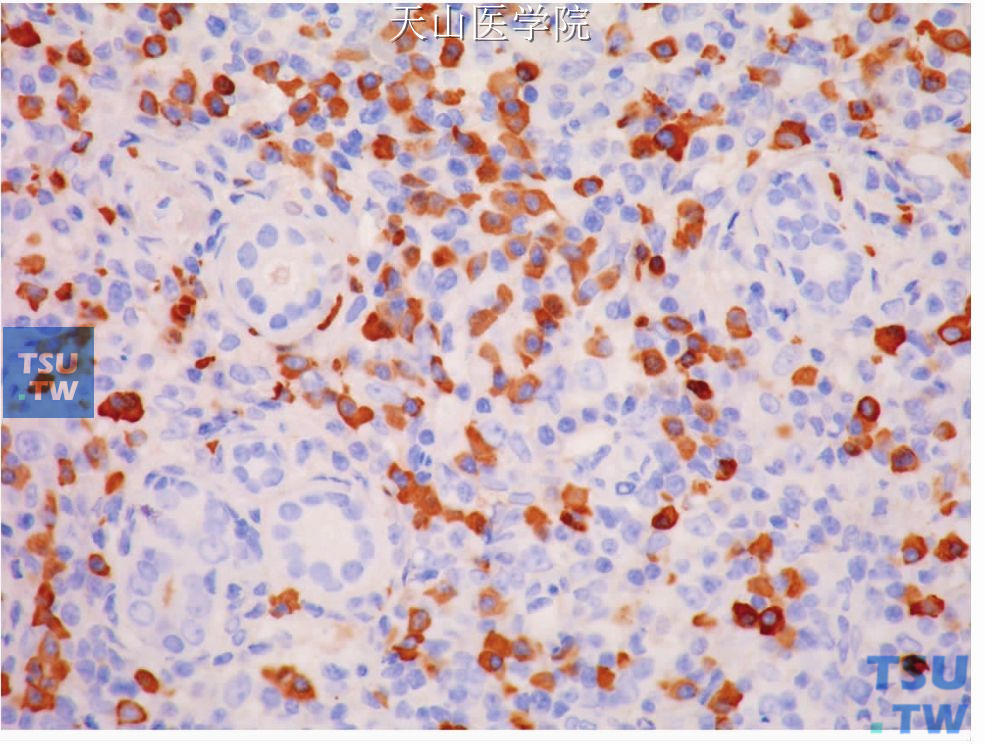
图7-349 慢性硬化性唾液腺炎:IgG4阳性浆细胞在腺实质中浸润
在其他IgG4相关的硬化病研究中,IgG4阳性浆细胞计数的阈值分别有>10、>20和>50/每高倍镜视野。也有提出4级分级方法的,即严重(>30/hpf)、中度(10~30/hpf)、轻度(5~10/hpf)和很少(<5/hpf)。但是这些计数系统均未将浆细胞聚集的密度考虑在内,因此可能对确定ISD和区别其他非器官特异性炎症的IgG4生理范围内浸润并无帮助。在确定ISD中,应用IgG4/IgG比例比单纯计数价值。Zen等分析115例病变后,认为IgG4/IgG比例的诊断阈值应为0. 3。
Tenascin-C免疫组化显示硬化性唾液腺炎集合管周围阳性增强,提示集合管周围纤维化与Tenascin-C相关。
电镜下见腺实质中有明显的胶原纤维的增加。残留腺泡的分泌颗粒明显减少。
鉴别诊断
包括原发性涎石病导致的阻塞性唾液腺炎、淋巴上皮性唾液腺炎、Kimura病、恶性淋巴瘤包括结外边缘区B细胞淋巴瘤(MALT淋巴瘤)、硬化性滤泡型淋巴瘤、炎性假瘤(炎症性肌纤维母细胞瘤)。
原发性涎石病所致的阻塞性唾液腺炎的导管扩张更明显、淋巴细胞浸润和纤维化不如硬化性唾液腺炎明显。舍格伦综合征的淋巴细胞性唾液腺炎浸润的大部分为淋巴细胞,浆细胞少、纤维化不明显,有上皮岛,IgG4阳性细胞少,均与硬化性唾液腺炎不同。此外,硬化性唾液腺炎的纤维化远较淋巴上皮病变明显。嗜酸性细胞可以出现在硬化性唾液腺炎,但远较Kimura病少。
硬化性唾液腺炎与边缘区B细胞淋巴瘤的区别是无真正的、由单核细胞样B细胞浸润的淋巴上皮病变,也没有免疫组化和PCR反应中的淋巴细胞的多样性。滤泡性淋巴瘤特别是硬化型在组织学上也可与硬化性唾液腺炎相似。但滤泡型淋巴瘤为CD10阳性、bcl-6阳性的的单克隆淋巴细胞群。
硬化性唾液腺炎和炎性假瘤均有广泛的纤维化伴慢性炎症细胞浸润。但是炎性假瘤形成明确的肌纤维母细胞增生所形成的肿块,无小叶状结构。
ALK(炎症性肌纤维母细胞瘤阳性,硬化性唾液腺炎阴性)和IgG4阳性细胞数和IgG4/IgG比例有助于炎症性肌纤维母细胞瘤(明显少和低)与硬化性唾液腺炎的鉴别。
治疗和预后
硬化性唾液腺炎本身是良性病变,切除可治愈。但有一例在硬化性唾液腺炎的基础上发生结外边缘区B细胞淋巴瘤(黏膜相关淋巴组织淋巴瘤)的报道。还有一例腮腺硬化性唾液腺炎发生唾液腺导管癌的报道。IgG4相关疾病对类固醇治疗高度敏感。目前有个别的用类固醇成功治疗硬化性唾液腺炎的报道。但治疗前应明确诊断。
