皮脂淋巴腺瘤(sebaceous lymphadenoma,SLA)。由Rawson和Horn在1950年首先描述,Mcgavran等于1960年命名,大多数发生在腮腺或腮腺周围淋巴结。该瘤是罕见的良性肿瘤,由不同大小和形态、高分化的皮脂腺和导管形成的巢团构成,背景为淋巴细胞和淋巴滤泡,肿瘤界限清楚。
皮脂淋巴腺瘤似乎是来自于淋巴结内的皮脂细胞巢,其发生形式类似于Warthin瘤发生在淋巴结内的易位唾液腺组织。也有人认为来自于鳃裂的残余、其他肿瘤中的皮脂分化。
最近的一项关于31例皮脂淋巴腺瘤和非皮脂淋巴腺瘤的研究中发现,30%的患者有应用免疫调节药物治疗自身免疫病的病史,因此提出免疫状态可能与肿瘤的发生有关。
临床特点
多数患者的年龄在50~80岁(25~89),无性别分别差异。一个21例报道中,平均年龄为63. 5岁。有人统计52例,47例发生在腮腺或腮腺周围,其他的发生在颈前部中线、上唇、颊部、上颌中线。临床表现为无痛性肿块。
病理特点
最大直径在1~6cm,通常有包膜,个别包膜不完整或无包膜、可以为实性、多囊性或单囊性。切面黄色、黄白色至粉褐色或灰色。囊内常为皮脂样或奶酪样物质。
大多数肿瘤含大小不同的皮脂腺,夹杂以唾液腺导管,间质为弥漫的淋巴样组织。基底细胞、腺细胞、鳞状细胞和皮脂细胞呈实性巢、梁、索、腺样和管状排列。多数肿瘤细胞巢的外围都有基底细胞,巢的中心呈实性或囊性。管腺样结构由外层的基底细胞和内层的立方或低柱状腔面细胞构成。皮脂细胞可独立构成细胞团或衬复管、囊样结构。囊内含角化物和嗜酸性蛋白样物或皮脂样物。鳞状细胞常见角化。少部分肿瘤主要由淋巴细胞和淋巴滤泡围绕腺体导管,这些导管偶有皮脂腺分化(图7-78、7-79)。由皮脂物外溢引起的组织细胞、异物巨细胞炎症性反应常见。所有肿瘤都有淋巴样间质,大约一半有分化良好的淋巴滤泡。间质的淋巴细胞间质为T、B淋巴细胞混合,淋巴细胞可浸润至上皮内。此外,肿瘤中可见小区域可识别的残留的淋巴结,肿瘤可发生局部鳞化和黏液化生。有病例报道肿瘤有局部坏死。
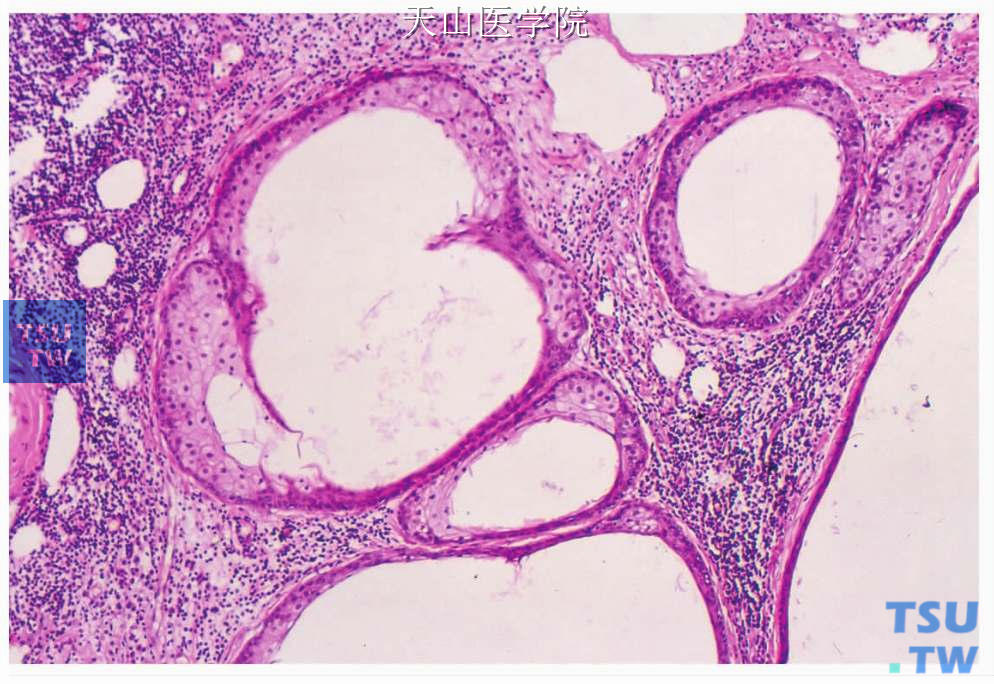
图7-78 皮脂淋巴腺瘤:肿瘤上皮成份形成囊、管样结构,内衬皮脂样细胞,间质淋巴组织丰富
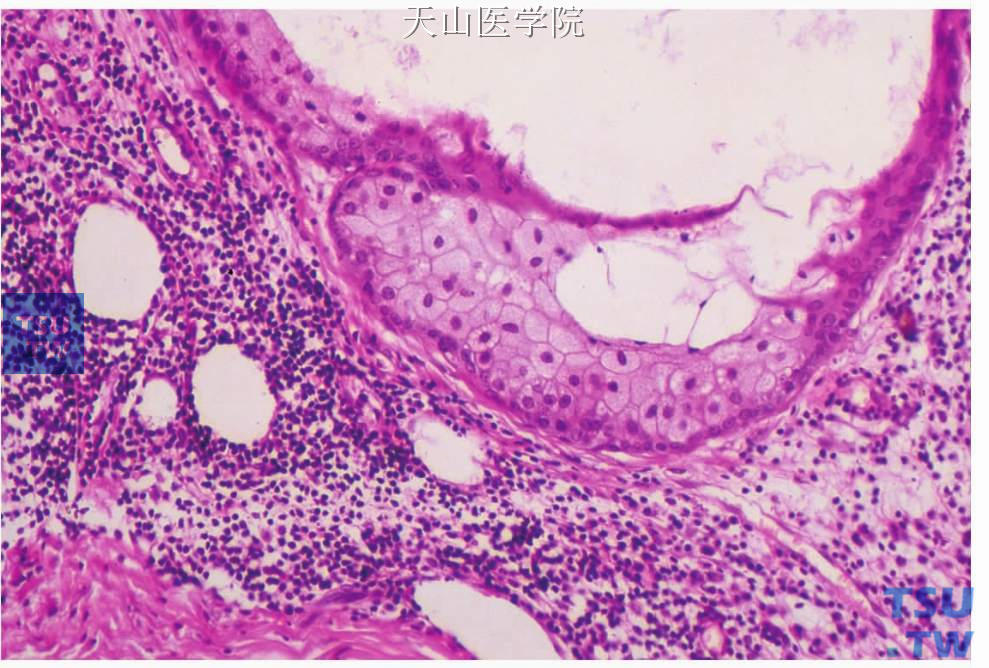
图7-79 皮脂淋巴腺瘤:肿瘤的囊性结构中的皮脂样细胞,靠近淋巴组织的细胞为基底样
冰冻切片见皮脂细胞油红O阳性。免疫组化皮脂细胞表达EMA。
电镜显示肿瘤细胞从基底细胞逐渐向皮脂细胞分化的过程,与皮肤的皮脂腺成熟过程一致。
皮脂淋巴腺瘤有时与其他肿瘤同时发生,包括Warthin瘤、PA、嗜酸细胞腺瘤、腺泡细胞癌和基底细胞腺瘤,还有鳞状细胞癌、乳腺浸润性导管癌。
鉴别诊断
黏液表皮样癌:可以有淋巴样背景,但是有黏液细胞、中间细胞和浸润性生长,不同于SLA。大约有40%的皮脂淋巴腺瘤有由于皮脂外溢引起的异物炎症反应。这种异物反应对于该瘤与黏液表皮样癌的鉴别有帮助。黏液表皮样癌常常为囊性,可含有透明细胞灶,但很少见异物性炎症反应。此外,黏液表皮样癌细胞含有细胞内黏液,而皮脂淋巴腺瘤的透明皮脂细胞内无黏液反应阳性。但细胞内和细胞外黏液偶尔可以出现在皮脂细胞邻近的导管。
皮脂腺癌:也是浸润性生长,无显著的淋巴样成分,由巢、片状多形性皮脂细胞构成。
淋巴上皮癌:虽然有丰富的淋巴样间质,但上皮细胞浸润性生长,有细胞的异型性、核分裂。
淋巴瘤:侵犯周围组织,无上皮成分。
肌上皮性唾液腺炎:罕见情况下肌上皮性唾液腺炎(良性淋巴上皮病变)可出现局部皮脂样分化,应考虑与皮脂淋巴腺瘤鉴别。淋巴上皮病变的上皮岛与皮脂淋巴腺瘤的导管成分不同,异物性炎症反应常见于皮脂淋巴腺瘤,但不见于淋巴上皮病变。
预后
皮脂淋巴腺瘤为良性肿瘤。有报道该瘤可变为皮脂淋巴腺癌,也有恶变为皮脂腺癌、基底细胞腺癌的报道。
