雄激素剥夺治疗(androgen deprivation therapy,ADT)指采用LHRH激动剂(LHRH-a)或拮抗剂来降低体内的雄激素,是目前临床上较为常用的去除雄激素的药物治疗方式。
LHRH激动剂
20世纪70年代,Andrew Schally发现LHRH受体并且合成了第一种LHRH激动剂,为药物去势提供了一个基础。常用的LHRH激动剂包括戈舍瑞林[goserelin,商品名诺雷德(zoladex),剂型为3.6 mg]、亮丙瑞林[leuprolide,商品名抑那通(enantone),剂型为3.75 mg]和曲普瑞林[triptorelin,商品名达菲林(depherelin),剂型为3.75 mg],均为皮下注射,每4周一次。
LHRH由下丘脑产生,并且通过垂体调节黄体生成素(LH)及卵泡刺激素(FSH)的分泌。LH刺激睾丸间质细胞合成睾丸激素。LHRH激动剂是一种LHRH的合成类似物。LHRH激动剂对所有的decapeptyl蛋白在位置6进行了修饰,如亮丙瑞林为将甘氨酸换成D-亮氨酸,布舍瑞林或戈舍瑞林为将甘氨酸换成D-丝氨酸,曲普瑞林为将甘氨酸换成D-色氨酸,组氨瑞林为将甘氨酸换成D组氨酸。
LHRH激动剂进入人体后将会与垂体的LHRH受体结合,促使LH过度合成,从而引起2~3周内体内的睾丸激素激增,并引起初始急性反应,这会暂时加重临床症状,如下尿路症状或转移性骨痛。因此,伴有严重尿道梗阻以及疼痛性脊椎转移的前列腺癌患者不应单独使用LHRH-a治疗,而应在LHRH-a治疗的前一周给予为期2周的抗雄激素治疗。
LHRH激动剂治疗大约1周后,将引起LHRH受体的下调,从而继发性抑制垂体LH的分泌和睾丸激素的产生。在注射LHRH激动剂2~4周后,体内的睾丸激素将会达到去势水平。
单次注射LHRH激动剂后睾丸激素的抑制持续时间在不同的患者是完全不同的,并且与给药模式密切相关。一项42名患者参与的前瞻性研究中证实了这一结论。该研究主要是依据血清中睾丸激素的水平来决定不定期间歇性给予LHRH激动剂的合适剂量。亮丙瑞林3个月的剂量22.5 mg并不是每隔3个月即规律给予,而仅仅是在血清睾丸激素水平达到50 ng/dl(睾丸去势水平)后才给药,这就有了一个6个月的平均给药间歇期(5~12个月)。这种新的给药方法可能对患者的生活质量产生正面的影响。该项研究中,患者LHRH激动剂的给药方式取决于睾丸激素的检测值。不同的LHRH激动剂给药模式显示出不同的睾丸激素抑制水平,并且具有实质性的不同,这一发现说明LHRH激动剂的给药模式具有极度的重要性。
LHRH-a的副作用主要包括乏力、性欲减退、阳萎和类停经症状,但潮红现象较手术去势略轻,长期使用也可能导致骨质疏松。
LHRH相关性睾丸激素水平波动
由于LHRH激动剂的作用机制,在给药的第一周会出现暂时性的睾丸激素剧增,这将会导致肿瘤症状的恶化,如少部分患者将会出现骨痛、脊髓压迫、心血管问题及泌尿系统症状。据估计,约10%的D2期患者在LHRH激动剂治疗后将会加剧这种临床症状。这种症状通常会逐渐减轻,并能够通过使用抗雄激素药物来临时性进行对抗。但是,在长期的治疗过程中,患者睾丸激素水平还可能会出现波动(如注射相关性睾丸激素逃逸)。而且,睾丸激素的波动可能在治疗过程的任一时间出现(如突破逃逸)。Tombal等在一项研究中分析了61名接受戈舍瑞林(47人)或外科去势(14人)治疗患者的冰冻血清标本。这些患者被严格随访了至少84周,每12周一次。随访当日在注射戈舍瑞林之前采取血清标本,所有的血清标本均立即进行检验以减少检验变异性。研究显示28%~37%的患者能维持睾丸激素水平低于20 ng/dl。Zinner等报道使用LHRH激动剂戈舍瑞林治疗后,高达23%的患者出现了睾丸激素从去势水平(≥18.5 ng/dl)的逃逸。在其他的报道中,使用LHRH激动剂治疗的患者也相似地有4%~13%出现突破逃逸。
虽然这些研究的临床价值尚不明确,但可以肯定的是,LHRH激动剂治疗与外科去势治疗出现的睾丸激素反应大体上并不一样。而且,从目前的研究来看,睾丸激素的量可能对疾病的进展存在一定的影响。Morote等目前进行的一项回顾性研究显示,出现突破逃逸的患者(在LHRH激动剂治疗期间睾丸激素水平>32 ng/dl)比不出现的患者其生化生存率下降,并且在大于50 ng/dl的患者,接受比卡鲁胺辅助治疗的患者比不接受的患者具有更好的预后。尽管这种小样本的回顾性研究的结果需要考虑到其他很多因素,但是认为LHRH激动剂与外科去势之间完全没有差异还言之尚早。
LHRH激动剂及其给药模式
LHRH激动剂是一种肽,口服后被肠道内的肽酶灭活。因此,这些药物通常通过鼻腔、皮下或肌内注射途径来给药。这些药物和给药间歇及给药模式见表10-1。现在,6个月和12个月的长给药间歇模式正变得越来越流行。
表10-1 LHRH激动剂及其给药模式
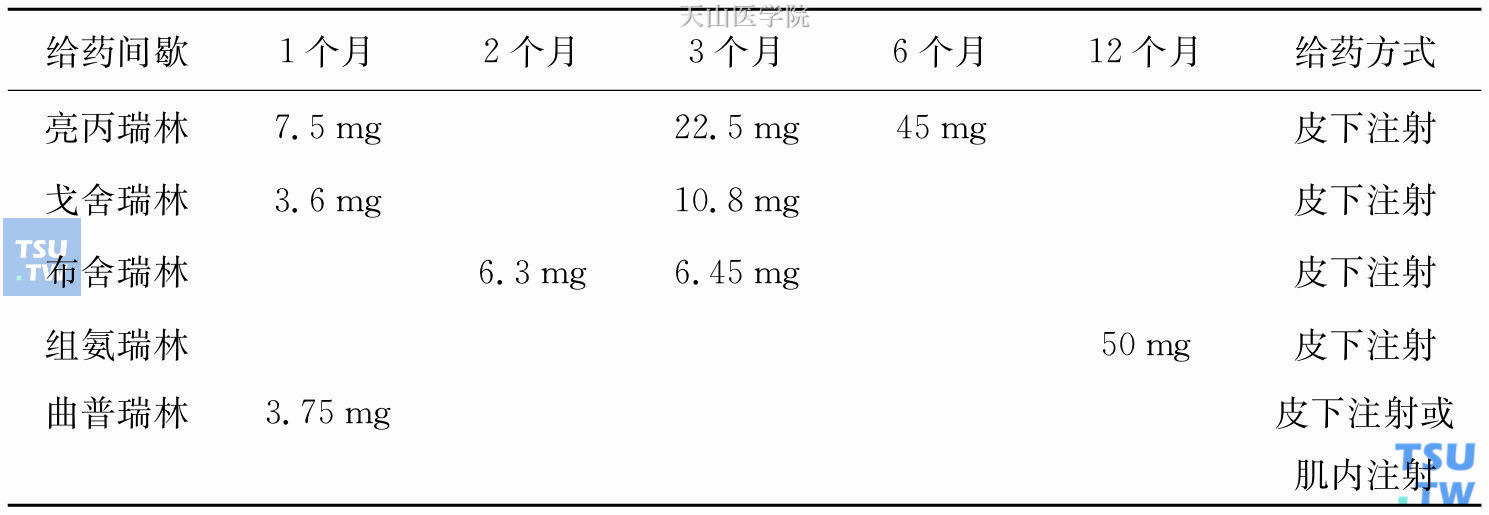
由于不同的药物及给药方式的不同,这些药物及不同的给药方式的效果是否具有一定的等级差异呢?Evans等进行了LHRH激动剂效果的相关研究,发现有些试验缺乏随机性原则,而有些试验则样本数量过少,仅有很少的直接对比性研究,而且没有得出确切的结论。目前进行的一项随机研究比较了曲普瑞林(3.75 mg)和亮丙瑞林(7.5 mg)1个月模式的效果、安全性和睾丸激素药效。284名晚期前列腺癌患者(C期和D期)接受了为期9个月的曲普瑞林(140人)或亮丙瑞林(144人)治疗。在第29日,曲普瑞林组达到睾丸去势水平比例低于亮丙瑞林组(91.2%比99.3%),但在第57日时基本一致,两者维持睾丸去势水平的效果相当。但是,9个月生存率显示曲普瑞林具有一定的优势(97.0%比90.5%,P<0.033),这仍需要进一步更长时间的随访。目前尚没有证据表明达到去势水平较慢有什么危害。这项研究强调,相似的睾丸激素抑制水平并不意味着具有相似的临床效力,使用睾丸去势水平作为对生存率的判断标志可能并不合适。
其他一些关于LHRH激动剂的研究也对这种等级效果假说提出了质疑,比如突破逃逸或注射相关性睾丸激素逃逸,以及一次注射后睾丸激素抑制持续时间,这种持续时间与使用的载体有关。例如亮丙瑞林可以以不同的方式来给药,早期亮丙瑞林是通过皮下注射冻干微粒的方式给药。但是,这种微粒给药的方式在相当数量的患者中不能达到20 ng/dl去势水平。后来研制的一种新的多聚运载系统Atrigel可以使亮丙瑞林醋酸盐进行一种新的持续性释放。这种运载系统由可生物降解的聚合物(D,L-聚乙丙交酯)组成,其能够分解成生物相溶性的溶剂(N-甲基-2-吡咯烷酮)。在注射前将亮丙瑞林醋酸盐与Atrigel混合,然后将混合物注射到皮下组织,在皮下形成固体药物埋入体。药物被密封在埋入体内,聚合物基质随时间进行生物降解,并逐渐释放出药物,在体内形成稳定的、临床有效的血清亮丙瑞林醋酸盐血清浓度。Atrigel运载系统不仅仅用于1个月和3个月给药模式,而且也用于发展6个月给药模式。6月模式被设计成在6个月时间(168 d)内释放45 mg亮丙瑞林。三个多中心非盲研究证实不同的亮丙瑞林Atrigel模式均具有有效性和安全性。在Sharifi等的研究中,71名患者分别进行亮丙瑞林1个月给药模式和3个月缓释给药模式试验。结果显示,两种给药模式效果相当,各组均有1名患者睾丸激素抵制失败,其余患者睾丸激素均达到了睾丸去势水平。所有这些发现都对LHRH激动剂等级效果假说提出了挑战,并且明确指出了在LHRH激动剂治疗期间测量睾丸激素水平的重要性。
LHRH激动剂与其他形式的雄激素剥夺治疗的比较
睾丸切除术曾经是抗雄激素治疗的金标准,而合成雌激素己烯雌酚(DES)及甾体类抗雄激素药醋酸环丙孕酮(CPA)则是可选择的药物。尽管己烯雌酚和醋酸环丙孕酮由于其耐受性及不能很好地提高生存率而并没有作为常规的治疗方法,但在随机临床试验中还是对LHRH激动剂与这两种方法进行了比较。在一系列LHRH激动剂与睾丸切除术的对比试验中,LHRH激动剂(如戈舍瑞林、曲普瑞林及布舍瑞林)与睾丸切除术的生存率并无显著不同。如Kaisary等对戈舍瑞林与睾丸切除术进行了比较,两组患者分别为148名和144名,平均随访时间为2年,两组生存率分别为42%和36%,无显著差异。
LHRH激动剂与己烯雌酚进行比较的一系列临床试验中,所有的研究均显示两者存活率没有明显的不同。在LHRH激动剂与醋酸环丙孕酮进行比较的一系列临床试验中,仅仅对戈舍瑞林与醋酸环丙孕酮进行了比较。但Thorpe等对戈舍瑞林与醋酸环丙孕酮治疗效果进行对比的一项研究中,每组各有175名患者入选,最长随访时间为4年,出现肿瘤进展的平均时间分别为346 d和225 d,戈舍瑞林延缓肿瘤进展方面效果更好(P=0.016)。另一项Meta分析研究了12项比较LHRH激动剂单一治疗与睾丸切除术或己烯雌酚治疗的数据,LHRH激动剂组存活的总风险率与睾丸切除术相当。尽管没有一项试验直接比较三种LHRH激动剂,但是可以进行间接的比较,7项戈舍瑞林研究(1 137名患者)、4项布舍瑞林研究(308名患者)及1项亮丙瑞林(94名患者)研究显示这些治疗个体存活风险率与睾丸切除术相似。
在20世纪90年代采用戈舍瑞林3.6 mg一月一次给药模式进行了大量的研究,对LHRH激动剂及睾丸切除术进行了比较。这些试验提示两者的生存率相当。在M1期患者进行的研究中,Kaisary等对戈舍瑞林3.6 mg组(平均存活115周,148名患者)和睾丸切除组(平均存活104周,144名患者,P=0.33)进行了平均2年的随访,两者总的生存率无显著差异。在一项多中心随机试验中,138名D2期前列腺癌患者采用戈舍瑞林治疗,而145名患者采用睾丸切除术,在4年的随访中,两组生存率无明显差异(P=0.42)。
LHRH激动剂的耐受性看起来似乎优于己烯雌酚(3 mg/d),接受LHRH激动剂治疗的患者因(心血管)不良事件终止治疗的数量低于接受己烯雌酚治疗的患者。而且,接受雌激素治疗的患者生活质量的改善程度低于接受LHRH激动剂或睾丸切除治疗的患者。在己烯雌酚组相当多的患者在首次评估(通常为12周)前就因为不良事件而终止治疗,还未对肿瘤进展进行评估,这可能就是己烯雌酚组的临床反应及临床进展/死亡时间轻度优于LHRH激动剂组的原因。最后,LHRH激动剂组患者的反应早于己烯雌酚组,如戈舍瑞林组首次出现反应的时间为3个月,而己烯雌酚为6个月。
药物治疗或睾丸切除术的前列腺癌患者生活质量有所不同。在一项研究中,共有299名接受LHRH激动剂治疗和132名接受睾丸切除术治疗的患者接受了调查,询问他们对前列腺癌是否存在担忧。接受LHRH激动剂治疗的患者对此存在担忧的比例要明显高于接受睾丸切除治疗的患者(分别为66.9%和50.7%,P=0.004)。重复注射可能再次诱使患者产生对于前列腺癌的负面情绪。在欧洲的前列腺癌患者的调查中发现,以上发现对前列腺癌患者确实存在一定影响,因此目前倾向于较长的注射间歇,这样更具有灵活性,有助于维持患者的生活方式及更少的提醒患者疾病的存在。这些发现也为研发更长的给药间歇的药物提供了依据,这种药物目前已经上市(如亮丙瑞林植入物给药间歇为6个月,组氨瑞林给药间歇为12个月)。
综上所述,从目前的研究来看,LHRH激动剂与睾丸切除术、雌激素及甾体类抗雄激素药在患者的生存率方面基本无明显差异,但是LHRH激动剂副反应相对较少,具有一定的优势。
LHRH拮抗剂
LHRH拮抗剂是将LHRH激动剂进行修饰后得到的,包括阿巴瑞克、地盖瑞克及西曲瑞克。这些药物能够立即并均一地降低LH、FSH及睾丸激素或双氢睾酮水平,不会产生短暂的睾酮峰,而没有LHRH激动剂相关性促性腺激素的早期激增反应。而且,腺垂体的LHRH受体能够被LHRH拮抗剂逐渐阻断,呈剂量依赖关系。因此,LHRH拮抗剂能够用于各种情况,如体外受精(低剂量)、良性前列腺增生(中等剂量)及前列腺癌(高剂量)。到目前为止,只有阿巴瑞克已经注册用于治疗前列腺癌,地盖瑞克正在进行前列腺癌治疗的Ⅲ期临床试验,西曲瑞克具有减轻前列腺增生患者下尿路症状的潜在功能。后者将来能否成为前列腺癌抗雄激素治疗的药物目前尚不清楚。
阿巴瑞克
阿巴瑞克[aharelix,商品名普来纳西(plenaxis)],是由美国Praeeis制药公司开发的纯LHRH阻滞剂,2003年获美国食品和药品管理局(FDA)批准作为晚期前列腺癌的一线内分泌治疗药物,次年在美国上市。
阿巴瑞克给药模式为每28 d肌注给药一次。在治疗的第一个月内,第15日需要增加注射一次。美国进行了两项多中心、随机对照Ⅲ期临床研究,该研究对象超过500名患者,对阿巴瑞克(100 mg)与LHRH激动剂进行了为期24周的对比研究。两项研究所涉及的患者包括D1/D2期前列腺癌患者(<8%)、前列腺特异性抗原(PSA)水平升高患者(35%~40%)、接受新辅助治疗的患者(35%~40%)及间歇激素治疗的患者(约17%)。其中一项主要进行与亮丙瑞林(每次肌注7.5 mg,28 d为一周期)进行对比。结果显示,阿巴瑞克组中24%的患者在治疗后第1日达到去势效果,78%的患者在治疗后第7日达到去势效果。而同时亮丙瑞林组中无1例达到去势效果。另外,在治疗一周期后,阿巴瑞克组患者的PSA降低明显多于亮丙瑞林组。另一项与亮丙瑞林联合比卡鲁胺(50 mg/d)进行对比。研究显示,阿巴瑞克组中71%的患者于治疗第15日血清睾酮达到去势水平,且未出现血中一过性的睾酮升高,而亮丙瑞林联合比卡鲁胺组中仅21%的患者治疗第15日血清睾酮达到去势水平,且有14%的患者出现血清睾酮峰。阿巴瑞克不会引起起始LH及睾丸激素激增。雄激素达到睾丸去势水平的时间比亮丙瑞林快很多(早3周以上)。
阿巴瑞克在男性性功能方面的副作用较小,但是可能会引起严重的过敏反应(低血压及昏厥),包括过敏性休克。其发生率随使用时间的延长而增加,这导致其使用受到一定的限制,需要采取一定的预防措施。
地盖瑞克
地盖瑞克(degarelix)是一种可溶性的LHRH受体阻断剂,注射后形成皮下凝胶,从而仅引起十分微弱的组胺释放反应,而不会像阿巴瑞克那样具有过敏反应。接受地盖瑞克治疗的患者3 d后睾丸激素就会下降到很低的水平,并且在治疗期间其睾丸激素将一直保持在较低水平。
在一项为期12个月、随机、非盲、平行小组Ⅲ期临床研究中,研究者们对前列腺癌患者给予地盖瑞克和亮丙瑞林治疗,每月一次,时间超过1年,并对两者的有效性和安全性进行了比较。患者随机分为两组,一组采用第1个月地盖瑞克240 mg皮下注射,后每个月维持剂量为80 mg(207名患者),另一组采用每月一次肌内注射亮丙瑞林缓释剂7.5 mg(201名患者)。从第28日到第364日,每个月测量一次睾丸激素水平,研究初始终点为睾丸激素水平≤50 ng/dl。地盖瑞克在达到与维持睾丸激素去势水平的有效性方面至少与亮丙瑞林相当。接受地盖瑞克治疗的患者睾丸激素水平≤50 ng/dl的时间显著快于接受亮丙瑞林治疗的患者。在第3日,96%的患者出现了治疗反应。在同样时间内,接受亮丙瑞林治疗的患者都没有出现治疗反应。
总之,地盖瑞克治疗最常见的不良反应包括注射部位反应(如疼痛、肿胀、红斑、硬化)、乏力、潮热、体重增加以及血清氨基转移酶和γ-谷氨酰转移酶升高。这些不良反应中99%均为轻到中度的。特别是注射部位的不良反应,绝大多数均是暂时性的,轻到中度的,在起始治疗时出现,很少会持续出现(<1%)。出现注射部位重度不良反应的患者≤2%。地盖瑞克360 mg及480 mg剂量的3个月间歇给药方式目前正在进行Ⅲ期临床检测。
LHRH激动剂与拮抗剂对FSH的影响
LHRH不仅促使垂体释放LH,而且释放FSH。数项研究证实LHRH激动剂对FSH的下降作用超过LH。而且,FSH将在治疗后2~3周达到最低水平后,重新开始上升,并且在后面的随访中达到治疗前的水平,这种现象被称为“FSH逃逸现象”。这种现象发生于长期的LHRH激动剂治疗中,并且在睾丸切除术后和抗雄激素治疗后迅速增加。这种临床相关性目前仍不清楚,但研究显示FSH不仅仅在垂体产生,也在前列腺水平产生,而且在体外能够刺激前列腺癌细胞增生。
与其他的促性腺激素相比,LHRH拮抗剂不仅阻断睾丸激素的通路不同,其作用效果也不一样:使用LHRH激动剂进行雄激素阻断治疗后,在治疗的2~3周FSH水平达到最低点,其后FSH水平开始上升,回到并保持在治疗前的水平,相反,LHRH拮抗剂能够立即降低FSH浓度。在一项阿巴瑞克与亮丙瑞林的对比试验中,出现FSH逃逸的患者比例,亮丙瑞林组在3个月内及1年时分别为17.7%和19.4%,而阿巴瑞克组分别为1.7%和10.0%;采用亮丙瑞林治疗的患者迅速出现了FSH逃逸(3个月内),并能维持FSH浓度。另一项研究中,接受亮丙瑞林和比卡鲁胺联合治疗的患者出现FSH逃逸的比例更高(24.0%~30.4%),接受阿巴瑞克治疗的患者,治疗6个月时仅3%出现FSH逃逸现象。这种发现能否导致接受LHRH拮抗剂治疗的前列腺癌患者出现更好的结果目前尚不清楚。
另外,据证实LHRH受体不仅在垂体细胞表达,而且在前列腺细胞也有表达,这种现象在大鼠Dunning前列腺肿瘤、人类前列腺癌细胞标本及人类前列腺癌细胞系如PC-3和DU-14558中均有发现。而且,LHRH拮抗剂不仅作用于中枢垂体LHRH受体,而且作用于外周肿瘤细胞(前列腺内)的LHRH受体。LHRH拮抗剂的直接肿瘤生长抑制作用可能部分由表皮生长因子(EGF)和(或)胰岛素样生长因子(IGF-Ⅱ)受体的下调引起,因此能够抑制生长因子(如EGF和IGF等)的生长刺激作用。
