甲减的症状表现一般取决于起病年龄、病情的严重程度和病因。新生儿甲减(呆小病)可在出生后数周至数月发病。青春期因生长发育所需,可引起代偿性甲状腺肿并轻度甲减。妊娠期孕妇缺碘可造成TH合成减少。成人黏液性水肿以40~60岁多见,起病隐匿,发展缓慢。成年型甲减多见于中年女性,男女之比约为1∶5~1∶10。新生儿期甲减多发生在地方性甲状腺肿地区。成年型甲减起病缓慢、隐匿,有时可长达10余年后始有典型表现;新生儿期甲减起病较急。甲减发生于胎儿和婴幼儿时,由于大脑和骨骼的生长发育受阻,可致身材矮小和智力低下,多属不可逆性。成年型甲减主要影响代谢及脏器功能,及时诊治多可逆。成人型甲减以低代谢症群、黏液性水肿、神经系统功能异常为特点。最早症状是出汗减少、不耐寒、动作缓慢、精神萎靡、疲乏、嗜睡、智力减退、食欲欠佳、体重增加、大便秘结等。甲减的主要症状见下表。
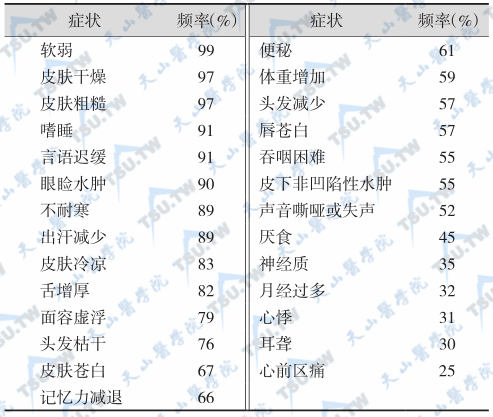
重症甲减的主要症状和出现频率
婴幼儿/儿童甲减引起躯体生长和脑发育障碍
T3是神经细胞分化、增殖、移行、发育、生长的必需激素。星形细胞(astrocytic cells)作为神经组织的一种干细胞,在神经发育中起了重要作用。星形细胞表达T3受体,T3/T4又是星形细胞分化和成熟的重要调节因子和生长因子。脑组织的T3主要在局部经T4转换而来,星形细胞的碘化酪氨酸脱碘酶活性很高,保证了脑组织的T3水平。从胎儿至出生后半年内(特别是出生后数周内),TH对生长发育的影响十分明显,每一种神经结构的发育均有其特定的时间窗,因而一旦缺乏T3,其损害多是不可逆性的。
TH为骨发育和成熟的关键激素,TH缺乏时,机体因蛋白合成障碍、GH和IGF-1缺乏或作用障碍而导致骨的线性生长(linear growth)停滞或缓慢。青春期发育前TH缺乏引起骨化中心发育延迟,并出现斑点状外观(骨成熟障碍致骨骺发育异常)。宫内的胎儿发育,尤其是胎儿脑发育以及出生后半年内的脑组织发育依赖于T3、T4的正常作用。神经细胞的增殖和神经鞘膜的发育以及神经纤维的生长都必须有赖于正常浓度的T3,如缺乏可导致永久性神经系统发育障碍,出现呆小病。
早发性先天性甲减
原因很多。例如,Down综合征患儿常伴有先天性甲减;母亲TSHR阻滞型抗体(TBAb)通过胎盘导致胎儿一过性先天性甲减和甲状腺发育延迟。患儿的出生体重往往正常,因黏液性水肿可达正常范围上限,但身长则偏低;嗜睡,少哭,哭声低下且声音粗而嘶哑;少动,吸吮力差,便秘,生理性黄疸消退时间延迟。严重者面容臃肿,皮肤干冷、粗糙,可伴片状脱屑;体温低、前囟大,腹胀,常有脐疝。心率缓慢,心音低钝。患儿体格、智力发育迟缓、表情呆钝,发音低哑、颜面苍白、眶周水肿、眼距增宽、鼻梁扁塌、唇厚流涎、舌大外伸、前后囟增大、关闭延迟、四肢粗短、出牙换牙延迟、骨龄延迟、行走晚且呈鸭步、心率慢、心浊音区扩大,腹饱满膨大伴脐疝,性器官发育延迟。
幼年型先天性甲减
临床表现介于成人型与呆小病之间。幼儿多表现为呆小病,较大儿童则与成年型相似。儿童甲减往往表现生长迟缓、骨龄延迟;青少年甲减患者的性发育延迟,重症患者可以发生黏液性水肿昏迷。
迟发性先天性甲减
常在青春期生长加速时发病,但也可在学龄期的任何年龄发病,异位甲状腺是其常见的原因。可在舌根部或在沿甲状舌管途径上发现肿物。病情轻重程度不一,可仅在体检时偶然发现肿物,或检验偶然发现血TSH升高,这些可称为隐匿性甲减或亚临床甲减;也有因一侧甲状腺发育不良,另一侧代偿性肿大,而以单侧甲状腺肿大就诊,用甲状腺替代治疗后肿大的甲状腺退缩;严重的甲减可因外科误将异位甲状腺作为甲状舌骨囊肿切除后发生。
TH合成途径中的分子缺陷所致的甲减患儿常在儿童或青春期呈现甲状腺肿大时才被发现,因其在年幼时的TH合成功能尚可代偿,使之在新生儿筛查甚或幼年期不被发现。TH抵抗患儿亦有类似表现。这些患儿的肿大甲状腺大小程度不一,呈弥漫性;质地软柔而不似甲状腺炎的质地较硬。
TH缺乏导致低代谢症群和器官损伤
患者表现为疲乏,行动迟缓,嗜睡,记忆力明显减退,注意力不集中。因周围血液循环差和热能生成减少以致异常怕冷,无汗,体温低于正常。各系统的低代谢症群表现不同。
神经系统低代谢表现
幼儿以后,TH是维持神经系统正常功能和神经元的正常兴奋性的最重要激素之一,脑细胞的许多代谢过程均受T3的调节。缺乏T3时,脑的功能下降。轻者常有记忆力、注意力、理解力和计算力减退。反应迟钝、嗜睡、精神抑郁或烦躁。有时多虑而有神经质表现,严重者发展为猜疑型精神分裂症。重者多痴呆、幻想,木僵或昏睡,20%~25%重病者可发生惊厥。因黏蛋白沉积可致小脑功能障碍,出现共济失调或眼球震颤等。轻度甲减患者即有中枢神经系统的功能改变。Khedr等发现,78%的甲减患者(有些为轻度甲减),视神经诱发电位(VEPS,P100)的潜伏期明显延长,脑干的“听觉”诱发电位(BAEPs)的潜伏期也延长。35%的患者有脑电图改变,以弥散性背景性电波活动为最常见。甲减患者的睡眠异常主要表现在慢波的减少,发生黏液水肿性昏迷时可出现三相波(triphasic waves),经替代治疗后可恢复正常。呆小病者脑电图有弥漫性异常,频率偏低,节律不齐,有阵发性双侧Q波,无α波。
黏液水肿性昏迷是严重甲减的表现形式,多见于患有原发性甲减的老年人或长期未获治疗者。大多在冬季寒冷时发病。诱发因素为严重躯体疾病、TH替代中断、寒冷、感染、手术和使用麻醉、镇静药物等。临床表现为嗜睡、低温(<35℃)、呼吸减慢、心动过缓、血压下降、四肢肌肉松弛、反射减弱或消失,甚至昏迷、休克,可因心、肾功能不全而危及生命。MRI可有较特异发现。偶尔可遗留遗忘综合征或其他脑损害后遗症。
心血管系统低代谢表现
心动过缓,心音低弱,脉压变小,心排血量减低。严重病例可见心脏扩大,但心力衰竭少见。心电图示心动过缓、PR间期延长、P波/ORS波群/T波低平。临床上,以上病变可称为黏液水肿性心脏病(myxedema cardiopathy)。由于组织耗氧量和心排血量的减低相平行,故心肌耗氧量减少,较少发生心绞痛。若甲减者发生心衰应想到合并其他心脏病之可能。心力衰竭一旦发生,因洋地黄在体内的半衰期延长,且由于心肌纤维延长伴有黏液性水肿故疗效常不佳且易中毒。心脏扩大较常见,常伴有心包积液,经治疗后可恢复正常。中、老年妇女可有血压升高,循环时间延长。久病者易发生动脉粥样硬化及冠心病。
胆固醇常升高,病因始于垂体或下丘脑者胆固醇多属正常或偏低,在呆小病婴儿可无高胆固醇血症。三酰甘油和LDL-胆固醇增高,HDL-胆固醇降低,血浆脂蛋白升高,LDL中的B颗粒比例增加或正常,但后者可能与甲减患者的心血管并发症无直接病因关系。甲减患者由于T3、T4缺乏,氨基酸的代谢异常也很明显,其中最有意义的是血浆同型半胱氨酸(homocysteine)增高,并认为是导致心血管病变的独立性危险因子。甲减患者的心肌梗死发病率明显升高。T3缺乏时,肝脏的再甲基化酶活性下降,使同型半胱氨酸积蓄于血浆中,用T3替代治疗并不能完全纠正。TH抵抗对心血管的影响与一般甲减相似。
运动系统低代谢表现
以肌肉乏力/肌肉收缩后弛缓延迟/关节病变为特征,主要表现为肌肉软弱乏力,偶见重症肌无力。咀嚼肌、胸锁乳突肌、股四头肌及手部肌肉可出现进行性肌萎缩(由于代谢低下运动减少所致),叩击肌肉时可引起局部肿胀(“肌肿”或“小丘”现象)。肌肉收缩后弛缓延迟、握拳后松开缓慢。深腱反射的收缩期多正常或延长,但弛缓期呈特征性延长,常超过350ms(正常240~320ms),其中跟腱反射的半弛缓时间延长更为明显,对本病有重要诊断价值。慢性患者的肌群可明显肿大,但僵硬无力,活动缓慢(黏液性水肿所致,称为Hoffmann综合征),可伴有关节病变,偶有关节腔积液。肌电图显示为病态波形、过度激惹或多相性动作电位。
消化系统低代谢表现
常有厌食、腹胀、便秘,严重者可出现麻痹性肠梗阻或黏液性水肿巨结肠。由于胃酸缺乏或维生素B12吸收不良,可致缺铁性贫血或恶性贫血。血清转氨酶、乳酸脱氢酶及肌酸激酶可增高。
呼吸系统低代谢表现
呼吸浅而弱,对缺氧和高碳酸血症引起的换气反应减弱,肺功能改变可能是甲减患者昏迷的主要原因之一。
血液系统低代谢表现
由于TH不足,影响促红细胞生成素的合成而骨髓造血功能减低,可致轻、中度正常细胞型正常色素性贫血;由于月经量多而致失血及铁缺乏可引起小细胞低色素性贫血;少数由于胃酸减少,缺乏内因子和维生素B12或叶酸可致大细胞性贫血。
内分泌系统低代谢表现
性腺功能减退伴高泌乳素血症是内分泌系统的突出表现。男性出现阳痿和精子缺乏。成年女性因LH/FSH分泌紊乱、孕激素减少和排卵障碍,常表现为月经过多,经期延长或功能性子宫出血,最后因继发性垂体功能抑制而出现卵巢萎缩、闭经和不育症。毛发脱落是性腺功能减退和黏液性水肿的综合作用的结果。约1/3患者伴有溢乳。但血泌乳素常不增高,甲减纠正后即可停止。部分患者的卵巢早衰可能是多发性内分泌腺功能减退综合征的后果,而甲减是慢性淋巴细胞性甲状腺炎的结局。
肾上腺皮质功能一般比正常低,血、尿皮质醇降低,ACTH分泌正常或降低,ACTH兴奋反应延迟,但无肾上腺皮质功能减退的临床表现。如原发性甲减伴自身免疫性肾上腺皮质功能减退和1型糖尿病,称为多发性内分泌功能减退综合征(Schmidt综合征)。尿17-KS、17-OHCS降低。糖耐量试验呈扁平曲线,胰岛素反应延迟。
偶尔,长期的原发性甲减患者因甲状腺激素缺乏而垂体TSH和PRL细胞增生,引起垂体扩大,有时甚至在增生的基础上形成垂体PRL瘤或TSH瘤。因此,当原发性甲减患者伴有垂体扩大,血PRL和TSH水平明显升高。一般在经甲状腺激素替代治疗后,血PRL和TSH逐渐降至正常,禁忌手术或放射治疗,亦不考虑用特殊药物治疗。
皮肤黏膜低代谢表现
皮肤粘多糖沉积导致黏液性水肿,面部表情淡漠、面颊及眼睑虚肿。面色苍白,贫血或带黄色或陈旧性象牙色。由于交感神经张力降低,对Müller肌的作用减退,故眼睑常下垂,眼裂狭窄。部分患者伴轻度突眼,可能与眼眶内球后组织黏液性水肿有关。鼻、唇增厚,发音不清,言语缓慢、音调低哑,头发干燥、稀疏、脆弱、睫毛和眉毛脱落,甚至可发生秃头症。男性胡须生长缓慢,这是由于T3缺乏后,毛囊初生期的细胞功能低下,活性明显下降所致。因TH缺乏使皮下胡萝卜素转变为维生素A及维生素A生成视黄醛减少,致高β-胡萝卜素血症加以贫血所致,皮肤粗糙、少光泽,皮肤厚而冷凉,多鳞屑和角化,指甲生长缓慢、厚脆,表面常有裂纹。腋毛和阴毛脱落。垂体性和下丘脑性甲减者的皮肤色素变浅。伤口愈合延迟,毛细血管脆性增加,易出现紫癍。影响毛发脱落的激素为肾上腺皮质和卵巢合成的雄激素。雄激素分泌减少,使毛发脱落(包括性毛、非性毛和两性毛)。各种原因引起的睾丸功能减低症、肾上腺皮质功能减低症、卵巢功能减低症、自身免疫性多内分泌腺综合征和甲减等可伴头发或体毛脱落,其中甲减以眉毛(外1/3)脱落常见而较特异。
