尿氟反映机体氟负荷
尿氟主要反映近期摄氟情况,但受气候变化、饮食等因素影响。一般尿氟正常值范围是<1mg/24h尿。群体尿氟能在一定程度上反映人群排氟情况,也间接反映氟的摄入量(下图)。进入血液的氟约有85%由尿液排出,应根据个体氟摄入量、年龄、营养状况、饮食成分、肾脏功能状态等综合分析尿氟值的临床意义。24小时尿比随机尿及晨尿更能反映体内氟的含量。正常人群尿氟波动范围比较大(约0.1~2.0ppm),当饮水氟含量为0.3ppm时尿氟平均为0.4ppm。一般尿氟含量随氟的摄入量改变而改变。氟骨症患者每天尿氟最小波动于0.5~4.48ppm,最大波动于1.5~13.0ppm。
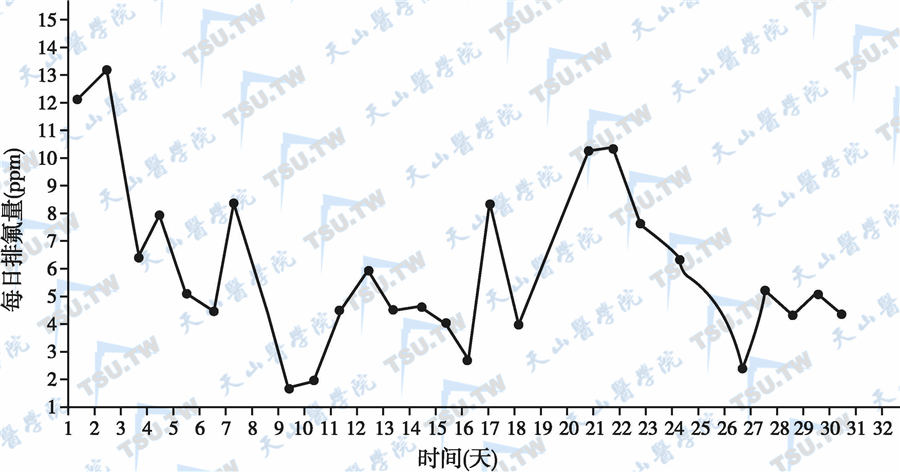
正常人群日尿氟排出量波动情况
注:观察正常人群30天尿氟波动情况,每天尿氟最小波动在0.5~4.48ppm,最大波动于1.5~13.0pm。
氟离子与多种元素有相互拮抗或协同作用,能拮抗氟的元素主要有钙、镁、硼、硒、铝、锌、铜。故除了测定血氟外,还需测定硒、钙、镁、磷酸盐等阳离子浓度。硒能降低细胞内氟含量,降低细胞膜对氟的通透性。另外,硒是谷胱甘肽过氧化物酶(GSH-PX)的重要成分。硒可促进氟的排出,减轻氟引起的脂质过氧化损害,可使机体内某些抗氧化酶类活性增强,并可减轻氟致组织细胞超微结构的变化,改善某些生化指标。故在一定剂量范围内硒可拮抗氟的毒性。钙、镁、硼、铝能在胃肠道内与氟形成难溶性的化合物或吸收后在血液中形成络合物,由尿或粪便排出,减少体内氟蓄积,与氟中毒有关的SOD为锌依赖性酶,故锌有抗脂质过氧化作用,对氟致细胞毒性有保护作用。铜能增加SOD的活性。温泉水除氟高于自来水外,其他元素均低于自来水。
测定毛发和(或)指甲氟含量可反映机体储存氟量,可用于地方性氟骨症的诊断。另外,还需强调饮水氟浓度的测定,因为饮水氟浓度与体液生化指标和骨X线变化有平行关系。
其他实验室检查有助于诊断
- 粪氟测定:有重要诊断价值。人体从水中或食物中摄入的氟有80%~90%从胃肠道吸收,不能吸收的部分将从人粪便中排出。因此,测定人粪便中氟含量对于了解人体对氟的吸收、排泄及代谢等有极其重要的意义。
- 血清酶活性测定:Walbbott等认为氟对金属离子有特殊亲和力,使酶活性降低。而Kaus等认为酶代谢紊乱是由于氟对氧代谢抑制所致。如LDH和ALP都是含有锌离子的酶,由于氟对于某些酶活性有抑制作用,可能是地方性氟中毒的原因之一。但在氟骨症流行区某些酶活性增高(如GOT、ACP、GPT、铜氧化酶及胆碱酯酶)。
- 血清蛋白:Makarov等认为,氟中毒患者血清中的转铁蛋白、蛋白酶抑制因子降低,而结合珠蛋白增高。
- 骨代谢生化指标测定:氟骨症患者血清骨钙素(BGP)、ALP、尿钙、尿磷、羟脯氨酸(HOP)明显高于正常,而血清降钙素、钙、磷明显低于正常。通常用放免法测定BGP,用生化法测定ALP、尿钙、尿磷,被认为和骨密度联合测定,对氟骨症患者的早期诊断有较高的临床价值。
- 肾功能:大量氟对肾有毒性作用,肾功能不良可以影响氟的排泄。不少氟骨症、氟中毒患者的血中尿素氮、磷增高,尿氨基酸升高,尿蛋白阳性,但均为非特异性指标。
- 骨活检:Teotia等用不脱钙骨作组织学检查,发现氟骨症者的骨小梁增粗,脱钙后切片显示骨板排列紊乱,骨氟、钙和镁含量均增高,骨磷和血清磷正常。超微结构也有特异性变化。
骨质硬化伴骨质疏松和骨质软化
骨质疏松型者的骨纹理粗而稀疏,可为氟骨症的最早或唯一表现。骨质软化型表现为脊柱和骨盆明显骨密度减低,骨纹理模糊,椎体双凹变形,骨盆缩窄畸形和假骨折线形成。骨质软化可与软组织钙化和骨硬化并存。
骨质硬化型可见骨纹理呈沙砾状或粗麻袋布样改变,严重者骨纹理融合,结构模糊,透光度低,类似象牙样。骨质硬化通常发生于脊柱、骨盆、肋骨和颅骨,四肢骨较少见。在钙摄入不足的氟骨症患者中,骨质硬化常伴有四肢骨端骨质疏松的表现,四肢骨的骨端纹理粗疏或模糊。如果伴继发性甲旁亢,纤维囊性骨炎也可见于四肢骨,常并有中轴骨的骨质硬化。骨周围增生,骨旁局限性新生骨呈梭形或多边形,多见于四肢骨肌腱附着处。以胫骨上端常见。软组织钙化或骨化见于骨间膜韧带和肌腱或肋骨下缘骨间。骨间膜钙化的密度低,肋骨增宽,骨间膜钙化多见于尺桡骨或胫腓骨间,早期呈幼芽破土状凸起,继而呈玫瑰刺状,最后相互融合呈花边状。椎旁韧带钙化可使脊柱呈竹节状。关节退行性变在氟骨症患者中的发生率较非氟中毒患者高,表现为脊柱四肢关节的骨刺形成,关节腔变窄,关节面或关节囊钙化。脊柱横突增大。
CT/MRI用于特殊病变的鉴别
CT定位像可见脊柱呈竹节样,以胸上腰段明显。椎体的附件密度增高,边缘骨增生硬化,骨皮质增厚,骨小梁增粗且相互交错连接呈大网眼状,小关节增生。本病患者均有不同程度的后纵韧带骨化,以颈椎为主,少数合并胸椎后纵韧带骨化,范围为C3~C8,骨化呈连续性,位于椎管前部中央或略偏位。后纵韧带骨化造成椎管矢状径狭窄,以C6矢状径狭窄为显著。后纵韧带骨化可造成椎间孔狭窄。后纵韧带骨化呈高密度,横断面呈小圆块形、横条形、半圆形或三角形。骨窗观察时,部分病例骨化与椎体后缘之间有线样低密度间隙。后纵韧带骨化最大厚度可达9mm。少数患者有黄韧带骨化,其形态为半圆形,向前内侧突起,亦可引起椎管矢状径的狭窄。重者增生硬化之小关节与肥厚骨化黄韧带融合为一体,导致骨性椎管狭窄。
椎体形态及信号改变较重时可出现异常MRI表现。所有椎体在T1和T2加权像上均为均匀或不均匀的低或极低信号强度,不均匀的低信号强度的椎体内主要有斑块状或针状、与正常骨髓相同的信号区。椎体边缘部分低信号带增厚,周围增生之骨质与椎体相连处骨皮质,中央有骨髓信号。旁中央矢状位层面可见小关节增生及肥厚骨化之黄韧带呈阶梯状,部分可以上下融合相连,椎管狭窄,硬膜囊受压变形,若脊髓受压水肿,T2加权像上呈高信号。若脊髓长期受压变形,则长T1低信号,长T2高信号。损伤后退变时邻近增生较重部位的椎体可见局限性与脂肪类似的短T1高信号灶。但此征象少见。
